В последнее время растет процент людей страдающих заболеваниями грибковой природы. Кандидоз дыхательных путей занимает особое место – им болеют и новорожденные младенцы и взрослые люди. Возбудитель молочницы – гибок рода Candida – живет в нашем организме, является частью естественной микрофлоры, и когда численность его микрорганизмов не превышает нормы, абсолютно безопасен.
Грибок Кандида — условно-патогенный. Когда он начинает активно расти и размножаться, может вызвать кандидоз верхних дыхательных путей. Его рост контролирует иммунная система. Если она ослабла, грибок становится патогенным и поражает органы и системы человека.
Выделяют факторы, которые благоприятно влияют на рост кандиды в органах дыхания:
- системный прием антибиотиков;
- беременность, в этот период у женщин часто диагностируют авитаминоз и слабый иммунитет;
- прием кортикостероидов и цитостатиков продолжительное время;
- лечение химиотерапией;
- рак органов дыхательной системы;
- неправильная работа надпочечников;
- факторы, которые снижают местный иммунитет дыхательных путей;
- вредные привычки;
- прием оральных контрацептивов;
- авитаминоз, особенно если нахватает витамина группы B;
- СПИД;
- ожоги и другие травмы слизистой оболочки;
- сахарный диабет.
Кандидоз верхних дыхательных путей разделяют по локализации:
- стоматит – заболевание ротовой полости;
- глоссит – грибок поражает язык;
- хейлит – кандидоз на красной полоске губ;
- ларингит – воспаление гортани;
- фарингомикоз – молочница горла.
Вырос процент детей с врожденной формой молочницы. Если болезнь передается от матери к ребенку при рождении, это вина врачей, которые допустили ошибку во время принятия родов. Малыши, которых кормят грудью, часто болеют кандидозом ротовой полости. Примерно 20% всех детей по одному, а некоторые и по несколько раз перенесли данное заболевание.
Грибковые болезни ротовой полсти развиваются у людей, которые носят зубные протезы. Это связанно с тем, что под протезами возникает благоприятная среда для роста и размножения кандиды.
Нестабильная микрофлора верхних дыхательных путей также может стать причиной развития кандидоза.
Как только наступают благоприятные условия, грибок молочницы начинает активно размножаться. Выявить это на начальных стадиях очень сложно. В инкубационный период на горле заметны покраснения, на которые человек может не обратить внимание. Другие симптомы отсутствуют.
Кандидоз бывает острый или хронический. В зависимости от развития, первичный и вторичный. От этого зависят симптомы кандидоза верхних дыхательных путей. Если у взрослых признаки не проявляются, то у детей на первых стадиях они ярко выражены.
Когда клети грибка начинают активно размножатся, они проникают в здоровые клетки и выделяют ферменты. Они в свою очередь влияют на слизистые оболочки, в результате такого воздействия появляется покраснение, поражаются ткани, больной ощущает сухость в ротовой полости и горле.
Микроорганизмы размножаются и образуют белый налет. Это псевдомицелий, он выходит на поверхность слизистой. Налет состоит из мертвых клеток эпителия, бактерий и остатков еды.
Налет напоминают белые крупинки, которые разбросаны по всей поверхности рта, щек, горла или гортани, образующие пленки и бляшки молочного цвета. Из маленьких островков образуется сплошная пленка, которая покрывает все.
Сначала налет легко снять, под ним кожа красная иногда образуются язвы. Так на нее действует грибок. Его клетки выделяют особые ферменты, которые поражают здоровые ткани организма.
Со временем больной начинает ощущать сильный зуд и жжение, это аллергическая реакция организма. Данное ощущение усиливаются во время приема пищи. Особенно сильная реакция на острую, кислую и горячую еду.
Если грибок поразил ткани глотки, человеку трудно глотать, он чувствует «ком в горле». Появляется кашель, который не поддается лечению. Поднимается температура. Ее провоцируют вещества, которые выделяет кандида.
В уголку рта кожа трескается и краснеет. На поверхности заедов может образоваться тонкая прозрачная пленка или чешуйки, которые легко убираются. В пораженных местах человек чувствует боль, когда открывает рот.

Организм становится чувствителен к аллергенам, иммунитет и весь организм ослаблены, высокий уровень токсинов неблагоприятно действует на ткани и органы, которые поражает грибок.
Грибок является частью микрофлоры человека. В некоторых случаях при его переизбытке развивается кандидоз дыхательных путей, лечение проходит непросто.
Эффективные методы существуют, но рецидив в любом случае может произойти.
Раньше широко применяли для лечения кандидоза препараты на основе йода. Со временем разработали более эффективные противогрибковые средства. На практике используют таблетки Нистатин, Фуцис, Флуконазол. Курс лечения зависит от запущенности и выбранного медикамента.
Нередко в лечении молочницы верхних дыхательных путей используется и Амфотерицин В, антибиотик. Медикамент эффективный, но очень токсичный. Может применяться также Амфоглюкамин. Препарат в форме таблеток (растворяется в воде), не вызывает тяжелых побочных эффектов. Назначают по 2 таблетки 2 раза в день после приема пищи. Курс лечения зависти от состояния пациента. Может длиться от 10 до 30 дней.
В борьбе с молочницей дыхательных путей иногда используют ингаляции. Аэрозолем (Эпиген или любой другой) обрабатывают пораженные ткани. Также назначается раствор йодида калия, 30 капель средства нужно растворить в молоке и выпить. Лечение такими средствами продолжительное, поэтому их применяют в комплексе с противогрибковыми средствами (таблетками или уколами).
Грибок молочницы развиваться только в кислой среде. Для устранения налета, нужно поласкают полость рта и горла дезинфицирующими растворами. Для приготовления используют следующие вещества:
Частота зависит от ядовитости средства. Полоскать нужно каждые 3 часа (после еды) и вечером, перед сном.
Вдобавок к этому ротовую полость можно полоскать отваром трав или раствором сока свежевыжатого лимона. После подобных процедур слои кандиды будут отваливаться сами по себе, ускоряя процесс регенерации тканей.
Врачи говорят о том, что лечить заболевание народными методами не стоит. Их можно применять как вспомогательное средство, для снятия внешних симптомов и закрепления медикаментозного лечения.
К лечению молочницы нужно подходить комплексно. Укреплять иммунитет, принимать витамины (особенно группы В), правильно питаться, исключить продукты, которые могут благоприятно влиять на и рост грибка.
Важно понимать, что молочница может из верхних дыхательных путей перейти в нижние, вследствие чего развивается легочный кандидоз. Поэтому нужно:
- постоянно укреплять иммунитет;
- кушать больше свежих овощей и фруктов;
- выбрасывать продукты с плесенью;
- проветривать помещение от пыли и микробов;
- принимать антибиотики только после консультации с врачом.
Не забывайте раз в год проходить полный медосмотр. Сдавать анализы, делать рентгенограммы, чтобы исключить заболевание или выявить его на ранней стадии. Для профилактики молочницы нужно принимать витаминные комплексы (как аптечные, так и народные). Легче предотвратить кандидоз, чем его лечить, помните об этом!
По материалам lechenie-molochnicy.info
Кандидозом легких называют заболевание, поражающее бронхи человека и его лёгкие грибками Candida. Наиболее распространённой причиной болезни является ослабление иммунитета организма длительной антибиотикотерапией и гормональными лечебными курсами. Обычно такие комплексы интенсивного терапевтического воздействия применяются в период лечения пациентов с онкологическими заболеваниями, а кандидоз легких симптомы обнаруживает уже как следствие этих методов лечения.
Грибки сапрофиты из рода Candida могут постоянно находиться на коже человека и на его слизистых оболочках, но их острое патогенное действие проявляется лишь в периоды ослабления иммунной системы организма, связанные с различными хроническими заболеваниями, с интенсивной антибиотикотерапией или приёмом антидепрессантов.
Факторы возникновения и развития кандидоза дыхательных путей и легких во многом определяются свойствами семейства грибов Candida. Грибковая микрофлора активно развивается в тепле при повышенной влажности среды обитания, а при наличии повышенной концентрации глюкозы в человеческом организме, развитие происходит значительно быстрее.
К основным причинам, по которым возникает кандидоз верхних дыхательных путей и легких, относят:
- сниженный иммунитет;
- длительная терапия антибиотиками;
- заболевания эндокринной системы;
- химиотерапия и лучевая терапия;
- иммунодефицитное состояние;
- хронические инфекции;
- онкологические заболевания;
- болезни кроветворной системы;
- туберкулёз.
К этому перечню следует добавить продолжительное применение медицинских препаратов без должного контроля со стороны специалистов. Также факторами риска заболевания кандидозом легких являются повышенный уровень сахара в крови человека и применение препаратов, приводящих к торможению работы иммунной системы, к которым в первую очередь относятся гормоны и антибиотики.
Замечено, что кандидоз дыхательных путей проявляется в периоды, когда организм человека ослаблен и у него снижена сопротивляемость заболеваниям.
В большинстве случаев кандидоз легких проявляет симптомы сглаженные, но часто характеризуется острым протеканием заболевания с ярко выраженными признаками. Это болезнь прогрессирующего деструктивного характера. Однако, чаще всего заболевание характеризуется медленным течением, затяжными ремиссиями и следующими за ними обострениями. Милиарная форма кандидоза сопровождается мучительным кашлем и бронхиальными приступами в моменты выдоха воздуха.
У больного жалобы на общее недомогание, слабость и интенсивное потоотделение во время сна. Также у него снижается аппетит, возникает одышка в моменты физической напряжённости и боль в груди. Часто у больного грибок кандида вызывает кашель с трудно отделяемой мокротой, температура тела колеблется в фебрильной или субфебрильной зоне.
Это важно! Кандидоз в легких можно перепутать с пневмонией: в отдельные периоды заболевания резко повышается температура тела больного, появляется лихорадочное состояние, возникает сердцебиение и одышка. В этом случае необходимо срочно обратиться к врачу, сделать рентген грудной клетки и исследовать мокроту.
Обычно возникновение кандидоза легких представляет собой вторичный процесс, развивающийся при лечении пневмонии бактериальной и вирусной природы. Другие факторы, способствующие развитию этого заболевания, это различные нагноения в лёгочных тканях, туберкулёз, очаговые некротические поражения в центре воспаления. Бронхиальный патологический процесс (бронхит) также может быть первопричиной грибкового заболевания лёгких. Следствием лёгочного кандидоза могут быть обширные полостные нагноения в ткани альвеол с последующим фиброзом.
Признаки заболевания довольно обширны, но среди них можно выделить главные:
- обнаружение грибков Кандида в материале, полученном при бронхоскопии, а также в крови и кале больного;
- мелкие некротические очаги в лёгочных альвеолах с белковыми отложениями вокруг них, что постепенно приводит к полостным нагноениям в бронхах с последующим рубцеванием;
- обнаружение теней пятнистого вида на рентгенограмме с более затенёнными участками.
Важно дифференцировать кандидоз от бронхита, пневмонии и туберкулёза лёгких. Исследование на грибок Candida мокроты, полученной из полости рта, далеко не всегда даёт достоверный результат, требуется обязательное проведение бронхоскопии.
При рубцевании лёгочной ткани в местах полостных поражений происходит замещение её на соединительную ткань. Этот процесс относится к фиброзу лёгких, следствием которого может стать существенное нарушение лёгочной функции организма человека.
У больных СПИДом также нередко возникает кандидоз легких, основой чего является их хроническая иммунная недостаточность. У пациентов с патологией высокой тяжести, включающей заболевания крови, могут развиваться латентные формы лёгочного кандидоза. Если болезнь возникает после антибактериальной терапии предшествующего туберкулёза или пневмонии, то периоды улучшения клиники чередуются с ухудшением состояния больного, что связано с усилением активности воспаления в лёгочной ткани.
При детском кандидозе процесс часто характеризуется тяжёлым протеканием, быстро развивающийся сепсис или иная острая форма болезни имеют высокую смертность. Ослабленные же новорождённые при грибковой инвазии рода Candida быстро вовлекаются в пневмонию с тяжёлыми последствиями.
Лёгочному кандидозу свойственны симптомы грибковых поражений кожи, брюшины, глаз и почечной паренхимы. Кандидомикоз лёгких, протекающий в тяжёлой форме, способен привести к снижению функции лёгких и к дыхательной недостаточности вследствие поражения альвеол. В зависимости от возраста больного летальность при заболевании составляет от 30 до 70%.
Основными методами диагностики кандидоза лёгких являются рентгенография, компьютерная томография, бронхоскопия с забором мокроты и последующим культуральным и серологическим её исследованием. Важным показателем в комплексе диагностических исследований является общий анализ крови.
Лёгочный кандидоз нередко приводит к кандидозному поражению соседних органов человеческого организма. К важным симптомам заболевания относится информация о перенесенной пациентом ранее Candida-инфекции. Аускультативные проявления кандидоза лёгких обычно довольно скудны, явных симптомов болезни обнаружить при осмотре не удаётся. Лишь в редких случаях у больного можно прослушать мелкопузырчатые хрипы сухого или влажного характера.
На рентгенограмме рисунок прикорневых зон в легких может усиливаться на самых ранних стадиях заболевания, впоследствии обнаруживается множество мелких инфильтратов в нижне- и среднедолевой области, они имеют нечёткие контуры. Легкие при заболевании подвержены изменениям, у больного обнаруживаются плевральные выпоты (накопление жидкости в легких), чередующиеся с участками абсцессов. Пневмонии признаки обычно стёрты, тонкостенные полости с выпотом то появляются, то исчезают. Данные объективного контроля за состоянием лёгких и плевральной области при этом быстро меняются, заболевание приобретает затяжной характер. Одновременно с этим быстрому изменению подвержены симптомы заболевания и данные, получаемые в результате функционального тестирования.
Лёгочная ткань в случае острого кандидоза становится областью почкования клеток и нитей псевдомицелия Candida, этот материал обнаруживается и в бронхиальном секрете, и в исследуемых препаратах поражённых альвеол. У пациента наблюдается повышенный лейкоцитоз крови, повышение СОЭ с лимфопенией и эозинофилией. При осуществлении посевов секрета, полученного из бронхов, замечается его интенсивное обсеменение грибковой флорой (в 1 мл возникает 1000 и более колоний). Окончательным подтверждением кандидозной природы болезни служит обнаружение в крови пациента грибковой культуры.
Чтобы получить чёткие отличия между кандидозом легких, кандиданосительством и иными разновидностями грибкового поражения, результатов исследований серологии и аллергенных проб не достаточно. Лишь повторяющаяся устойчивая лихорадка больного и усиливающиеся клинические проявления при очередном лечении антибиотиками можно отнести к признакам кандидоза.
Базисный курс лечения кандидоза легких включает системную этиотропную терапию с использованием антимикотических препаратов. Также показаны ингаляции препаратами данной группы.
Перорально и внутривенно показан флуконазол, который при низкой эффективности заменяется каспофунгином или интроконазолом. Если у больного наблюдается нейропения или кандидоз легких сочетается с иными микотическими формами, необходимы ингаляции и внутривенное введение амфотерицина-В, который можно заменить микогептином.
Хороший лечебный эффект достигается при ингаляциях, основными компонентами которых являются леворин, нистатин, миконазол, нетамицин. В целях профилактики бронхоспазмов и иных побочных реакций, показаны анестетики местного действия и бронхолитики. Антифунгальная терапия должна продолжаться и после того, как исчезнут явные симптомы легочного кандидоза, обычно в течение 14 дней и более. Самые тяжёлые формы заболевания требуют увеличения доз используемых антимикотиков и повторения курсов их приёма.
Чтобы избежать рецидивов заболевания, необходимо устранить первичную фоновую патологию. Это осуществляется поддержанием иммунитета организма. Рекомендовано использование препаратов общеукрепляющего воздействия, адаптогенов, витаминно-минеральных комплексов. Важную роль в лечении играет применение отхаркивающих препаратов, иммуномодуляторов, антигистаминных средств. В качестве дополнительных мероприятий показан массаж, назначение местных разогревающих мазей. Если выявлена смешанная природа грибковой инфекции, то основные средства лечения заболевания включает в себя ещё и антибиотикотерапию.
Это нужно знать! Категорически запрещено самостоятельно применять при кандидозе легких народные средства лечения, так как заболевание характеризуется большим количеством осложнений.
Если форма легочного кандидоза имеет неосложненную форму и локализована на небольших участках, то при своевременном и правильном терапевтическом воздействии возможно полное излечение. В случае отсутствия адекватной терапии, болезнь может распространиться на соседние органы, вплоть до полного поражения организма, и тогда возможен летальный исход. Протекание заболевания в тяжёлой хронической форме нередко ведёт к лёгочной недостаточности и инвалидности пациента.
К профилактическим мерам лёгочного кандидоза относятся:
- выявление и эффективное лечение инфекционных заболеваний, воспалений легких;
- своевременная коррекция эндокринных отклонений;
- обязательный приём препаратов антимикотического воздействия при лечении пациента гормонами или антибиотиками;
- ведение здорового образа жизни и постоянная физическая активность в разумных пределах.
Необходимо постоянно формировать у человека осознанное чувство своей ответственности за состояние здоровья, понимание необходимости обращения к врачу в начальный период любого заболевания, а не в завершающей его стадии.
По материалам venerbol.ru
Вторичные кандидозные поражения в бронхах и легких развиваются постепенно. После лечения антибиотиками вслед за периодом клинического улучшения течения первичного заболевания (бактериальной пневмонии и др.) наступает ухудшение состояния больного, активация воспалительного процесса в легких. Так, при антибиотической терапии вначале уменьшаются лихорадка и выделение мокроты, но через 7-10 дней использования антибактериальных антибиотиков появляется кашель, увеличивается отделение мокроты, что часто сопровождается кровохарканьем. Имеются также сообщения о микотических осложнениях, развивающихся в более отдаленные сроки — через 3-6 мес. после лечения антибиотиками.
Клинические проявления кандидозов органов дыхания многообразны, диагностика и лечение их нередко затруднительны, т.к. нет специфических особенностей микотического поражения, отмечается сходство его с бактериальными процессами. На основании изучения предложенных классификаций и опыта микологической клиники В.Я. Некачалов и Н.Д. Яробкова (1970) выделяют следующие формы кандидозных поражений системы дыхания:
1) кандидоз верхних дыхательных путей (фарингит, ларингит);
2) трахеит, трахеобронхит;
3) бронхит и бронхиолит;
4) бронхопневмония (периобронхит), очаговая пневмония;
5) лобарная пневмония;
6) милиарный кандидоз легких (как самостоятельная форма и как нередкое проявление генерализованного кандидоза и кандидасепсиса);
7) хроническая кандидозная пневмония;
8) посткандидозный пневмофиброз;
9) экссудативный плеврит;
10) кавернизирующие формы кандидоза и вторичная кандидаинфекция туберкулезных каверн;
11) микома легкого, обусловленная грибами Candida (типа туберкуломы);
12) аллергические формы поражения органов дыхания (астматоидный микотический бронхит, микотическая бронхиальная астма). Поражения дыхательной системы при системном кандидозе
могут проявляться в виде комбинированных синдромов (бронхо- или плевропневмония).
Как отмечено, основной причиной несвоевременной диагностики кандидоза органов дыхания является отсутствие специфических клинических черт заболевания. Кандидозные бронхиты сопровождаются расстройством общего состояния, повышением температуры тела, упорным кашлем, мокротой, иногда с примесью крови, сухими и влажными крупнопузырчатыми хрипами и другими симптомами. Кандидозный бронхит может перейти в бронхопневмонию, которая характеризуется вялым течением, субфебрильной температурой, болью в боку. Если специфическое противокандидозное лечение не проводится, то заболевание приобретает затяжное, рецидивирующее течение. Кандидозные пневмонии бывают очаговыми и разлитыми; им свойственны признаки обычной пневмонии. Воспалительный процесс локализуется преимущественно в нижних и средних долях легкого. Отмечается общая слабость, недомогание, отсутствие аппетита, повышение температуры тела. Больные жалуются на одышку, боль в груди, кашель — сухой или с мокротой, нередко с примесью крови, обильное потоотделение. В отличие от банальных пневмоний, при кандида-пневмониях часто отсутствуют тахикардия, цианоз; нередко не имеется ясных аускультативных симптомов. Кандидозным пневмониям может сопутствовать плеврит, при котором наблюдается прозрачный или слегка окрашенный кровью выпот. Одна из особенностей кандидоза легких — наклонность к длительному и вялому течению, обострениям и рецидивам заболевания, отсутствие стойкого эффекта от обычной терапии. При этом кандидозный процесс в легких ухудшается при возобновлении антибиотической терапии. При повторных исследованиях мокроты в подобных случаях удается установить нарастание числа элементов дрожжеподобного гриба — псевдомицелия и почкующихся клеток — при контрастном уменьшении и даже полном исчезновении другой флоры в мокроте. Следует подчеркнуть, что ухудшение процесса при возобновлении антибиотикотерапии — один из важнейших диагностических критериев при микозе легких. При этом должное внимание должно быть уделено технике взятия материала для лабораторного исследования — известны случаи, когда на основании находок гриба со слизистых рта и зева и др. без достаточных к тому оснований отменялись антибиотики при обычной пневмонии или туберкулезе легких. Еще Б.М.Прозоровский (1958) отмечал, что необходимо исключать диагноз микоза во всех случаях затянувшейся интерстициальной пневмонии. По его мнению, кандидозная пневмония протекает вяло, с температурой 37,5-38,5 °С, часто осложняется плевритом, при котором выделяется большое количество жидкости. Иногда в легких образуются полости, которые клинически имитируют абсцессы легких. В отличие от последних, эти полости быстро появляются и так же быстро исчезают. Типично кровохарканье. Автор подчеркивает, что микотическому поражению легких присуще сочетание вялого, затяжного течения заболевания (характеризующегося тяжелым общим состоянием, повышенной температурой тела и др.) с большой изменчивостью физикальных показателей функции легких и плевры (смена картины лобарной пневмонии быстро возникающими и исчезающими полостями, с выпотом в плевре и др.). В период выздоровления больного иногда возникает вспышка пневмонии, причиной которой может быть уже не грибковая, а микробная флора. Это имеет большое значение для правильной оценки заболевания, т.к. позволяет назначать соответствующее лечение сульфаниламидами и даже некоторыми антибиотиками, несмотря на только что перенесенный кандидоз или анамнестические данные о кандидозном процессе в прошлом.
Следует отметить, что у детей раннего возраста кандидоз легких протекает более тяжело, чем у взрослых, нередко в острой и септической форме. С грибами рода Candida связывают развитие интерстициальной пневмонии у преждевременно рожденных детей; эти грибы неоднократно выделялись из легочной ткани умерших.
Кроме клинических вариантов кандидоза легких, протекающих с выраженной симптоматикой, описывались его так называемые «немые», или латентные, формы. Они чаще наблюдались у больных тяжелыми заболеваниями (крови и др.), лечившихся антибиотиками; распознавались они лишь при повторных рентгенологических и микологических исследованиях. Кандидоз легких может сопровождаться микотическими поражениями других органов. В тяжелых случаях это заболевание протекает с симптомами сепсиса и может закончиться летально, особенно у грудных детей.
Кандидоз органов дыхания не имеет не только специфических клинических, но также рентгенологических особенностей. В начальной стадии заболевания наблюдается усиление бронхососудистого рисунка, позднее выявляются мелкоочаговые инфильтраты, напоминающие очаговые поражения, протекающие с соответствующими реактивными изменениями рисунка легких и лимфатической системы корня и средостения, а также тяжи, направленные от участка затемнения к прикорневым лимфатическим узлам. Реже отмечаются инфильтраты типа дольковых или сублобарных пневмоний, также с изменением рисунка легкого и корня. Трудности дифференциальной диагностики микотических поражений органов дыхания подчеркивались многими авторами (В.И. Соболев, 1958 и др.). При этом могут наблюдаться расхождения между данными клинического обследования и рентгенографии легких. В качестве иллюстрации приводим данные о состоянии больного первичным кандидозом легких (Г.В. Трубников, В.В. Кулага, 1976).
Диагноз кандидоза легких, к сожалению, иногда ставится на секции, если при жизни легочные поражения ошибочно диагностировались (и неадекватно лечились), напоминая по ряду признаков (клинических и рентгенологических) туберкулез и другие заболевания типа неспецифической пневмонии, рака, лимфогранулематоза легких.
Патологоанатомически при кандидозах легких наблюдаются чаще всего патоморфологические признаки «псевдолобарных» бронхопневмоний — немногочисленные очаги инфильтрации в паренхиме, участки гнойного расплавления легочной ткани. В центре таких очагов (достигающих иногда 4-5 см в диаметре) обнаруживаются трабекулярные остатки ткани. На секции могут выявляться также одно- и двусторонние плевриты с экссудатом и крайне редко изолированные париетальные поражения, например гнойно-некротический очаг в межреберном промежутке. Однако некоторые авторы полагают, что грибы рода Candida не обладают способностью вызывать обширные участки некроза в легочной ткани. Возможно, описываемые некротические изменения в легких были обусловлены ассоциацией этого гриба с гноеродной микрофлорой. Можно отметить, что данные о гистопатологических изменениях при кандидозе легких неоднозначны. Чаще обнаруживались изменения, присущие хронической интерстициальной пневмонии, без признаков выраженного долькового или фолликулярного воспаления с наличием экссудативно-клеточной (преимущественно эпителиоидной) реакции в очагах инфильтрации. Некоторые авторы указывают на преобладание в легких фибринозно-некротических изменений, особенно в местах наибольшего скопления грибов. Такие очаги часто окружены геморрагической зоной. Некоторые авторы относят к наиболее характерным для кандидоза легких признакам появление очагов нагноения с изъязвлением и образованием каверн. А.В. Цинзерлинг (1964) и др. выделяют 2 стадии морфологических изменений при кандидозе легких. В ранние сроки заболевания преобладают экссудативные явления с преимущественно лейкоцитарным выпотом. Иногда более выражена макрофагальная реакция. В поздний период при затяжном течении кандидоза легких наблюдаются преимущественно продуктивные процессы с формированием туберкулоподобных гранулем. При исследовании лимфатических узлов отмечены гиперплазия фолликулов, признаки воспаления без специфичности клеточного инфильтрата. В центре фолликулов определялись эпителиоидные и отдельные гигантские клетки, а также значительное количество нейтрофильных гранулоцитов. В очагах поражения были заметно изменены сосуды. Элементы грибов — нити псевдомицелия и почкующиеся клетки — выявляются в пределах клеточного инфильтрата, иногда они бывают заключены в гигантские клетки. Наибольшее количество грибов рода Candida находится в центре пораженных альвеол, встречаются они также в просвете бронхов с прорастанием в их стенки, окружающую легочную ткань, межальвеолярные перегородки (O.K. Хмельницкий, 1963). Наряду с псевдомицелием и почкующимися клетками грибов рода Candida, в ткани легкого может обнаруживаться и присутствие других микроорганизмов (за исключением затяжных гранулематозных форм поражения).
Таким образом, кандидоз легких протекает с разнообразной клинической картиной, вплоть до прогрессирующего деструктивного процесса легких или тяжелого общего инфекционного заболевания с септическим состоянием, истощением. Следует обращать внимание на множественность поражения легких с относительно быстрой изменчивостью симптомов (например проявления хронического бронхита, сменяющиеся симптомами пневмонии, иногда — плеврита, абсцесса). Весьма характерным для микотического поражения легких является своеобразное сочетание затяжного течения болезни с высокой изменчивостью физикальных данных со стороны легких и плевры (появление полостей, выпота, а затем исчезновение). Рентгенологических специфических особенностей не отмечено (мелкоочаговые инфильтративные, реактивные изменения в легких и лимфатической системе корня и средостения; усиление легочного рисунка, преимущественно в прикорневых зонах). Могут наблюдаться расхождения клинических и рентгенологических данных (последние дают больше информации, нежели физикальное обследование). При этом кандидоз легких может имитировать туберкулез, рак, паразитозы. Следует отметить, что грибы рода Candida (паразитирующие в легких и являющиеся полноценными антигенами) чаще, чем при других формах кандидозов, способны приводить к аллергическим осложнениям (своеобразные микотические «астматоидные бронхиты», «астматические симптомокомплексы», а также инфекционно-аллергическая бронхиальная астма; И.П. Замотаев, 1993 и др.). Приведенные данные свидетельствуют о важности своевременной диагностики этого микоза (которая в ряде случаев сложна) и далее возможно ранней рациональной терапии с использованием современных системных антимикотиков.
Базисная терапия включает назначение антимикотиков системно и ингаляционно. Как и при других висцеральных кандидозах используются производные имидазола — антимикотики системного действия: Итракон, Орунгал (0,1-0,2 г 1 р/сут, от 3 нед. до 7 мес.); Дифлюкан (в 1-й день по 400 мг/сут, затем — по 200 мг/сут, длительность зависит от эффективности); реже — низорал (по 1 таб/сут, 1-2 мес., под контролем функции печени). Рекомендуемые дозы для антибиотиков-полиенов составляют: для нистатина 5-7 млн — до 10 млн ЕД/сут (7 дней); микогептина 500 000 ЕД/сут; амфоглюкамина 400 тыс. — 1 млн ЕД/сут (10-14 дней); реже применяется амфотерицин В, предпочтительнее в виде ингаляций (способы перорального, парентерального использования антимикотиков сходны с таковыми при других формах системного кандидоза). Благоприятные результаты дает 5-НОК — по 0,1 г 4 р/сут (2-3 нед.), в тяжелых случаях дозу увеличивают до 0,15-0,2 г 4 р/сут; через 2 нед. курс можно повторить. Лечение следует проводить под прикрытием селективных бета-2-адреномиметиков и других бронхолитических, антиаллергических средств.
Важное место занимает ингаляционный способ применения антимикотиков. Хороший эффект дают ингаляции с натриевой солью леворина (взвесь леворина-основания для этой цели непригодна — описаны тяжелые осложнения вследствие резкого раздражающего действия при попадании ее в дыхательные пути, особенно у детей, ослабленных больных). Перед употреблением содержимое флакона (200 000 ЕД) разводят в 5-10 мл дистиллированной воды; процедуры проводят в течение 15-20 мин, 1-3 р/ сут, курс 7-Юдней; при необходимости курс повторяют через 5-7 дней. Детям препарат назначают из расчета: до 1 года — по 40 000-100 000 ЕД/сут; 1-3 года — 100 000-150 000 ЕД/сут; старше 3 лет — по 150 000-200 000 ЕД/сут. При повышенной чувствительности, раздражении ВДП, бронхоспазме и других побочных реакциях к аэрозолю можно добавлять (или использовать предварительно) бронхолитики (эуспиран), местные анестетики (новокаин). Рекомендуется общее лечение нитроксолином (5-НОК) по 0,4-0,6 г/сут в сочетании с ингаляциями водных растворов натриевой соли леворина (А.Б. Черномордик, 1985). Для проведения ингаляций с амфотерицином В содержимое флакона (50 мг) разводят в 10 мл воды для инъекций; процедуры проводят 1-2 р/сут по 15-20 мин (10-14 дней), суточная доза — до 100 000 ЕД. При необходимости курс повторяют через 7-10 дней. При использовании ингаляторов, работающих только на вдохе, доза — 25 мг (5 мл). Побочные явления: кашель, першение, насморк, повышение температуры тела; возможны осложнения, характерные для внутривенного введения амфотерицина В (переносимость ингаляций улучшается при добавлении к раствору 10-15 капель глицерина; при наклонности к бронхоспазму предварительно назначают бронхолитики). По показаниям амфотерицин В можно вводить внутриплеврально. Рекомендуются ингаляции с генцианвиолетом (0,1% водный раствор, 10-15 мл, длительность процедуры 10-15 мин), хинозолом (0,1-0,2% растворы), миконазолом (по 50-100 мг 1-2 р/сут, 10 дней; исходный ампулированный раствор разводят перед употреблением 1:10 изотоническим раствором натрия хлорида). Возможно применение капель-суспензии пимафуцина — в виде ингаляций (3 р/сут) или инсталляций (1 р/нед. по 50 мг; концентрация раствора — 1 мг/мл).
Между курсами и после завершения циклов назначают препараты йода (например, 5% раствор йодида калия в течение 1,5-2 мес.). Благоприятное действие, особенно при тяжелых формах микоза, оказывает этиловый спирт внутривенно в возрастающих дозах и концентрациях: по 10, 20, 30, 40, 50 мл в виде 10, 20, 30, 40, 50% растворов в течение 2-3 нед. (В.Я. Некачалов, 1967). При хроническом течении кандидоза показаны средства иммунотерапии (метилурацил, натрия нуклеинат, левамизол, Т-активин, гамма-глобулин; сообщалось об успешном использовании специфических иммунопрепаратов — поливалентной, моновалентной и аутовакцины, иногда из смешанной флоры, выделяемой из очагов поражения). Перспективно применение системной энзимотерапии (параллельно антимикотикам); назначают вобэнзим по 5 таб.
3 р/сут на протяжении 30-45 сут или флогэнзим по 4 таб. 4 р/сут (В.И. Мазуров, 1999). Необходимо общеукрепляющее, симптоматическое лечение — витамины, отхаркивающие средства, адаптогены, а также горчичники, банки, массаж.
По материалам vse-zabolevaniya.ru
Кандидоз легких — довольно распространенное грибковое заболевание легких и бронхов. Микозы верхних дыхательных путей, вызванные грибами рода Candida, наблюдаются у людей различных возрастов. Кандидоз верхних дыхательных путей может быть самостоятельной инфекцией, а может быть спутником еще более серьезных патологий (туберкулеза, бронхоэктатической болезни, рака легочной ткани или вирусного иммунодефицита). Это серьезное заболевание, лечение которого требует тщательного обследования и системного подхода.
Возбудитель (грибок рода Candida) — это микроскопический условно-патогенный обитатель слизистых оболочек здорового человека. Если у гриба появляется возможность размножаться слишком быстро и в большом количестве, проявляются клинические симптомы заболевания. Молочница может развиться и в результате попадания в организм клеток уже патогенных грибов.
Род Candida — несовершенные грибы (дейтеромицеты). Чаще других причиной развития молочницы является Candida albicans — одноклеточный грибок, клетки которого имеют овальную или круглую форму, он способен образовывать псевдомицелий — удлиненные, нитевидные клетки с бластоспорами (почками) на перетяжках.

Первичное заражение может наступить во время прохождения плодом родовых путей, при кормлении грудью в результате контакта с кожей соска. Источником инфекции могут стать руки родителей, пища, предметы ухода, домашние животные и птица.
Для того чтобы естественный обитатель слизистой оболочки стал возбудителем бронхиальной молочницы, ему необходимо обладать факторами патогенности:
- способностью синтезировать протеолитические и гемолитические ферменты;
- адгезивным фактором, т. е. способностью приклеиваться к клеткам эпителия;
- некротической активностью, а именно способностью убивать клетки слизистой оболочки легких.
Причиной активизации вирулентности грибов и развития кандидоза бронхов и легких может стать целый ряд факторов:
- Экзогенные факторы — температура, влажность, вредные условия среды, которые способствуют проникновению патогенных штаммов гриба извне.
- Эндогенные факторы — ВИЧ, заболевания эндокринной системы, нарушения обмена веществ, применение кортикостероидов, гормональных средств контрацепции, цитостатиков, химиотерапии и лучевой терапии, антибиотиков широкого спектра действия, способствующих снижению общего и местного иммунитета, создавая условия для чрезмерного развития гриба, уже обитающего в организме.
Путем проникновения инфекционного агента в легкие может стать слизистая оболочка рта или верхних дыхательных путей с кровью.
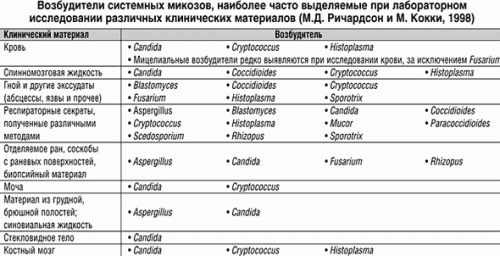
Обнаружение нескольких клеток возбудителя в мокроте не может являться серьезным поводом для постановки диагноза кандидоз дыхательных путей, а клинические проявления заболевания слишком неспецифичны и до сих пор не имеют четкого определения. Одной из причин этого можно назвать то, что молочница не является первичной болезнью, а осложняет уже имеющуюся пневмонию или другое заболевание. Например, псевдомицелий может разрастаться в новообразованиях.
Вторичный легочный кандидоз обычно развивается после лечения основного заболевания сильнодействующими лекарственными препаратами на фоне улучшения общего состояния организма пациента. Состояние больного в результате развития гриба в бронхах и альвеолах легких снова ухудшается, возвращается кашель и лихорадка, усиливается отделение мокроты. Последняя может быть с кровяными включениями. Кандидозный микоз может развиваться как через 7 дней после антибиотикотерапии пневмонии, так и через 3–6 месяцев после нее.

У больного наблюдается повышение температуры тела, одышка, учащенное сердцебиение, изнуряющий кашель, боль в области груди, синдром бронхоспазма. Количество мокроты небольшое, иногда в ней есть примесь крови.
Часто заболевание протекает тяжело, с полным симптомокомплексом вирусной инфекции, осложненной сепсисом и деструктивными процессами. У больного регистрируют признаки пневмонии (кашель с обильным отхождением мокроты, иногда с кровью, затруднение дыхания, приступы удушья, сухие и влажные хрипы) и тяжелой интоксикации организма (высокую температуру тела, лихорадку, малую подвижность, синюшность кожи). Кандидомикоз верхних дыхательных путей отличается затяжным течением. Особенно тяжело бронхолегочный кандидоз протекает у детей. У недоношенных новорожденных грибы рода Candida становятся причиной интерстициальной пневмонии.
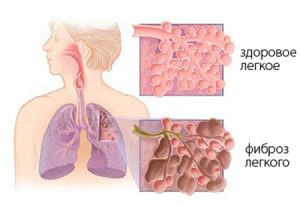
Фиброз значительно ограничивает функцию дыхания, препятствуя проникновению кислорода в альвеолы и нарушая кровоснабжение легких. Мелкие бронхи и бронхиолы заполнены при этом псевдомицелием гриба и лейкоцитарным экссудатом. Клетки возбудителя могут прорасти в стенки бронхов, что становится причиной некроза. Иногда осложнением кандидозной пневмонии может стать молочница глотки и (или) гортани.
Кандидоз бронхов часто осложняется инфекционно-аллергической бронхиальной астмой и другими аллергическими реакциями.
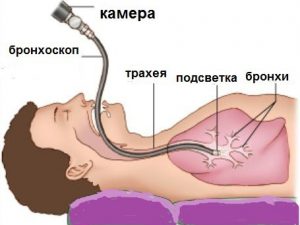
Основное условие постановки диагноза — обнаружение клеток возбудителя в материале, полученном посредством бронхоскопии. Кроме того, исследуют на наличие клеток возбудителя кровь и мочу.
Лечится бронхолегочный кандидоз специальными противогрибковыми препаратами антимикотиками. Их принимают как системно, так и в виде ингаляций. Часто применяют производные имидазола — Итракон, Орунгал (доза составляет 0,1–0,2 г 1 раз в день), Дифлюкан (первая, ударная доза — 400 мг, затем 200 мг в сутки). Также применяют Низорал, но в этом случае необходимо контролировать работу печени.
Лечение длительное, от 3 недель до 7 месяцев, продолжительность курса лечения зависит от его эффективности.
Для ингаляций применяют Амфоцетрин В. Для этого 50 мг препарата разводят в 10 мл воды для инъекций, в которую можно добавить 10–15 капель глицерина для смягчения побочных явлений. Процедуру можно проводить 2 раза в день по 15–20 минут, курс составляет 10–14 дней. Этот препарат также используют для внутриплеврального введения.
Хорошие результаты показывает лечение нитроксолином (5-НОК) в дозе 0,1 г 4 раза в сутки в течение 2 недель. В случае тяжелого течения дозу увеличивают до 0,2 и повторяют курс через две недели.
Лечение антимикотиками должно сопровождаться назначением бронхолитических и противоаллергических препаратов.

Также для ингаляций применяют 0,1% водный раствор Генцианвиолета в дозе 10–15 мл на 10–15 минут, 0,1–0,2% раствор Хинозола. Раствор Миконазола дополнительно разводят в изотоническом растворе хлорида натрия в соотношении 1 к 10 и применяют для ингаляций 1–2 раза в день в течение 10 дней, доза собственно Миконазола — от 50 до 100 мг для одной процедуры.
На время терапии следует отказаться от продуктов, богатых глюкозой, а вот продукты, насыщенные органическими кислотами и молочно-кислыми бактериями, будут способствовать вытеснению гриба из организма.
Для успешного лечения кандидоза дыхательных путей важно устранение причин появления заболевания. Выявление и лечение основного заболевания, если оно присутствует, повышение местного и общего иммунитета, заселение организма полезной микрофлорой с помощью пробиотиков. Комплексный подход, самодисциплина и настойчивость помогут излечиться от этого неприятного и опасного заболевания.
По материалам venerologia03.ru