Ядерная желтуха возникает у каждого третьего новорожденного малыша. Это ненормальное желтушное состояние кожи возникает из-за чрезмерного выделения такого вещества, как билирубин.
При нормальном состоянии в организме новорожденных происходит распад гемоглобина и выработка билирубина, но может произойти сбой, при котором печень не в силах переработать весь образовавшийся билирубин. Вредное вещество попадает в кровь, плохо воздействуя на клетки организма и нервную систему. Билирубин имеет ядерное влияние, из-за чего болезнь и получила свое название.
Степень воздействия билирубина на головной мозг и нервную систему можно определить по концентрации вещества в крови. При критической отметке в 425 мкмоль возникает заболевание под названием ядерная желтуха новорожденных. Это касается лишь доношенных детей. Если роды произошли раньше срока, то показательная отметка снижается. В данном случае на снижение отметки влияет внутриутробная гипоксия плода и различные инфекции.
Кроме того, несовместимость крови младенца и матери является провоцирующим фактором развития ядерной желтухи. Происходит конфликт резус-факторов крови.
Билирубин — вещество, которое появляется в результате переработки гемоглобина в детском организме. Существует две формы вещества: растворимая и нерастворимая. Формы билирубина имеют определенное соотношение в организме, которое считается нормой, это 1 к 3. Печень перерабатывает нерастворимую форму вещества в растворимую, которая удаляется из организма естественным путем с мочой и калом.
У новорожденных детей печень слаба, а значит, переработка замедляется. В результате пигмент постепенно накапливается, не успевая переработаться, возникает ядерная желтуха. Последствия этого заболевания серьезны.
Доношенность и недоношенность детей также влияет на критическую отметку количества билирубина в крови. Разница составляет до 100 мкмоль. Такая разница обусловлена физическим состоянием новорожденного — у недоношенных малышей с небольшой массой тела при рождении не полностью развиты внутренние органы, поэтому замедлен процесс переработки билирубина. В 80% случаев рождения недоношенных детей наблюдается ядерная желтуха.
Развивается болезнь в течение одной недели. Если гемолитическая желтуха уже развилась у малыша, то внешне болезнь проявляется спустя сутки.
Если развивается ядерная желтуха новорожденных, симптомы, выдающие ее, могут быть следующими:
- Резкое ухудшение общего состояния малыша.
- У ребенка наблюдаются судорожные состояния или апноэ.
- Внешний осмотр указывает на наличие гипертонуса мышц.
- Отличительным признаком ядерной желтухи является внезапное запрокидывание головки назад.
- При дальнейшем не выявленном течении болезни наблюдается психическое недоразвитие.
- Клинические симптомы ядерной желтухи могут свидетельствовать о поражении головного мозга новорожденного.
К основным причинам развития заболевания относятся:
- Конфликт между резус-факторами крови малыша и матери, то есть группа крови не совмещается.
- Нехватка в организме новорожденного такого витамина, как К, а также воздействие на плод определенных лекарств, употребляемых матерью во время беременности.
- Родовые гематомы у малыша.
- Нехватка кислорода для плода или неправильный обмен веществ.
- Генетическая предрасположенность.
- Недостаточная развитость внутренних органов.
При чрезмерной выработке билирубина у малышей наблюдается желтушный цвет кожного покрова. Симптомы ядерной желтухи практически у всех одинаковы. Достаточно осмотреть ребенка по правилу Крамера: при желтухе ладошки, стопы и живот новорожденного имеют ненормальный желтый цвет.
Последствия заболевания могут быть различными, все дело во времени излечения и времени развития ядерной желтухи. Может наблюдаться развитие энцефалопатии, а в запущенных случаях частичная глухота и слепота. Кроме того, при отсутствии своевременного лечения возрастает риск поражения головного мозга, что является тяжелейшим последствием ядерной желтухи.
При поражении мозга дети заторможены, слабы, не реагируют на раздражители и даже голос родителей.
При выявлении первых признаков желтухи необходимо обращаться за помощью к специалисту, который поможет подтвердить или опровергнуть диагноз.
Несколько лет назад для лечения ядерной желтухи использовалась глюкоза и другие неэффективные препараты. В современной медицине чаще всего используют метод фототерапии — воздействие на тело новорожденного определенных излучений, исходящих от специальной лампы. Благодаря излучению билирубин становится менее токсичным и удаляется из организма естественным путем, то есть с мочой и калом.
Во избежание страшных последствий от ядерной желтухи, после рождения малыша производится забор крови для анализов. Исследования проводятся с целью выявления количества билирубина в крови малыша. При чрезмерном количестве вещества назначаются специальные препараты, ускоряющие процесс выведения токсичного пигмента. Если ребенок находится в группе повышенного риска, то производится внутреннее одномоментное введение плазмы.
Если ядерная желтуха усиливается, то производится капельное вливание плазмы совместно с фототерапией. При отсутствии улучшений необходимо прибегнуть к полному переливанию крови.
При наличии ядерной желтухи ребенок находится под наблюдением невропатолога. Именно этот специалист осуществляет реабилитационную терапию, помогающую восстановить нарушенные функции.
По материалам fb.ru
Ядерная желтуха новорожденных – поражение головного мозга новорожденного вследствие прямого цитотоксического действия высокой концентрации билирубина. Проявляется выраженным мышечным гипертонусом: запрокидыванием головы назад, закатыванием глаз. Характерны частые приступы апноэ, может присоединяться судорожный синдром. Ядерная желтуха новорожденных приводит к развитию стойких неврологических нарушений. Диагностируется клинически и на основании лабораторного подтверждения гипербилирубинемии. Лечение направлено на нормализацию уровня билирубина в крови и устранение неврологической симптоматики.
Ядерная желтуха новорожденных получила свое название вследствие окрашивания ядер мозга, выявленного патоморфологически. Заболевание также называется билирубиновой энцефалопатией, что отражает и причину развития состояния, и его клинические признаки. В то же время, энцефалопатия возникает еще до того, как билирубин окрашивает структуры мозга, поэтому можно утверждать, что ядерная желтуха новорожденных является тяжелой формой билирубиновой энцефалопатии. Точная частота заболевания неизвестна. Актуальность в педиатрии невероятно высока в связи с высоким уровнем летальности, особенно среди недоношенных и детей с гемолитической болезнью новорожденных. В 80% случаев отмечаются стойкие неврологические последствия, приводящие к снижению адаптации и инвалидности.
Заболевание развивается в связи с неспособностью организма новорожденного справиться с высокой концентрацией билирубина в крови. В норме реакции распада преобладают в первые дни жизни ребенка. Именно с этим связана физиологическая желтуха новорожденных, но в норме малыш справляется, и симптомы исчезают в течение нескольких дней или недель. Ядерная желтуха новорожденных характеризуется чрезмерной гипербилирубинемией, вследствие чего желчный пигмент начинает проходить через гематоэнцефалический барьер, окрашивая базальные ядра, ядра мозжечка и черепно-мозговых нервов.
Для развития ядерной желтухи новорожденных необходимо множество условий. В частности, гематоэнцефалический барьер пропускает только свободный билирубин, то есть тот, который не связан с альбуминами. Значит, одним из факторов, способствующих развитию данного состояния, является гипопротеинемия. По этой причине симптомы чаще наблюдаются у детей с отеками, обширной кефалогематомой и т. д. Гипоксическое, инфекционное или травматическое повреждение мозга, имевшее место внутриутробно или в родах, значительно повышает проницаемость гематоэнцефалического барьера. То же касается недоношенности, когда мозговые структуры к моменту рождения остаются незрелыми.
Гемолитическая болезнь новорожденных всегда является фактором повышенного риска ядерной желтухи новорожденных, поскольку в этом случае концентрация несвязанного билирубина быстрее всего достигает предельно допустимых значений и начинает превышать их, способствуя проникновению билирубина в вещество мозга. В таких случаях состояние развивается стремительно, часто с летальным исходом или глубокой инвалидизацией. Независимо от факторов, способствующих развитию патологии, важно понимать, что не существует конкретного значения билирубина, при котором появляются симптомы ядерной энцефалопатии. Цифра всегда индивидуальна и зависит от состояния компенсаторных систем ребенка: печени, почек, головного мозга с гематоэнцефалическим барьером и др.
Гипербилирубинемия в первые дни и недели жизни заметна по желтой окраске кожных покровов и склер. В данном случае этот признак выражен в значительной степени. Кожа малыша имеет ярко-желтый оттенок уже в первый день жизни, в отличие от физиологической желтухи, которая развивается спустя 5-7 дней после рождения. Состояние чаще возникает остро в течение первой недели жизни. Выделяют две стадии: асфиксическую и спастическую. Первая стадия ядерной желтухи новорожденных характеризуется появлением приступов апноэ разной продолжительности. Мышечный тонус снижен, отмечаются отдельные подергивания. Ребенок вялый, плохо сосет. Подобные симптомы наблюдаются при многих заболеваниях, включая сепсис, родовые травмы новорожденных с кровоизлияниями и т. д., что затрудняет раннее распознавание патологии.
Спастическая стадия ядерной желтухи новорожденных представлена выраженным гипертонусом мышц разгибателей вплоть до опистотонуса. Голова ребенка непроизвольно резко запрокидывается назад, глаза закатываются вверх (симптом «заходящего солнца»). Дыхание нарушено, отмечаются частые приступы апноэ. Могут наблюдаться тонические судороги и пронзительный крик, связанный с напряжением мышц и отчасти с болевым синдромом, сопровождающим гипертонус. В тяжелых случаях ядерной желтухи новорожденных мышечное напряжение распространяется на конечности с их резким выпрямлением и пронацией сжатых кулачков.
В течение нескольких недель состояние ребенка улучшается. Симптомы ослабевают, судороги и гипертонус отмечаются реже. Однако к концу первого года жизни в 80% случаев развивается мышечная ригидность, судороги вновь учащаются. Прогрессируют симптомы поражения черепно-мозговых нервов, что клинически проявляется снижением зрения и слуха. Часто развивается косоглазие и тугоухость. Массивное поражение нейронов неизбежно отражается на умственном развитии. У детей, перенесших ядерную желтуху новорожденных, впоследствии нередко диагностируется синдром дефицита внимания с гиперактивностью (СДВГ), а также умственная отсталость.
Типичная клиническая картина в виде гипертонуса с запрокидыванием головы и закатыванием глаз позволяет педиатру заподозрить ядерную желтуху новорожденных. С другой стороны, повышение мышечного тонуса может быть следствием поражения мозга любой другой природы. Поэтому важно оценить уровень билирубина в крови и отслеживать его в динамике. Норма концентрации желчного пигмента в крови и для взрослого, и для ребенка составляет примерно 20 мкмоль/л, однако при физиологической желтухе новорожденных это значение может достигать 200 мкмоль/л и является допустимым у детей первых недель жизни.
Обязательно проведение развернутого анализа крови, прямой и непрямой пробы Кумбса. Считается, что билирубин начинает проникать через гематоэнцефалический барьер при достижении концентрации 400 мкмоль/л, но эта цифра является условной и может существенно снижаться при воздействии множества факторов, перечисленных выше. Поэтому важно ориентироваться не только на уровень гипербилирубинемии, но и на состояние ребенка. В идеале лечение ядерной желтухи новорожденных должно начинаться до развития симптомов. Как правило, терапевтические мероприятия проводятся при достижении 50-70% от предельно допустимого уровня билирубина.
Терапия направлена на устранение причины гипербилирубинемии и нормализацию уровня билирубина в крови. Одним из этапов лечения ядерной желтухи новорожденных является фототерапия. Доказано, что излучение видимого спектра, особенно голубого цвета, способствует трансформации токсичного непрямого билирубина в его изомер, который может экскретироваться печенью и почками без связывания с альбуминами крови. Если на фоне фототерапии уровень билирубина не снижается, показано переливание плазмы крови. Перелитые вместе с плазмой белки способствуют связыванию избыточного билирубина с последующим выведением его из организма.
При неэффективности перечисленных методов лечения или стремительном прогрессировании симптоматики проводится прямое переливание крови. Также возможно применение препаратов, препятствующих образованию билирубина. Это особенно актуально, если родители ребенка по каким-либо причинам отказываются от переливания крови. Такое встречается в практике, поскольку переливание цельной крови сопряжено с развитием опасных для жизни осложнений, например, реакции несовместимости. Ядерная желтуха новорожденных – проявление прямого токсического действия желчного пигмента на нейроны головного мозга, поэтому в лечении всегда используются нейропротекторы. По показаниям проводится противосудорожная терапия.
Прогноз заболевания неблагоприятный. Цитотоксические действие билирубина на мозговые клетки необратимо. В большинстве случаев у детей, перенесших ядерную желтуху новорожденных, развивается двусторонний хореоатетоз, отмечается снижение зрения и слуха, иногда значительное. Наблюдается задержка психического развития вплоть до умственной отсталости разной степени. Профилактика состояния возможна в первые дни жизни. Профилактическая фототерапия проводится всем новорожденным с уровнем билирубина в крови выше 200 мкмоль/л, а также всем недоношенным новорожденным, детям, перенесшим внутриутробные инфекции, гипоксию плода, родовые травмы и др.
По материалам www.krasotaimedicina.ru
Желтуха новорожденных (неонатальная желтуха). Причины, виды, классификация, симптомы и признаки желтухи новорожденных

Физиологическая желтуха появляется на второй – третий день жизни, максимально выражена на четвертый и проходит к восьмому дню. Если же желтуха у новорожденного ребенка появляется позже или раньше этих сроков, то речь идет о патологической желтухе новорожденных.
Желтуху принято рассматривать не самостоятельную патологию, а как синдром. Синдромом называется комплекс симптомов, которые характерны для той или иной болезни. Например, анемический синдром может быть проявлением кишечного кровотечения. Это означает, что снижение количества эритроцитов происходит не само по себе, а является следствием потери крови. Если говорить о синдроме патологической желтухи, то он является проявлением основного заболевания, чаще всего связанного с печенью. Так, желтуха наблюдается при гепатитах, врожденных заболеваниях печени.
Синдром желтухи новорожденных может наблюдаться при гемолитической болезни новорожденных или инфекциях. Таким образом, термин «синдром» говорит о том, что желтуха является лишь проявлением другого, основного заболевания.
Если говорить о физиологической желтухе, то ее принято рассматривать не как синдром или самостоятельное заболевание, а как период адаптации малыша к новым условиям среды.
Причины желтухи, в первую очередь, зависят от ее вида. Так, существует несколько разновидностей желтухи, для каждой, из которой характерны свои причины.
Изначально желтуха новорожденных делится на два вида — патологическую и физиологическую. Физиологическая желтуха – это та, которая появляется на 2 – 3 день жизни малыша и полностью исчезает к 8 – 10 дню жизни. Данный вид желтухи отличается умеренным повышением концентрации билирубина и отсутствием других симптомов кроме изменения цвета кожи. Физиологическая желтуха не требует какого-либо специального лечения и рассматривается больше не как патология, а как состояние адаптации новорожденного ребенка к новым условиям среды.
Патологическая желтуха может появляться как на первый день жизни малыша, так и позже. Отличием данного вида желтухи является более высокая концентрация билирубина в крови и более длительное течение. Проявляется патологическая желтуха не только желтушностью кожных покровов, но и другими симптомами со стороны нервной системы и организма в целом.
Ни в коем случае нельзя рассматривать физиологическую желтуху как патологическое состояние. Это всего лишь состояние адаптации новорожденного ребенка к новым условиям внешней среды. Обусловлено оно несколькими факторами.
Факторы, обуславливающие физиологическую желтуху новорожденных, следующие:
- переход фетального гемоглобина в обычный;
- незрелость ферментной системы печени у новорожденного малыша;
- адаптация к новым условиям среды.
Фетальный гемоглобин – это тот гемоглобин, который содержится в крови у плода во время его внутриутробного развития. Этот гемоглобин обладает повышенным сродством к кислороду. Таким образом, он обеспечивает адекватное снабжение кислородом всех органов и тканей. У плода на долю фетального гемоглобина приходится около 85 процентов, в то время как доля фетального гемоглобина у взрослого человека составляет менее 1 процента. К концу третьего триместра фетальный гемоглобин постепенно начинает замещаться обычным, «взрослым» гемоглобином. После появления ребенка на свет этот процесс усиливается. Однако в связи с незрелостью ферментативных систем распавшийся фетальный гемоглобин не успевает быстро вывестись из организма.
Необходимо понимать, что процесс распада эритроцитов и гемоглобина характерен не только для новорожденного периода. Так, у взрослого человека непрерывно происходит процесс разрушения эритроцитов (эритроциты живут около 120 дней) с дальнейшим выходом в кровь гемоглобина, из которого образуется билирубин. Однако печень успевает быстро его утилизировать и вывести, в результате чего в крови остается примерно одна и та же концентрация билирубина (17 микромоль на литр), а цвет кожи остается неизменным. У новорожденных же детей печень не успевает утилизировать весь билирубин, вследствие чего он задерживается в крови и концентрация его растет.
Повышенная концентрация билирубина придает коже ребенка желтушный цвет. Вскоре печень начинает функционировать в полную силу и принимает на себя билирубиновую нагрузку. Концентрация билирубина в крови при этом снижается, а кожные покровы ребенка принимают естественную окраску.
Патологическая желтуха – это желтуха, которая появляется позже или ранее установленных сроков и которая длится более 14 дней. Также патологическая желтуха отличается высоким уровнем билирубина в крови.
Критериями патологической желтухи новорожденных являются:
- концентрация билирубина более 220 микромоль на литр;
- ежечасно уровень билирубина повышается на 5 микромоль и более;
- суточный прирост билирубина более 80 – 90 микромоль;
- появление желтухи в первые сутки после рождения малыша;
- длительность желтухи превышает две недели.
Причин патологической желтухи великое множество, причем эти причины могут быть обусловлены как патологией матери, так и патологией малыша.
Причинами патологической желтухи являются:
- гемолитическая болезнь новорожденных;
- передозировка витамином К;
- диабетическая фетопатия (повреждение плода вследствие сахарного диабета матери);
- прием некоторых препаратов;
- наследственные патологии печени.
Гемолитическая болезнь новорожденных
Гемолитическая болезнь новорожденных – это патология, которая возникает при несовместимости группы крови по резус-фактору у матери и ребенка. Результатом этого является массивный распад (гемолиз) эритроцитов. Как следствие этого, в крови новорожденного малыша резко повышается концентрация билирубина (из эритроцитов выходит гемоглобин, а из него образуется билирубин). Билирубин окрашивает кожные покровы и видимые слизистые малыша в желтый цвет.
Гемолитическая болезнь новорожденных может проявляться в нескольких формах. Чаще всего встречается отечная (самая тяжелая), анемическая и желтушная форма данной болезни. При гемолитической болезни новорожденных желтушность появляется на первые – вторые сутки после рождения малыша. Несмотря на то, что желтушная форма гемолитической болезни является легким вариантом ее проявления, она также может представлять угрозу для жизни малыша.
Передозировка витамином К
Витамин К (синтетическим аналогом которого является викасол) назначается для профилактики и/или для лечения кровотечений в период родов. Также викасол назначается при наследственных коагулопатиях (нарушениях свертываемости крови), гепатитах и других заболеваниях. Однако передозировка этим витамином может привести к массивному гемолизу (разрушению) эритроцитов. Следствием этого является повышение уровня билирубина и окрашивание кожи в желтый цвет.
Диабетическая фетопатия
Диабетическая фетопатия – это патология, которая развивается у новорожденных детей, матери которых страдают сахарным диабетом. Необходимо отметить, что в связи с ростом числа заболеваемости сахарным диабетом в последнее время (только в России заболеваемость увеличилась на 20 процентов), эта причина желтухи новорожденных очень актуальная. При данной патологии происходит задержка развития ферментной системы печени. Это приводит к тому, что печень не успевает справляться и утилизировать весь билирубин.
Прием некоторых препаратов
Прием беременной женщиной некоторых лекарственных препаратов (например, антибиотиков или глюкокортикоидов) также может обуславливать желтуху новорожденных. Большинство препаратов проникает через плацентарный барьер, таким образом, оказываясь внутри плода. С током крови они моментально проникают в печень, где тормозят ферментативные процессы. Если у здорового ребенка печень не успевает утилизировать билирубин в течение всего лишь нескольких дней (физиологическая желтуха длится до 14 дней), то при рождении у таких детей выведение билирубина занимает еще больше времени. Желтуха длится до месяца и более.
Наследственные патологии печени
Наибольшую опасность для здоровья малыша представляют собой наследственные патологии печени. Для них характерны различные врожденные «поломки» на уровне ферментной системы печени, что делает невозможным утилизацию билирубина. Например, при синдроме Жильбера вследствие дефекта гена, отвечающего за обмен билирубина, нарушается внутрипеченочный транспорт билирубина и его связывание с глюкуроновой кислотой.
К наследственным патологиям печени, которые сопровождаются желтухой, относятся:
- Синдром Жильбера – хроническое заболевание, для которого характерно периодическая желтуха с умеренным повышением билирубина в крови. Прогноз заболевания благоприятный.
- Синдром Криглера-Найяра – наследственная патология печени, в основе которой лежит дефицит либо низкая активность глюкуронилтрансферазы. Это фермент, который участвует в обмене билирубина в клетках печени. Когда его нет, уровень билирубина повышается в 20 – 40 раз выше нормы. При данном синдроме желтуха появляется уже с первого дня и характеризуется она очень высокими концентрациями билирубина. Желтушное окрашивание кожи очень интенсивное. Синдром Криглера-Найяра отличается злокачественным течением, несвоевременное оказание медицинской помощи может привести к летальному исходу.
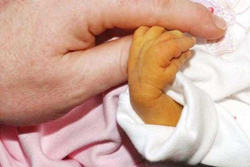
Основным и неотъемлемым лабораторным признаком желтухи является высокая концентрация билирубина в крови. В первые часы после рождения концентрация билирубина варьирует от 100 до 150 микромоль на литр. Максимально выражена желтуха на 3 – 4 сутки после рождения, когда уровень билирубина вырастает до 180 – 200 микромоль на литр. Начиная с 6-го дня, уровень билирубина начинает падать, и желтуха полностью исчезает к 8 – 10 дню. Дальнейшее развитие симптоматики желтухи новорожденных зависит от ее формы. Так, если физиологическая желтуха проявляется только окрашиванием кожных покровов, то ее патологическая форма проявляется рядом других признаков.
Как и при физиологической желтухе, основным видимым признаком патологической является желтушное окрашивание кожи. Однако в данном случае желтушность видна на ладонях и подошвенной поверхности стоп. Кроме желтушности кожных покровов патологическая желтуха проявляется поражением нервной системы малыша, изменением окраски мочи и другими симптомами.
Признаками патологической желтухи являются:
- поражение нервной системы;
- изменение окраски мочи;
- изменение окраски стула (чаще всего обесцвечивание его);
- вялость малыша или, наоборот, громкий беспокойный плач;
- увеличение печени и селезенки;
- беспокойный сон;
- отказ от еды.
Билирубин – это, в первую очередь, токсичный пигмент, который при определенной концентрации проникает в нервную систему. Поэтому основная опасность желтухи заключается в токсичном воздействии билирубина на головной мозг ребенка. В норме существует определенный барьер между нервной системой и веществами, циркулирующими в крови. Называется он гематоэнцефалическим барьером. Благодаря ему не все токсичные вещества сразу же проникают в мозг. При физиологической желтухе вследствие малой концентрации билирубина мозг ребенка остается нетронутым.
Однако при патологической желтухе или же при недоношенности плода билирубин проникает в нервную систему и поражает структуры мозга. Критическим уровнем билирубина у доношенных детей считается концентрация более 340 микромоль на литр. При этих показателях происходит повреждение ядер мозга (ядерная желтуха). У недоношенных детей этот показатель равен 220 – 250 микромолям на литр. Объясняется это тем, что у недоношенных детей нервная система более уязвима, и гораздо меньшая концентрация билирубина способна ей навредить.
Другими симптомами патологической желтухи является изменение общего состояния малыша. Как правило, малыши становятся вялыми и апатичными, слабо сосут, а иногда и вовсе отказываются от еды.
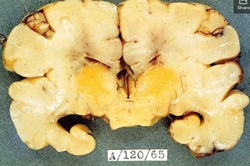
Основными видами желтухи являются:
- затяжная, затянувшаяся или пролонгированная желтуха;
- желтуха недоношенных детей;
- транзиторная желтуха;
- ядерная желтуха;
- геморрагическая желтуха;
- инфекционная желтуха;
- прегнановая желтуха или молочная желтуха;
- желтуха при несовместимости группы крови и резус-факторе.
Затянувшаяся желтуха чаще всего рассматривается как вариант патологической желтухи. Как известно, физиологическая желтуха появляется на второй – третий день и полностью исчезает к 10 дню. В 5 – 10 процентах случаев этого не происходит, и желтуха сохраняется на 3 недели и более. Этот вид желтухи называется затяжным или пролонгированным.
Последствия затяжной желтухи зависят от концентрации билирубина и от причин, которые привели к ее развитию. Повышение уровня билирубина более 270 – 300 микромоль при затяжной желтухе считается опасным признаком, так как при данной концентрации отмечается повреждение нервной системы. Как и любая патологическая желтуха в целом, затяжная желтуха является не самостоятельным заболеванием, а скорее синдромом. Это значит, что затяжная желтуха является проявлением какой-то другой патологии, например, патологии печени. Так, очень часто затянувшаяся желтуха бывает следствием внутриутробных инфекций. Основным лечением затянувшейся желтухи является фототерапия.
Ядерная желтуха – это желтуха, которая сопровождается повреждением ядер коры головного мозга. Как уже было сказано, билирубин – это липофильное (жирорастворимое) вещество, которое с легкостью проникает в нервную ткань. При умеренных концентрациях билирубина в крови нервная система остается под защитой. Когда же концентрация билирубина достигает критической отметки в 300 микромоль на литр, кора головного мозга малыша становится восприимчивой к токсическому действию билирубина.
Непрямой (то есть еще не связанный с глюкуроновой кислотой) билирубин является ядом с преимущественно нейротоксичным действием. Это значит, что он обладает избирательным действием именно к клеткам нервной ткани. Проникая в нервную систему, билирубин поражает ядра коры головного мозга (жизненно-важных структур) с развитием дальнейшей билирубиновой энцефалопатии. Ядерная желтуха наблюдается в случае синдрома Криглера-Найяра. Данный вид желтухи является экстренным состоянием, с частым летальным исходом. Именно поэтому лечение должно быть направлено на предупреждение ее развития. Когда появляется угроза развития ядерной желтухи, рекомендуется переливание крови и другие методы лечения.
Такого термина как «геморрагическая желтуха» не существует. Правильнее будет сказать «желтуха с геморрагическим синдромом». Это вид желтухи, который протекает с явлениями кровоточивости. Как правило, в клинической картине такой желтухи кроме кровотечения присутствуют такие признаки как увеличенная селезенка и печень, водянка (по-научному асцит). Склонность к кровотечению объясняется дефицитом витамина К, который принимает участие в синтезе белков, участвующих в процессах коагуляции (свертывания крови). Когда витамин К находится в организме в недостаточном количестве или полностью отсутствует, необходимые белки синтезируются в меньшем количестве, что и приводит к нарушению свертываемости крови.
Витамин К – это жирорастворимый витамин, который синтезируется в клетках печени. Поэтому дефицит этого витамина наблюдается при желтухе, причина которой кроется в самой печени. Это, так называемые, печеночные (или паренхиматозные) и механические желтухи. Желтуха с геморрагическим синдромом часто наблюдается при атрезии (недоразвитии) желчных путей. При этой врожденной патологии желтушное окрашивание кожи появляется уже на первый день после рождения. Желтуха очень быстро прогрессирует, посуточный прирост билирубина очень высокий. Неотъемлемым признаком такой желтухи является кожный зуд. Общее состояние детей резко ухудшается. Из-за зуда они становятся беспокойными, постоянно плачут, отказываются от еды. Вся симптоматика, которая развивается при атрезии желчных путей, связана с явлением холестаза (застоя желчи). Застой желчи обуславливает увеличение печени и селезенки (гепатомегалию и спленомегалию), кожный зуд, окрашивание кожи и слизистых в желто-зеленый цвет. Без хирургического лечения дети погибают в возрасте до одного года.
Инфекционная желтуха – это вид желтухи, который был спровоцирован инфекционной патологией. Название «инфекционная» отражает не характер желтухи, а ее причину. Классификацией желтухи по этиологическому (причинному) фактору чаще всего пользуются неонатологи (врачи, занимающиеся выхаживанием новорожденных детей).
К видам желтухи по этиологическому фактору относятся:
- Желтухи, гемолитического происхождения – те, которые обусловлены повышенным распадом эритроцитов. К ним относятся желтуха при гемолитической болезни новорожденных, желтуха, обусловленная передозировкой витамина К.
- Желтуха, обусловленная нарушенным внутрипеченочным транспортом билирубина или же паренхиматозная желтуха. Это та желтуха, причина которой скрыта внутри печени. Чаще всего паренхиматозные желтухи у новорожденных обусловлены врожденными заболеваниями. Например, это синдром Жильбера или синдром Криглера-Найяра.
- Желтухи, механического происхождения – те, которые спровоцированы обструкцией (закупоркой) желчных путей.
- Желтухи, смешанного происхождения – к ним относятся желтухи вследствие внутриутробных инфекций.
Как видно из списка инфекционные желтухи совмещают в себе одновременно несколько механизмов. Инфекционная желтуха у новорожденных может быть обусловлена внутриутробными инфекциями, в то время как у детей постарше инфекционная желтуха чаще всего бывает проявлением гепатита А. К внутриутробным инфекциям, способным вызвать желтуху у новорожденных относятся цитомегаловирус, токсоплазмоз, герпес.
Прегнановая или молочная желтуха (также желтуха от материнского молока) впервые была описана в 60-х годах прошлого столетия. Несмотря на то, что с тех пор прошло уже полвека, причина этой желтухи до сих пор точно не выяснена. Существует предположение, что избыток билирубина в сыворотке новорожденного ребенка является следствием повышенной концентрации прегнандиола в крови у женщин после родов. Это вещество (прегнандиол) тормозит метаболизм билирубина, вследствие чего он дольше циркулирует в крови у ребенка и окрашивает его кожу в желтушный цвет. Ребенок получает прегнандиол с грудным молоком матери, куда он проникает из крови.
Прегнановая или молочная желтуха длится от 3 до 6 недель. Диагностировать ее очень легко. Рекомендуется отнять ребенка от груди на пару суток, на фоне чего желтуха быстро исчезает. Если вновь начать кормить, желтуха вновь появляется.
Желтуха у новорожденного малыша также может возникнуть при несовместимости матери и плода по резус-фактору или по антигенам системы АВО (в народе по группе крови). Как правило, чаще всего встречается первый вариант, реже – второй. Данная несовместимость приводит к интенсивному гемолизу (разрушению) эритроцитов плода, отчего болезнь носит название – гемолитическая болезнь новорожденных. Частота данной патологии варьирует от 3 до 5 процентов, а летальность при ней составляет 3 процента.
Как уже было сказано выше, наиболее часто встречаемая форма – это желтуха при несовместимости по резус-фактору. Резус-фактор (или антиген D) – это система антигенов (белков), которые располагаются на внутренней оболочке эритроцитов. Условно различают два вида резус-фактора – положительный и отрицательный. Гемолитическая болезнь новорожденных развивается тогда, когда мать – резус-отрицательная, а плод – резус-положительный. Такая комбинация встречается в тех случаях, когда в брак вступают два человека с разными резус-факторами. В этом случае риск рождения ребенка с резус-положительной группой крови равняется 75 процентам, а с резус-отрицательной группой крови – 25. Конфликт между матерью и плодом возникнет только тогда, когда резус-факторы будут различными. В этом случае против эритроцитов ребенка в крови матери вырабатываются антитела (специфические белки). В дальнейшем эти антитела через плаценту проникают в кровь плода и фиксируются на его эритроцитах. Вследствие этого эритроциты разрушаются, что приводит к выходу из него гемоглобина и образование из него билирубина. Массивное разрушение эритроцитов обуславливает значительное повышение концентрации билирубина в крови малыша.
В более редких случаях желтуха обусловлена несовместимостью по группе крови. Как известно у человека различают 4 группы крови — I, II, III, IV. Каждая из этих групп наследуется определенными генами, которые представлены антигенами системы АВО — I – OO, II AO, AA, III – BO, BB, IV – AB. Эти антигены содержаться не только на эритроцитах, но и во всех тканях и органах человека. В редких случаях между антигенами матери и плода возникают конфликт, который сопровождается выработкой антител к эритроцитам плода. После проникновения антител матери в организм ребенка развивается гемолиз – разрушение эритроцитов. Чаще всего данная картина наблюдается тогда, когда мама является представительницей первой группы крови, а ребенок – второй или третьей.
Печеночная желтуха – это вид желтухи, причина которой заключается в патологии печени. Синонимами печеночной желтухи являются термины – конъюгационная и паренхиматозная. Конъюгация – это процесс соединения билирубина с глюкуроновой кислотой, после чего билирубин становится менее вредным. Так, в организме человека циркулирует два вида билирубина – свободный и связанный. Свободный билирубин – этот тот, который находится в крови, после чего разрушились эритроциты. Свободный билирубин является очень токсичным и легко проникает в нервную систему. Именно этот вид билирубина поступает в печень, где он связывается с глюкуроновой кислотой, таким образом, обезвреживаясь. Связанный или же «обезвреженный» билирубин из печени далее поступает в желудочно-кишечный тракт. При печеночной желтухе нарушается именно процесс конъюгации, то есть связывание билирубина. Вторым синонимом печеночной желтухи является термин – паренхиматозная. Паренхима – это ткань печени, которая повреждается в данном случае. Этот термин наиболее точно отражает причинный фактор желтухи. Он объясняет, что причина заболевания кроется не выше и не ниже печени, а именно в ней.
Паренхиматозная желтуха развивается при гепатитах, циррозах, врожденных патологиях печени, атрезии (недоразвитии) желчных путей.
Диагностика паренхиматозной желтухи
Цвет кожных покровов при паренхиматозной желтухе приобретает красноватый оттенок (шафрановый цвет). Печень и селезенка часто увеличена, присутствует умеренно выраженный кожный зуд. Важными диагностическими признаками являются изменения окраски мочи и кала. При паренхиматозной желтухе моча приобретает темный цвет, а кал обесцвечивается. В анализах крови все печеночные ферменты увеличены, концентрация билирубина увеличена.
Гемолитическая желтуха развивается вследствие интенсивного гемолиза эритроцитов. Гемолиз – это процесс разрушения эритроцитов, после чего из них выходит гемоглобин, из которого образуется билирубин. В норме эритроциты живут около 120 дней, однако, при некоторых патологических состояниях срок их жизни значительно укорачивается. При разрушении эритроцитов в кровь высвобождается свободный, токсичный билирубин. Опасность гемолитической желтухи заключается в том, что свободный билирубин – это жирорастворимое вещество, которое с легкостью проникает в нервную систему. Там он необратимо поражает нейроны, приводя к развитию билирубиновой энцефалопатии (поражение мозга).
Гемолитическая желтуха встречается при гемолитической болезни новорожденных, при передозировке витамином К, при употреблении ряда медикаментов. Отличительным признаком гемолитической желтухи является лимонный цвет кожных покровов. Ферменты печени находятся в пределах нормы, цвет стула не изменен, моча приобретает ярко-оранжевый цвет. При гемолитической желтухе сильно увеличивается селезенка, что является важным диагностическим критерием. Рост уровня билирубина происходит за счет свободного билирубина.
Синонимом механической желтухи является термин «подпеченочная желтуха». Он также отражает этиологию (причины) желтухи, указывая на то, что причина находится не в самой печени, а под ней. В данном случае желтуха является следствием механической закупорки желчных путей.
В норме после того как билирубин связался с глюкуроновой кислотой, он в составе желчи поступает в пищеварительную систему. В пищеварительной системе желчь принимает участие в усваивании жиров. При механической желтухе желчь, содержащая билирубин, не может проходить далее из печени в пищеварительную систему. Причиной тому является обструкция (закупорка) на уровне желчных путей. Это может быть камень в желчном пузыре, сдавливание протока опухолью или кистой. Поскольку желчь не может далее найти выхода она начинает накапливаться в желчном пузыре. Заполнив пузырь, желчь начинает пропитывать его стенки и потихоньку проникает в кровь. Таким образом, в крови начинает повышаться уровень связанного билирубина. Вместе с билирубином в кровь проникают и желчные кислоты, которые очень сильно раздражают нервные окончания. Это становится причиной нестерпимого кожного зуда, который наблюдается при механической желтухе.
Подпеченочную желтуху также отличает зеленоватый оттенок кожи, полностью обесцвеченный стул и моча темного цвета.
По материалам www.tiensmed.ru
Учебно методическое пособие г. Архангельск 2010 Рецензент: Евграфова Л. Э., преподаватель педиатрии амк первой квалификационной категории
30.У недоношенного новорожденного отмечается
спонтанная двигательная активность
31.Ядерная желтуха у новорожденного обусловлена высоким содержанием в крови
32.Инфекционное заболевание кожи новорожденного
33. История развития ребенка – это форма
34.Первый этап реанимации при асфиксии новорожденного
искусственная вентиляция легких
коррекция метаболических расстройств
восстановление проходимости дыхательных путей
35.Второй этап реанимации при асфиксии новорожденного
восстановление проходимости дыхательных путей
восстановление внешнего дыхания
коррекция гемодинамических расстройств
коррекция метаболических расстройств
36.Основная причина родовой травмы ЦНС у детей
37.Непосредственно к возникновению родовой травмы у детей приводит
несоответствие размеров головки плода и таза матери
нарушение белкового обмена
38.Наружная кефалогематома — это кровоизлияние
над твердой мозговой оболочкой
под твердой мозговой оболочкой
39.К очаговым признакам поражения ЦНС у новорожденного относится
40. При нефротической форме гломерулонефрита в анализах мочи характерна
41.Наиболее частая причина гемолитической болезни новорожденных
42. Фруктовые соки и яблочное пюре вводят в рацион грудного ребенка для обеспечения его
43. Сокращение мимической мускулатуры при поколачивании между скуловой дугой и углом рта — это симптом
44.»Ядерная» желтуха характеризуется поражением
45. При диагностике фолликулярной ангины обязательным является
мазок с миндалин на бациллу Леффлера
46.Генерализованная форма гнойно-септических заболеваний новорожденных
47.Воспаление пупочной ранки новорожденного
48.Пупочную ранку новорожденного при появлении гнойного отделяемого обрабатывают раствором:
49.При аллергическом диатезе у ребенка из питания исключают
50.при гипотрофии I степени дефицит массы тела ребенка составляет (в %)
51. Вторым прикормом для ребенка грудного возраста является
52.При рахите у ребенка нарушается обмен
53.Потливость, облысение затылка у ребенка наблюдаются при
54. При остром бронхите у детей применяют отхаркивающую микстуру с
55.Образование «четок» на ребрах, «куриная грудь» наблюдаются при
56.При рахите у ребенка наблюдаются
57.Профилактическая доза витамина D ребенку составляет (мЕ/сут)
58.Исследование мочи ребенка по Сулковичу проводят при лечении:
59.Характерным признаком спазмофилии у детей является
60.Судороги при спазмофилии у детей обусловлены изменениями в крови
повышением уровня кальция
понижением уровня кальция
61. КлиническиЙ симптом отечной формы гемолитической болезни новорожденных
наличие свободной жидкости в полостях
незначительное увеличение печени
62.Признак скрытой спазмофилии
63.Сдавленный «петушиный» крик на вдохе у ребенка наблюдается при
64.Карпопедальный спазм у ребенка чаще проявляется тоническими судорогами мышц
65.С целью снятия судорог у ребенка при спазмофилии применяют
66.Особенности строения полости носа у детей раннего возраста
носовые ходы узкие, обильная васкуляризация
носовые ходы узкие, недостаточная васкуляризация
носовые ходы широкие, обильная васкуляризация
носовые ходы широкие, недостаточная васкуляризация
67.Характер одышки при ложном крупе
68.Стенозу гортани в раннем возрасте способствует
короткие голосовые связки
обилие рыхлой клетчатки в подсвязочном пространстве
обильная иннервация гортани
69.Фактор, способствующий возникновению одышки у детей при воспалении дыхательных путей
слабое развитие добавочных полостей носа
хорошее развитие добавочных полостей носа
широкий просвет трахеи и бронхов
узкий просвет трахеи и бронхов
70.Наиболее частая причина острого бронхита у детей
71.Ведущий клинический симптом обструктивного бронхита у детей
72.Основной симптом острого бронхита у детей
73.Для лучшего отхождения мокроты ребенку с острым бронхитом применяют
вибрационный массаж, постуральный дренаж
строгий постельный режим, диету № 15
74.Лихорадка, одышка, кашель, локальное укорочение перкуторного звука у детей характерны для:
75.Этиотропная терапия пневмонии у детей — применение препаратов
76.Специфическое осложнение ГБН
78.Стенотическое дыхание, изменение тембра голоса, грубый кашель наблюдается у детей при
79.Тактика фельдшера при угрозе стеноза гортани у ребенка вне лечебного учреждения
направление в поликлинику
назначение физиотерапевтических процедур
80.Выраженные лобные и затылочные бугры у ребенка характерны для:
81.При ревматизме у детей преимущественно поражается ткань
82.Ведущая роль в развитии ревматизма у детей принадлежит
-гемолитическому стрептококку группы А
83.Поражение нервной системы при ревматизме у детей проявляется развитием:
84.Ведущий клинический симптом ревматического миокардита у детей
85.Исход ревматического эндокардита у детей
86.Одной из наиболее частых причин гастрита у детей является
длительный прием салицилатов
нерегулярное и неполноценное по составу питание
87.Ведущее значение в ранней диагностике заболевания желудка и двенадцатиперстной кишки у детей принадлежит
88.Появление у детей одновременно с гематурией гипертензии, отеков характерно для
89.Бактериальное воспаление чашечно-лоханной системы с поражением канальцев –
90.Наиболее частым этиологическим фактором при пиелонефрите является
палочка сине-зеленого гноя
91.Наследственное заболевание с замедленной свертываемостью крови
92.Маточные кровотечения у девочек старшего возраста отмечаются при
93.Клинические симптомы сахарного диабета у детей
полифагия, полидипсия, полиурия
лихорадка, кашель с мокротой
ахикардия, тремор, зкзофтальм
94.Выраженной нейротропностью обладают
95.Пятна Бельского-Филатова-Коплика появляются у детей на
96.Мелкая сыпь розового цвета, пятнистого характера, на неизмененном фоне кожи без тенденции к сливанию наблюдается при
97.Полиморфизм сыпи (пятно, папула, везикула) характерен для
98.Увеличение околоушных слюнных желез у детей характерно для
99.Приступообразный спазматический кашель характерен для
100.Возбудителем скарлатины у детей является
-гемолитический стрептококк группы А
1.Соколова Н. Г., Тульчинская В. Д. Педиатрия с детскими инфекциями. Ростов – на — Дону, 2008.
2.Ежов Г. И., Ежова Н. В. Педиатрия. Учебник для медицинских училищ. Оникс. Москва. 2008.
Берман Р. Э. Педиатрия по Нельсону. Издательство МИА, 2009.
Воронцов И. М. Мазурин А. В. Пропедевтика детских болезней. Фолиант. Москва. 2009.
Методическое пособие ОДКБ «Неотложная помощь детям на догоспитальном этапе», 2009.
Машковский М. Д. Лекарственные средства. Новая волна. Москва. 2008.
Севостьянова Н.Г. Сестринское дело в педиатрии. Москва. ФГОУ «ВУНМЦ Росздрава». 2008.
Сергеева К. М. Педиатрия. Учебник для вузов. С. – Петербург, 2007.
Тимченко В. Н. Инфекционные болезни у детей. Учебник для медицинских вузов. Спец. Лит. Санкт – Петербург. 2008.
Журнал «Сестринское дело» №4, с. 36 -37; №5, с. 10 – 12; №6. с. 36 – 37; №7, с. 12 – 14. 2008.
Учебные и справочные пособия:
1.Ежов Г. И., Ежова Н. В. Педиатрия. Практикум. Учебное пособие. Оникс. Москва. 2008.
2.Усов И.Н. Здоровый ребенок. Справочник педиатра. Минск. Беларусь. 2009.
Медицинские манипуляции в детском возрасте
Гнойно – воспалительные заболевания
Хронические расстройства питания
Экссудативно – катаральный диатез
Профилактический приём детей в детской поликлинике
Заболевания верхних дыхательных путей
Сестринский процесс при заболеваниях органов дыхания у детей
Сестринский процесс при заболеваниях органов ЖКТ
Лечебно – диагностические манипуляции в детском возрасте
Юридические аспекты иммунопрофилактики
Противопоказания к проведению профилактических прививок
Осложнения на введение вакцин
Кишечный токсикоз с эксикозом
1. № 55 Министерства Здравоохранения СССР от 9 января 1986 года «Об организации работы родильных домов (отделений)»
2.№ 440 Министерства Здравоохранения СССР от 20 апреля 1983 года «О дополнительных мерах по совершенствованию медицинской помощи новорождённым детям».
3.№ 229 Министерства Здравоохранения РФ от 27 июня 2001 «О национальном календаре профилактических прививок и прививок по эпидемическим показаниям»
4.№ 673 Министерства Здравоохранения РФ от 30 октября 2007 «О внесении изменений и дополнений в приказ МЗ России от 27 июня 2001 «О национальном календаре профилактических прививок и прививок по эпидемическим показаниям».
Учебно — методическое пособие предназначено для подготовки студентов при изучении тем дисциплины «Педиатрия с детскими инфекциями».
Перечень контрольных вопросов и умений обеспечивает методическую и практическую помощь в освоении тем дисциплины, правильную организацию времени для подготовки, последовательное, чёткое выполнение заданий.
Задания для самостоятельной работы позволят студентам находить грамотные ответы на поставленные вопросы, обеспечат навыки работы и общения с детьми.
После освоения тем дисциплины студенты закрепляют полученные знания и умения, подводят итог выполненным практическим манипуляциям на семинарско – практических занятиях.
В пособии представлены разделы программы учебно – производственной практики, вопросы для итоговой аттестации по практике.
Успешно подготовиться к промежуточной аттестации поможет перечень вопросов по дисциплине.
Тестовые задания позволят проверить и систематизировать полученные знания.
В перечне литературы даны основные и дополнительные источники для углубления знаний по дисциплине.
По материалам refdb.ru