Аденома простаты является доброкачественной опухолью, разрастающейся из клеток железистого эпителия или стромы. В большинстве случаев патология поражает мужчин после 45-50 лет вследствие изменения гормонального фона и многочисленных сопутствующих факторов. Разберем, каковы основные причины аденомы простаты и как избежать этого заболевания.
Несмотря на многочисленные исследования, проводимые с целью выяснения конкретных причин доброкачественной гиперплазии предстательной железы (ДГПЖ), выявить их не удалось.
Здоровая простата и аденома
Все перечисленные ниже факторы являются лишь косвенными, поскольку они повышают риск развития аденомы, но не вызывают ее напрямую. В настоящее время удалось доказать лишь то, что аденома и рак предстательной железы никак не связаны.
Однако по урологической статистике патология сильно «молодеет».
То есть, если два-три десятилетия назад заболевание диагностировалось у мужчин в 50-60 лет, то сейчас еще до пятидесяти им страдают около половины представителей сильной половины человечества. Восьмидесятилетние пациенты болеют аденомой в 80-90% случаев.
Связано это с тем, что с возрастом происходят гормональные изменения, в результате которых количество свободного гормона тестостерона резко падает, а содержание эстрадиола, пролактина и некоторых других, наоборот, растет.
Такое состояние и приводит к увеличению предстательной железы, вызывая рост опухолевых клеток доброкачественной природы.
Доказано, что если старшие родственники по мужской линии страдали от аденомы простаты, то риск развития патологии у мужчины возрастает на 15-20%.
Поскольку одним из факторов, приводящих к аденоме, является гормональный дисбаланс, то различные сбои в эндокринной системе действительно могут стать толчком для развития гиперплазии.
Многих мужчин интересует вопрос: как сохранить баланс гормонов в организме? Для этого необходимо:
- обеспечивать организму полноценный ночной отдых (не менее 7 часов);
- избегать стрессовых ситуаций;
- вовремя обращаться к врачу (при любых проблемах с организмом);
- избегать чрезмерных физических нагрузок;
- отказаться от вредных привычек;
- бороться с гиподинамией;
- правильно питаться, включая в меню продукты, богатые клетчаткой и белком.

Если в течение длительного времени не лечить патологию, она может привести к возникновению следующих осложнений: импотенции, бесплодию, раку или аденоме.
А иногда именно гиперплазия органа вызывает простатит, то есть, причиной воспаления становится сдавливание органа разрастающимися тканями.
И аденома, и простатит начинаются с примерно одинаковых симптомов – их появление должно стать поводом для незамедлительного похода к урологу.
- проблемы с мочеиспусканием (вялая струя, чувство неполного опорожнения, частые позывы к походу в туалет и т.д.);
- потеря интереса к сексуальной стороне жизни;
- ощущение зуда или жжения в уретре;
- несильные болезненные ощущения в области паха.
К перечисленным симптомам может добавляться депрессия, чувство усталости, раздражительность, потеря интереса к жизни и прочие психологические проблемы.
Если не пойти к врачу на первой стадии развития заболеваний простаты, они могут приобрести хронический, практически не поддающийся лечению, характер.

Жители стран Азии (Китая, Японии, Северной и Южной Кореи и др.) страдают от аденомы крайне редко.
В группе риска находятся мужчины Европы, Индии, Египта, а также Северной Америки.
Причина подобного явления, по мнению ученых, кроется в питании – жители Азии употребляют с пищей много фитостеролов, что служит отличной профилактикой развития аденомы.
Уточним, что приведенные ниже причины не вызывают аденому, а лишь косвенно способствуют ее росту. В большинстве случаев даже при наличии этих факторов рост опухоли не происходит.
Итак, к факторам способствующим росту доброкачественной опухоли относят:
- несбалансированное питание. Частое употребление жирных, соленых, острых блюд нарушает обменные процессы, способствует набору лишнего веса, а также дает старт развитию многих внутренних заболеваний;
- вредные привычки: употребление алкоголя, табакокурение и пр.;
- лишний вес и ожирение. Такие состояния вызывают серьезные гормональные сбои и нарушают метаболизм, что отрицательно сказывается на состоянии всех органов и систем, в том числе предстательной железы;
- частые стрессы и постоянное нервное перенапряжение. Такие состояния обычно вызываются проблемами на работе или в семье;
- ненормальная половая активностью. Под ней подразумевают: частая смена партнерш, редкие сексуальные отношения, длительное воздержание;
- малоподвижный образ жизни. Этот фактор вызывает застойные процессы в малом тазу, что крайне негативно влияет на половую функцию и состояние предстательной железы;
- склонность к запорам;
- тяжелые физические перегрузки;
- хронические заболевания, имеющиеся в организме.
Расскажем об основных мерах профилактики:
- любыми способами стараться избегать стрессов;
- исключить или хотя бы сократить употребление алкоголя и кофеина;
- включить в жизнь занятия спортом и пешие прогулки. Такое времяпрепровождение должно быть в радость, то есть нельзя перенапрягаться. Следует исключить велосипед (из-за специфики патологии);
- нельзя сдерживать желание осуществить мочеиспускание;
- препараты, влияющие на работу мочевого пузыря, например, противоотечные, принимать строго по назначению врача;
- один раз в неделю полезно посещать баню или сауну;
- важно избегать переохлаждения области таза и всего организма, в целом;
- полезно выполнять упражнения Кегеля – они укрепляют мышцы таза, что служит отличной профилактикой любых застойных процессов;
- если полностью исключена злокачественная опухоль, нет острых воспалительных процессов в железе, а сама аденома не запущена (либо ее вообще нет), то прекрасно помогает массаж. Выполнять его нужно так: нанести несколько капель растительного масла на область предстательной железы и промежность. Аккуратными круговыми движениями массировать указанную область не менее десяти минут. Такая процедура особенно эффективна, если проводить ее вечером, перед сном.
О стадиях аденомы предстательной железы и характерных для них симптомах в видео:
Многие мужчины воспринимают аденому как возрастное заболевание, которого невозможно избежать. Однако если вести здоровый образ жизни и вовремя проходить профилактические осмотры у уролога, гиперплазия предстательной железы вполне может обойти человека стороной.
Аденома простаты. Причины, симптомы, признаки, профилактика заболевания. Лечение аденомы народными методами. Лекарства, эффективные в лечение аденомы. Показания, противопоказания к операции, виды операций, подготовка.
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста
Аденома простаты – заболевание, которое начинается у мужчин в зрелом возрасте и характеризуется доброкачественным увеличением (гиперплазия) парауретральных желез.
Аденома простаты может появляться уже в возрасте 40-50 лет. По данным ВОЗ (всемирная организация здравоохранения) наблюдается нарастание заболевания, начиная с 12% у мужчин в возрасте 40-49 лет до 82% в 80 лет. После 80 лет аденома простаты встречается в 96% случаев.
Проведенные исследования привели к результату, что аденома простаты у негроидной расы встречается чаще, а у жителей Японии и Китая реже. Это происходит из-за особенностей питания азиатских стран, в котором находится большое количество фитостеролов, которые обладают профилактическими свойствами.
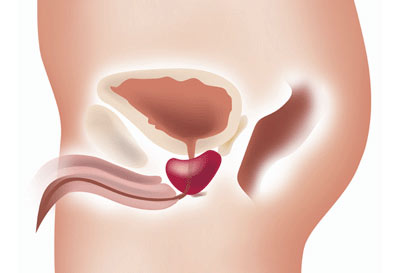
Через предстательную железу проходит мочеиспускательный канал. Он входит в железу в основании и выходит из нее кпереди от верхушки. Предстательная железа кровоснабжена из нижних пузырных и прямокишечных артерий. Вены предстательной железы образуют вокруг нее сплетение.
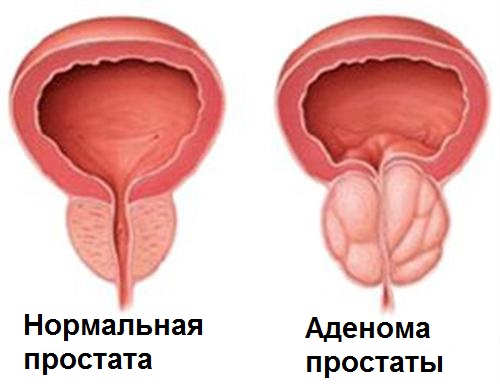
С возрастом происходят изменения в нейроэндокринной регуляции предстательной железы (после 40 лет у мужчин выработка тестостерона снижается, а секреция эстрогенов увеличивается).
Существует ряд факторов повышающих риск развития аденомы простаты:
- Генетическая предрасположенность (кто-то из родных болел данным заболеванием)
- Избыточный вес (приводит к нарушению метаболизма и эндокринной регуляции)
- Несбалансированное питание (употребления в пищу избытка соленых, острых, жирных продуктов).
Проведенные исследования не доказали влияния — половой активности, табакокурения, употребления алкоголя, инфекционных заболеваний на развития доброкачественной гиперплазии простаты.
- Вялая струя мочи – скорость, с которой выделяется моча — понижена.
- Инициальная (первичная) задержка мочеиспускания – мочеиспускание не происходит сразу после расслабления сфинктером, а после некоторой задержки.
- Необходимо напрягать мышцы брюшного пресса – чтобы осуществить мочеиспускание больному приходится существенно напрягать мышцы живота.
- Прерывистое мочеиспускание – то есть мочеиспускание по частям (в норме мочеиспускание происходит без перерывов до полного опорожнения мочевого пузыря).
- Выход мочи по каплям в конце мочеиспускания (в норме этого не происходит)
- Чувство не полного опорожнения мочевого пузыря (в норме после мочеиспускания мужчины чувствуют, что мочевой пузырь полностью опорожнился).
Ирритативные симптомы появляются из-за нестабильности мочевого пузыря и появляются во время накопления и последующего нахождения мочи в пузыре.
Дневная поллакиурия – учащенное количество мочеиспусканий в дневное время суток. В норме количество мочеиспусканий равно от 4 до 6 в день, если человек пьет не больше 2.5 литров жидкости в сутки и не лечится диуретиками. Поллакиурия может достигать до 15-20 мочеиспусканий в день.
Ночная поллакиурия или никтурия – учащенное количество мочеиспусканий ночью. В норме человек может спать ночью, не опорожняя мочевой пузырь. Никтурия появляется до 3 раз и более.
Ложные позывы на мочеиспускание – состояния, при которых позыв присутствует, а мочеиспускание не происходит.
Немаловажную роль в появлении симптомов играет нарушение функции детрузора (мышца мочевого пузыря, изгоняющая мочу). В норме сокращение детрузора происходит при полном раскрытии шейки мочевого пузыря. При аденоме простаты возникает нестабильность детрузора. Это происходит из-за повышения активности детрузора по отношению к адренергическому влиянию. Этот феномен происходит, как правило, на фоне ослабления сократительной способности детрузора.
Гиперплазические узлы простаты вызывают нарушение кровоснабжения шейки мочевого пузыря, что наряду со сниженным порогом возбудимости детрузора приводит к его дисфункции.
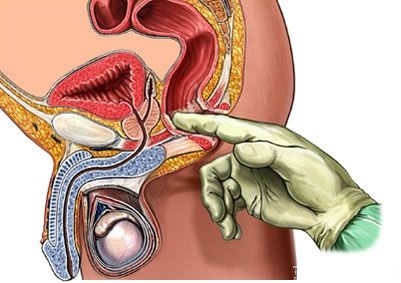
Также в этот алгоритм входят заполнение дневника мочеиспускания (частота и объем), пальпация (пальцевое исследование) простаты и различные инструментальные методы диагностики.
Пальпация простаты (пальцевое ректальное исследование простаты)
Пальпация простаты позволяет определить размеры, консистенцию, болезненность простаты (при наличии хронического простатита).
УЗИ. С помощью УЗИ определяют степень увеличения простаты. Оценивают направленность роста узлов, наличие кальцификатов. Также УЗИ позволяет оценить размеры почек, наличие в них различных изменений, сопутствующих урологических патологий.
ТРУЗИ – трансректальное ультразвуковое исследование. Это исследование позволяет детально изучить структуру простаты, получить точные ее размеры, а также выявить признаки хронического простатита или рака простаты. ТРУЗИ позволяет определить развитие аденомы простаты на очень ранних сроках.
Довольно часто у больных с сильно выраженной гиперплазией простаты определяют очаги кальцинации. Наличие в центральной зоне простаты кальцинатов говорит о конечной (5) стадии развития заболевания.
Урофлоуметрия – метод, который используют для измерения различных характеристик струи мочи. Этот метод необходимо проводить не мене 2 раз в условиях наполнения мочевого пузыря (150-350 миллилитров) и при возникновении естественного позыва на мочеиспускание. Для оценки результатов используют урофлоуметрическую кривую, на которой отмечают максимальную скорость потока мочи. Скорость потока, превышающая 15 миллилитров/секунду, считается нормальной. Также оценивается общее время мочеиспускания. В норме для объема мочи в 100 миллилитров – 10 секунд, для 400 миллилитров – 23 секунды.
Проведенные исследования доказали, что существует зависимость показателей мочеиспускания от возраста. В норме считается, что скорость потока уменьшается на 2 миллилитра/секунду каждые 10 лет. Это снижение скорости объясняется старением стенки мочевого пузыря.
Определение остаточной мочи после мочеиспускания имеет огромное значение для определения стадии заболевания, а также для определения показаний для оперативного лечения. Остаточную мочу определяют с помощью УЗИ сразу после мочеиспускания. В последнее время урофлоуметрию комбинируют с определение остаточной мочи.
Цистоманометрия – метод с помощью, которого определяют давление внутри мочевого пузыря. Этот метод позволяет измерять внутрипузырное давление на разных стадиях наполнения мочевого пузыря, а также и во время мочеиспускания.
У здорового человека начальный позыв на мочеиспускание возникает при наличии в пузыре 100-150 миллилитров мочи, при этом давление равно 7-10 сантиметров водного столба. Когда же объем мочевого пузыря заполняется до 250-350 миллилитров, позыв на мочеиспускание резко усиливается. При этом нормальное внутрипузырное давление составляет 20-35 сантиметров водного столба. Такая реакция мочевого пузыря называется норморефлекторной.
Повышенное внутрипузырное давление (выше 30 сантиметров водного столба) при объеме пузыря 100-150 миллилитров говорит о гиперрефлексогенности (повышен рефлекс детрузора). И наоборот пониженное давление (на 10-15 сантиметров водного столба) при наполнение пузыря до 600-800 миллилитров говорит о гипорефлексии детрузора. Рефлексогенность детрузора позволяет оценить его резервную функцию, а отношение между объемом и давление характеризует эластические свойства детрузора.
Цистоманометрия проводимая во время мочеиспускания, позволяет определять пузырно-уретральную проходимость и сократительную способность детрузора. В норме максимальное внутрипузырное давление во время мочеиспускания составляет 45-50 сантиметров водного столба. Если давление повышено, это говорит о наличии препятствия при опорожнении пузыря.
Цистография – метод исследования мочевого пузыря с использование контраста. Существует нисходящая и восходящая цистография. Нисходящая цистография предполагает движение контраста сверху вниз. Этот метод позволяет определить дефект наполнения в области шейки мочевого пузыря. На снимке этот дефект наполнения виден как бугорок. Восходящая цистография позволяет определить деформацию мочеиспускательного канала в области простаты.
Компьютерная томография и магнитно-ядерный резонанс – эти исследования дают более детальную информацию (соотношение с соседними органами) об аденоме простаты.
Лечение фито препаратами использовалось людьми еще с давних времен. В последнее время эти препараты стали очень популярны в странах Европы, Японии и США.
Пермиксон – французский препарат из плодов американской карликовой пальмы, который оказывает ингибирующее действие на 5 альфа редуктазу. Также обладает местным антипролиферативным и противовоспалительным эффектом.
Проведенные обследования доказали, что продолжительное применение препарата (в течение 5 лет), приводит к значительному уменьшению объема простаты и объем остаточной мочи, а также снимает симптомы заболевания. Пермиксон характеризуется хорошей переносимостью и отсутствием побочных эффектов.
Простамол Уно – препарат, изготавливаемый из плодов пальмы Сабаля. Препарат обладает противовоспалительным, антиэксудативным (препятствует накоплению патологической жидкости), антиандрогенным действием (за счет ингибирования 5 альфа редуктазы). Препарат не влияет на уровень половых гормонов, не изменяет уровень артериального давления, не влияет на сексуальную функцию.
Лечение фито препаратами проводят при гиперплазии простаты первой и второй степени.
Трансуретральная электровапоризация (электровыпаривание) простаты – этот метод лечения похож на эндоурологический метод и отличается от него лишь использованием роликового электрода. Когда электрод касается тканей простаты, происходит выжигание тканей с подсушиванием и коагуляцией. Этот метод лечения значительно снижает риск кровотечений во время операции. Этот метод лечения наиболее эффективен при небольших и средних размерах простаты.
Электроинцизия аденомы простаты – этот метод лечения отличается от других методов тем, что в данном случае ткани простаты не удаляют, а лишь производят продольное рассечение тканей простаты и шейки мочевого пузыря.
Чаще всего этот метод лечения применяется в следующих случаях:
- Молодой возраст пациента
- Небольшой размер простаты
- Внутрипузырный (в просвет пузыря) рост аденомы простаты
Хирургические методы лечения с использованием лазера
Существует два основных направления лазерной терапии:
- Лазерная вапоризация
- Лазерная коагуляция
Причем лечение этими методами может быть проведено контактным или бесконтактным способом. При бесконтактной (дистанционной) эндоскопической лазерной коагуляции используют фиброоптические волокна со специальным наконечником, направляющим лазерный луч под углом к продольной оси волокна. Бесконтактная методика отличается от контактной меньшей плотностью энергии в тканях простаты.
Преимущество выпаривания над коагуляцией состоит в возможности удаления простаты под контролем зрения. Процедура выпаривания может занять от 20 до 110 минут.
Существует также метод интерстициальной лазерной коагуляции простаты. Этот метод предполагает помещение наконечника прямо в ткань простаты. Во время операции меняют местоположение наконечника несколько раз. Среднее время операции 30 минут.
Трансуретральная микроволновая термотерапия – метод при, котором используют влияние высоких температур на ткани простаты. Порог температурной толерантности (переносимости) клеток простаты составляет 45 градусов Цельсия. Данный метод предполагает использования температур от 55 до 80 градусов Цельсия. Данная температура создается с помощью использования не сфокусированной электромагнитной энергии, которую проводят к простате с помощью трансуретральной антенны.
Трансуретральная радиочастотная термодеструкция – этот метод предполагает использование жесткого температурного воздействия (70-82 градусов Цельсия). В данном методе также используется электромагнитная энергия.
Главным преимуществом термодеструкции является его высокая эффективность при лечении аденомы простаты с выраженными склеротическими изменениями и кальцинацией простаты. Данная процедура в среднем длится около часа.
Баллонная дилатация – метод основан на механическом расширении простатического отдела мочеиспускательного канала.
Уретральные стенты (системы внутреннего дренирования)
При помощи имплантации уретрального стента решают проблему дренажа мочевого пузыря. Чаще всего стенты используются во второй или третьей степени заболевания (когда сильно выражены обструктивные симптомы).
- Ежедневная подвижность и занятие спортом (но без чрезмерных нагрузок). Физическая активность снижает риск развития застойных процессов в малом тазу.
- Здоровое питание, которое предполагает исключение из рациона кислых, соленых острых копченых продуктов. Обязательное наличие в рационе фруктов и овощей, а также витаминов всех групп.
- Борьба с лишним весом (улучшает метаболизм во всем организме).
- Исключить ношение обтягивающих в области промежности вещей: трусов, штанов.
- Исключить случайные половые контакты как средство профилактики половых инфекций.
Часто задаваемые вопросы


