Аденома простаты коварна тем, что опухоль может длительное время, иногда 10 лет, незаметно для человека расти, медленно ухудшая качество жизни, в частности, затрудняя мочеиспускание. Стыд, лень, недостаток знаний или просто несерьезное отношение к постепенным ухудшениям в процессе мочеиспускания приводят к тому, что мужчина долго откладывает диагностику и лечение аденомы предстательной железы. В итоге повышается вероятность оказаться на операционном столе, либо стать инвалидом, а при отсутствии возможности получения скорой медицинской помощи, даже погибнуть в результате острой задержки мочи.
Авторы статьи: кандидат медицинских наук, доцент кафедры урологии Военно-медицинской академии, врач высшей квалификацинной категории Куртов А.И.,
биофизик, действительный член академии медико-технических наук Федоров В.А.
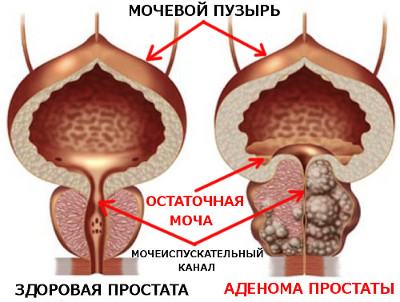
Аденома простаты — это доброкачественная опухоль предстательной железы или по-научному — доброкачественная гиперплазия предстательной железы (сокращенно — ДГПЖ). Заболевание начинает обнаруживаться у 20% мужчин до 40 лет, в возрасте 50-60 лет — у 40%, в возрасте 61-70 — у 70% мужчин, а после 70 лет — у 80% (Berry, 1994 г.).
Необходимо сразу уточнить, что доброкачественная опухоль предстательной железы не может переродиться в злокачественную, то есть в рак, так как они растут из разных участков предстательной железы. Аденома – это разрастание мелких периуретральных (подслизистых) желез центральной зоны, окружающей мочеиспускательный канал, а рак простаты развивается из крупных желез, находящихся на периферии, в отдалении от центра.
Хотя болезнь и называется «доброкачественной», она проявляет себя значительным ухудшением качества жизни:
- возникает необходимость мочиться ночью, и не один раз, что приводит к нарушению сна и общему переутомлению;
- учащение дневных мочеиспусканий (нормальная частота не чаще, чем через каждые 2 часа днем);
- нет чувства полного опорожнения мочевого пузыря;
- трудности при мочеиспускании: необходимо прилагать дополнительные усилия, мочиться за несколько приемов;
- резкие и неудержимые позывы к мочеиспусканию.
Яркость проявления вышеуказанных симптомов не зависит от размера самой опухоли (она может быть большая, а качество жизни снижаться несущественно). Это часто связано с направлением роста опухоли. В связи с этим очень важно, мужчинам после 40 регулярно посещать уролога, особенно при изменениях в процессе мочеиспускания и проводить профилактические меры (например, фонирование). На первых стадиях ДГПЖ еще высока вероятность положительного результата от консервативного лечения без операции.
1 стадия (компенси-рованная)
Тонус мышц мочевого пузыря еще достаточен, чтобы протолкнуть мочу по суженному каналу, однако приходится прикладывать усилия.
- акт мочеиспускания начинается не сразу;
- уменьшается объем выделяемой мочи за один раз;
- ослабление напора струи мочи,
- учащение позывов днем, в том числе внезапных (императивных);
- учащение позывов в ночное время (никтурия), сначала 1 раз за ночь, далее 2-3 раза и чаще.
Эта стадия может быть достаточно длительной: 10 лет и более и зависит от исходного состояния организма.
- обнаруживается остаточная моча (нет чувства полного опорожнения мочевого пузыря);
- тонус мышц мочевого пузыря ослаблен, однако еще позволяет проталкивать мочу через суженный канал, при этом требуются значительное напряжение мышц живота и диафрагмы;
- мочеиспускание прерывистое, осуществляется в несколько этапов с периодами отдыха;
- больные не чувствуют полного опорожнения мочевого пузыря по завершении процесса;
- появляются первые признаки, связанные с нарушением работы почек (жажда, ощущение сухости и горечи во рту).
Ресурсы мышечной стенки мочевого пузыря полностью истощены, мочевой пузырь похож на растянутый мешок с мочой, которая выдавливается только по каплям. На этом этапе практически неизбежно обнаруживаются такие опасные осложнения, как хроническая почечная недостаточность, мочекаменная болезнь и т. д. Высокая вероятность острой задержки мочи. При отсутствии медицинской помощи больной может погибнуть.
Также используется международная классификация с оценкой по шкале IPSS*:

1. Незначительная стадия — 0-7 баллов.
2. Умеренная стадия — 8-19 баллов.
3. Выраженная стадия — 20-35 баллов.
*IPSS (International Prostate Symptom Score) — международная система суммарной оценки заболеваний предстательной железы (скачать анкету определения стадии ДГПЖ).
Вы можете прислать заполненную анкету на адрес info@immunitet.org для получения консультации о возможности применения в вашем случае нехирургического метода фонирования для лечения аденомы простаты и подбора аппарата.
Под эффективным и щадящим лечением аденомы предстательной железы понимается снятие отека в области опухоли, замедление и прекращение роста опухоли, вследствие чего восстанавливается мочеиспускание и улучшается качество жизни.
Сокращение частоты мочеиспусканий и усиление струи достигается, в первую очередь, за счет снятия отека в этой области. Если бы проблема мочеиспускания была вызвана только опухолью, то никакая лекарственная терапия и физиотерапия (фонирование) никогда бы не позволили улучшить мочеиспускание без хирургического вмешательства. Однако лечение без операции возможно!
Отек – это, как правило, реакция организма на избыток погибших клеток в этой области. Очевидно, погибшие клетки начинают скапливаться по 2 основным причинам:
- Ухудшается питание и защита каждой клетки, они начинают гибнуть быстрее. С возрастом нередко возникают проблемы с кровоснабжением органов малого таза, наблюдается гормональный дисбаланс (вырабатывается все меньше гормонов, необходимых для поддержания здоровья и молодости).
- Организм не успевает своевременно удалять погибшие клетки. Погибшие клетки выводятся через лимфатические сосуды, однако имеющихся ресурсов лимфатической системы уже недостаточно, чтобы утилизировать возросшее количество погибших клеток и полностью очистить ткани.
Помимо этого остатки погибших клеток (в особенности их белковые компоненты) являются «строительным материалом» для роста опухоли. Одной из причин развития отека является попытка организма препятствовать разрастанию опухолевой ткани, но тем самым отек приводит и к пережатию мочеиспускательного канала («Ресурсы организма – иммунитет, здоровье, долголетие». Васильев А.Э., Ковеленов А.Ю., Рябчук Ф.Н., Федоров В.А., 2004 г.).

В настоящее время медициной консервативное (безоперационное) лечение аденомы предстательной железы предусмотрено 2 способами, а также их комбинацией.
Медикаментозное лечение состоит в приеме:
Лекарства из группы альфа-1-адреноблокаторов (Ретард, Дальфаз, Теразозин, Сетегис, Омник и др.). Затраты составляют не менее 7 200 рублей за год (в ценах 2017 года).
- Лекарства из группы ингибиторов 5-альфа-редуктазы (Альфинал, Финаст и др.). Средняя стоимость годового курса равна примерно 8 400 рублей (в ценах 2017 года).
Частота неудач лекарственной терапии достигает 30%, а эффективность соответственно – 70%.
Механизм действия лекарств из каждой группы разный: альфа-1-адреноблокаторы помогают облегчить процесс мочеиспускания, а ингибиторы 5-альфа-редуктазы способствуют угнетению процесса роста опухоли. Курс лечения длится не менее 6 месяцев, как правило, год и более, чтобы получить выраженный эффект. Через некоторое время симптомы болезни могут вновь появляться, и тогда возникает необходимость проведения повторного курса лечения: такая ситуация может сохраняться вплоть до конца жизни пациента.
Возможна индивидуальная непереносимость компонентов, входящих в состав лекарств. При приеме данных средств возможны побочные эффекты, что также связано как со спецификой механизма действия препаратов, так и с особенностями конкретного организма. Лекарства, по своей сути, принудительно меняют имеющиеся у организма приоритеты, приводя к дополнительной нагрузке на печень, почки, систему кровообращения, пищеварительную систему и т.д.
Как указано в российских клинических рекомендациях при умеренных и тяжелых симптомах ДГПЖ (ухудшении мочеиспускания) назначаются препараты одновременно из обеих групп. В таком случае минимальный бюджет лечения за год может составить около 15 600 рублей .
Данный физиотерапевтический метод лечения не имеет побочных эффектов, может позволить избежать операции и улучшить состояние больного без лекарств.
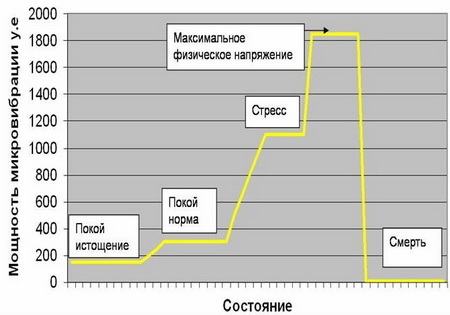
Фонирование (или виброакустическая терапия) заключается в передаче звуковой микровибрации (диапазона частот 30 — 20 000 Гц) в тело человека или животного с помощью специального компактного медицинского аппарата. Такие звуковые микровибрации естественны для организма: по своим физическим характеристикам аналогичны тем биологическим микровибрациям, которые создают мышечные ткани при максимальном статическом физическом напряжении (В. А. Федоров, 2004 г.).
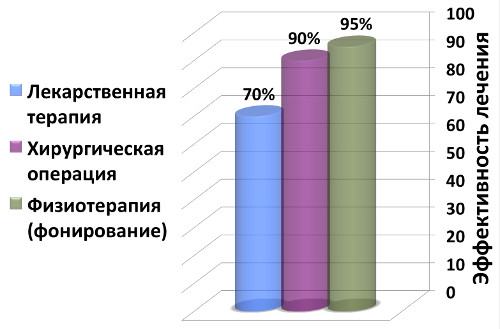
Затем лечебным эффектом звуковой микровибрации заинтересовалась военная медицина, и на базе Военно-Медицинской академии им. С.М. Кирова в 2004 гг. было проведено исследование, подтвердившее высокие результаты фонирования при лечении аденомы простаты. При этом проводилось сравнение эффективности фонирования и лекарственной терапии, которое показало, что лечебный эффект от фонирования превосходит по ряду показателей применение лекарственного препарата, при этом эффект сохраняется более продолжительное время после окончания процедур (в течение 3-6 месяцев). Как зафиксировано в исследовании — «качество жизни улучшается в большей степени при виброакустическом воздействии».

Отчет о научно-исследовательской работе «Исследование эффективности виброакустического метода лечения в комплексной терапии больных гиперплазией предстательной железы». К.м.н. Кузьмин С.Г.; д.м.н., профессор Петров С.Б.; к.м.н., доцент Левковский Н.С.; к.м.н., доцент Куртов А.И.; к.м.н., доцент Левковский С.Н.; Васильченко В.В. Военно-медицинская академия им. С.М. Кирова, Санкт-Петербург, 2004 г.
Исследования проводились с помощью медицинских аппаратов серии Витафон. По их результатам было установлено, что метод фонирования:
- Увеличивает период между мочеиспусканиями;
- Снижает частоту ночных мочеиспусканий;
- Усиливает струю мочи (опорожнение мочевого пузыря проходит в два раза быстрее);
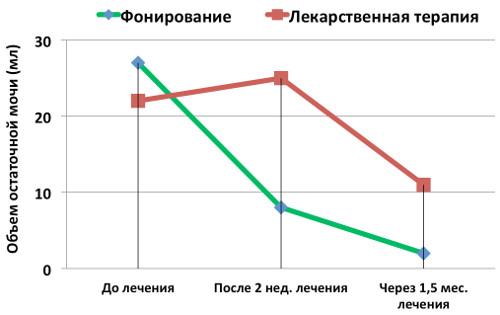
- Уменьшает объем остаточной мочи в мочевом пузыре;
- Улучшает самочувствие и повышает качество жизни.
График изменения суммы баллов по шкале IPSS
Чем меньше сумма баллов, тем выше общее качество жизни (реже и легче мочеиспускания и т.д.)
График изменения средних значений оценки частоты мочеиспусканий (признак 2 шкалы IPSS)
График изменения частоты ночных мочеиспусканий
Как видно из графика, если в начале обследования пациентам приходилось вставать ночью 3 раза, то после терапии всего 1 раз или ни разу.
График снижения объема остаточной мочи
За последние 10 лет в клинике урологии Военно-медицинской академии было обследовано более чем 2400 больных с доброкачественной гиперплазией предстательной железы и в качестве терапии рекомендовано фонирование. Ни у одного повторно обратившегося больного не было зафиксировано неблагоприятных изменений, но имели место улучшения в процессе мочеиспускания разной степени выраженности. При этом наблюдались другие положительные изменения: улучшалась функция почек, проходил цистит (воспаление мочевого пузыря).
Информация для врачей:
В 2014 году в профильном журнале «Врач» были опубликованы обобщенные результаты многолетней клинической практики и исследований — «Микровибрационная энергетика и качество жизни», подтвердивших эффективность фонирования при лечении аденомы предстательной железы, а также ряда других возрастных заболеваний, таких как заболевания позвоночника, гипертония и др.
Пособие для врачей — Виброакустическое воздействие в комплексном лечении больных (Глава 2. Виброакустическое воздействии при лечение урологических больных.). Научный редактор – к.м.н., доцент кафедры урологии ВМА Куртов А.И. Санкт-Петербург, 2003 г.
Как уже было сказано ранее, важным условием эффективного лечения аденомы является естественное увеличение лимфотока в области предстательной железы, которое позволит очистить ткани. Лимфатическая система, обеспечивающая лимфоток, не менее важна для поддержания работы организма, чем кровеносная система. В отличие от кровеносной системы в лимфатической системе нет насоса (сердца), а стенки сосудов не обеспечены мышечной «прослойкой», которая бы сжимала сосуды и проталкивала лимфу вперед.
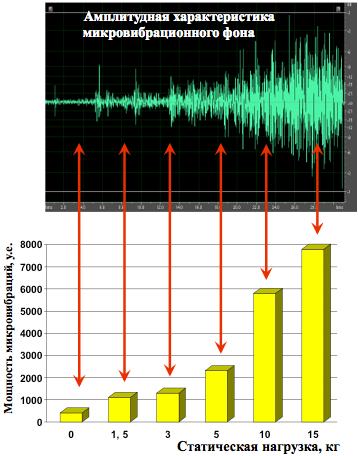
Мощность лимфотока зависит от работы мышечных тканей, расположенных рядом с сосудами (скелетных мышц или мышечной «оболочки» других органов). В результате попеременного сокращения мышечных волокон возникает волнообразная энергия микровибрации*, которая «проталкивает» лимфу по лимфатическим сосудам. Мышечные ткани создают энергию микровибрацию постоянно и независимо от нашего физического напряжения, даже в состоянии покоя.

В области предстательной железы лимфоток обеспечивается микровибрацией мышц тазового дна, мочевого пузыря и перистальтики (волнообразного сокращения) прямой кишки. Таким образом, слабость лимфотока во многом вызвана недостаточностью микровибрации (физической работой) соответствующих мышечных тканей.
Можно выделить две основные причины, из-за которых наблюдается малая мощность микровибрации в области тазового дна:
- Мы
шцы тазового дна недостаточно нагружаются физической активностью. Максимальная микровибрация мышц возникает при физическом напряжении, поэтому малоподвижный образ жизни способствует постоянной недостаточности лимфотока (развитию отека и росту опухоли).
- Развивается дистрофия (истощение) мышечной ткани по следующим причинам:
- С возрастом ухудшается кровоснабжение мышц тазового дна, мочевого пузыря и прямой кишки: недостаток питания и кислорода приводит к снижению тонуса этих мышц как при напряжении, так и в покое. Как следствие, ухудшается лимфоток;
- Когда из-за имеющейся уже аденомы возникают трудности при мочеиспускании, мужчина при каждом походе в туалет вынужден напрягать мышцы передне-брюшной стенки, тазового дна, что приводит к истощению ресурсов мышечных тканей;
Таким образом, чтобы улучшить лимфоток и очистить ткани предстательной железы, необходимо обеспечить достаточный уровень микровибрации.
Фонирование само по себе представляет собой излучение звуковой микровибрации, которая аналогична по свои физическим характеристикам биологической микровибрации мышц. То есть фонирование на некоторое время заменяет и дополняет работу мышечных тканей, дает «чистый» ресурс микровибрации и создает главное условие достаточного лимфотока. Привыкания при этом не возникает.
Роль микровибрации в организме человека чрезвычайно велика и на текущий момент недооценена. Мышечные ткани составляют 60% массы тела человека: это и скелетные мышцы, и мышечные оболочки некоторых органов (кишечника, мочевого пузыря и т.д.), и мышечные стенки кровеносных сосудов. Организм тратит колоссальное количество энергии на генерацию микровибрации, так как это важнейшее условие жизни (обеспечение транспортных и обменных процессов на клеточном уровне). С возрастом организм все больше испытывает недостаток микровибрации. Отсутствие микровибрации свидетельствует о смерти человека.
Временное устранение дефицита энергии микровибрации в области малого таза дает возможность «передохнуть» мышечным тканям, «напитать» их за счет улучшения кровоснабжения, и соответственно усилить их собственную микровибрацию. Этим объясняется длительность эффекта от фонирования.
Методика фонирования разработана таким образом, что энергия микровибрации точечно передается во многие области, которые могут влиять на снятие отека и улучшение работы органов. Очень часто в пожилом возрасте имеются проблемы в пояснично-крестцовом отделе позвоночника (отек, грыжа, остеохондроз), а соответственно ухудшается передача управляющих нервных импульсов от спинного мозга в мышцы и органы малого таза, хуже регулируется их работа. В связи с этим методика включает в себя фонирование области пояснично-крестцового отдела.
Итоговая сравнительная таблица лекарственной терапии и фонирования:
- Снимает отек
- Улучшает кровоснабжение органов малого таза
- Усиливает лимфоотток
- Улучшает функцию почек
- Восстанавливает собственную функцию микровибрации мышечных тканей
Возможные побочные эффекты и индивидуальная непереносимость препаратов
На период приема лекарств может быть ухудшение
Качество жизни стабильно улучшается от процедуры к процедуре
Разовое приобретение самой простой модели стоимостью примерно 5 790 рублей . Заявленный срок службы аппарата составляет 5 лет, а на практике – более 10-15 лет.
Основной курс занимает 6 месяцев, чаще 1 год, далее нередко возникает необходимость проведения повторных курсов вплоть до конца жизни пациента.
Курс длится 3 месяца, далее для профилактики повторяют два раза в год.
Применение для лечения других заболеваний
Некоторые препараты позволяют лечить одновременно гипертонию.
Можно лечить многие заболевания, в том числе гипертонию, простатит, цистит, импотенцию, запоры, недержание мочи, заболевания почек и др.
Фонирование можно применять и в сочетании с лекарственной терапией. Звуковая микровибрация улучшает транспортные и обменные процессы в тканях, и, тем самым, способствует доставке лекарственного препарата в нужное место, то есть повышает эффективность лекарственной терапии.
Однако в соответствии с многолетними наблюдениями, применения только аппарата «Витафон», как правило, достаточно, чтобы значительно улучшить качество жизни и снять отек.
Проведение операции показано в следующих случаях:
- Аденома простаты в 3 стадии, когда больной неспособен мочиться самостоятельно из-за атонии ( ослабленных и растянутых мышц мочевого пузыря).
- Больные с выраженным снижением качества жизни (независимо от размеров опухоли), оцениваемое по шкале IPSS — 20–35 баллов.
- Пациенты, у которых первым проявлением болезни стала острая задержка мочи в 60% случаев вынуждены оперироваться в течение года после обнаружения ДГПЖ.
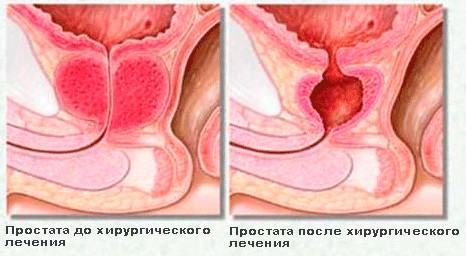
На сегодняшний момент предпочтение отдается такому виду операции как трансуретральная резекция (ТУР), когда через мочеиспускательный канал вводится специальный прибор резектоскоп и опухоль удаляется без разреза мочевого пузыря. Другим видом операции без разреза мочевого пузыря является лазерная вапоризация, когда специальный прибор вводится в мочеиспускательный канал и лазер послойно «выпаривает» опухоль. Как при ТУР, так и при лазерной вапоризации существует риск того, что какой-то участок опухоли не будет удален: в таком случае возможен рецидив и тогда может быть назначена повторная операция.
При большом размере опухоли проводится аденэктомия (полостная операция), когда делается надрез на передней брюшной стенке (или доступ осуществляется через промежность), вскрывается мочевой пузырь и опухоль удаляется.
Несмотря на то, что при операции удаляется сама опухоль, качество жизни больного может остаться неудовлетворительным. Нередко сохраняется учащенное мочеиспускание, недержание, наличие остаточной мочи (по статистике у 10% пациентов), а также могут возникнуть осложнения и последствия:
- кровотечение;
- присоединение инфекции;
- невозможность самостоятельного мочеиспускания и пожизненное использование катетера;
- ретроградная эякуляции (сперма забрасывается в мочевой пузырь во время полового акта)
- импотенция;
- склероз шейки мочевого пузыря;
- сужение просвета мочеиспускательного канала (стриктура).
Чтобы ускорить процесс заживления, снизить риск осложнений после операции, как на этапе подготовке к операции, так и на этапе реабилитации рекомендуется проводить фонирование. Как показали исследования в Военно-медицинской академии, применение фонирования аппаратом Витафон после ТУР позволяет снизить частоту мочеиспусканий, полностью избавиться от остаточной мочи, уменьшить размер предстательной железы за счет снятия послеоперационного отека. Фонирование изначально применялось в травматологии и лечении послеоперационных швов и показало свою высокую эффективность в ускорении заживления.
Фонирование в таком случае проводится по схеме лечения ДГПЖ. Катетер не является препятствием для проведения фонирования.
Таким образом, операцию необходимо проводить строго по показаниям врача. Если явных показаний к операции нет, имеет смысл прибегнуть к вышеуказанным щадящим методам лечения. Как до операции, так и после операции рекомендуется проводить фонирование – это помогает улучшить мочеиспускание и избежать осложнений.

На сегодняшний день — это единственные существующие в мире аппараты, позволяющие передавать в тело человека энергию микровибрации, аналогичную биологическим микровибрациям. За более чем 25 лет применения более чем у 2 млн. человек не было зарегистрировано ни одного случая побочного отрицательного эффекта.
Наоборот, расширение перечня заболеваний, которые можно успешно лечить с помощью аппаратов «Витафон», происходило именно благодаря выявлению побочных положительных эффектов:
Исследованиями было доказано улучшение работы всего организма, в том числе иммунной системы, что позволило лечить:
- вирусные заболевания, начиная с ОРВИ и заканчивая гепатитом;
- разнообразные воспалительные заболевания: органов дыхания, суставов, мочеполовой системы (простатит), системы пищеварения и др.;
- дегенеративные и дистрофические заболевания, например, остеохондроз и грыжи межпозвонковых дисков;
- сердечно-сосудистые заболевания, гипертонию;
- и многие другие.
С полным перечнем показаний к применению аппаратов Витафон можно ознакомиться здесь.
Эффективность лечения данных заболеваний подтверждена научными медицинскими исследованиями, которых за более чем 25 лет уже насчитывается свыше 100.
Помимо исследований существует и медицинская практика, также подтверждающая высокую эффективность нового метода физиолечения, о чем свидетельствуют отзывы ведущих врачей.
При этом существуют и противопоказания, перечень их не велик, но ознакомиться с ними необходимо обязательно.

Достоверно определены следующие преимущества лечения аденомы простаты методом фонирования с применением медицинских аппаратов серии «Витафон»:
- Доказанная высокая эффективность лечения ДГПЖ 1 и 2 степени составляет — 95,5%.
- На определенной стадии возможность обойтись без лекарств и операции, и, соответственно, возможность избежать их побочных эффектов и осложнений.
- Устранение большинства симптомов и повышение качества жизни.
- Замедление и прекращение роста опухоли.
- Длительный эффект после завершения курса лечения (от 3 до 6 месяцев).
- Аппараты просты в использовании, процедуры фонирования можно проводить самостоятельно в домашних условиях.
- Эффективное средство подготовки к операции и реабилитации после проведения операции для профилактики развития осложнений и быстрого восстановления.
- Оптимальное средство для пациентов пожилого возраста и людей с низкой физической активностью.
Отсутствие побочных эффектов и осложнений, ограниченный перечень противопоказаний.
- Возможность лечения аппаратами не только аденомы простаты, но и других заболеваний, в том числе таких как: простатит, гипертония и др.
- Экономическая целесообразность лечения методом фонирования по сравнению с традиционным применением лекарственных средств( стоимость фонирования, как минимум, в 3 раза ниже ).
- Доступность. Аппараты для фонирования можно приобрести в аптеках, магазинах медтехники, на сайте у производителя, а также в интернет-магазинах с доставкой по всей России и зарубеж.
Медицинские аппараты Витафон просты и удобны в использовании, не занимают много места. Новая мобильная версия аппарата (Витафон-5) позволяет выполнять процедуры в любом подходящем месте и рассматривается в качестве средства первой помощи при лечении аденомы простаты (ДГПЖ). С методикой и схемами фонирования можно ознакомиться здесь.
ВНИМАНИЕ! Информация в статье изложена упрощенно для широкого круга читателей, не обладающих медицинским образованием. Если Вы хотите получить более подробные разъяснения, пишите нам на info@immunitet.org.
Более двух лет пользуюсь «Витафоном». Замечательный аппарат, эффект также замечательный, особенно при лечении простудных заболеваний, зубной боли, болей в пояснице, при спазмах сосудов. Заметные успехи в снятии болей в суставах, при лечении аденомы.
Очень благодарен всем тем, кто имеет отношение к созданию и распространению «Витафона», а также специалистам-консультантам.
Пожелание — больше дополнительных методик для лечения заболеваний, так как аппарат очень многопрофильный. С. А. Г., пенсионер.
Здравствуйте, дорогие производители прибора «Витафон»! Хотелось бы написать вам об интересном случае, происшедшем с одним моим товарищем по работе. Это должно заинтересовать конструкторов. Я лежал в больнице после операции частичного удаления аденомы простаты и извлечения крупных камней из простатной железы. Операции проводились лучом лазера. К нам в палату поступил больной с тем же диагнозом. После его обследования врач был удивлен: простатные железы чистые, не было камней и исчезла аденома. Врач интересовался у него, чем он вывел камни и как это удалось ему сделать. Он ответил, что ультразвук не применял, а лечился вашим прибором «Витафон». Хирург не поверил. После ухода хирурга товарищ сказал нам, что сам удивлен, когда и как могли выйти камни. Хирург объяснял ему, что на снимке видны полосы, то есть дорожки прохода камней. Вот так, дожидаясь очереди на операцию, он вылечился, сам того не зная. Через два дня его выписали.
Вот и я жду-не дождусь Вашей техники. О результатах сообщу. С уважением, Владимир Степанович.
Я купил в аптеке «Витафон» в надежде вылечить простатит. Когда ознакомился с инструкцией по его применению, немножко растерялся. Не верилось, что им можно вылечить многие заболевания.
С началом пользования «Витафоном» после I и II курса сразу я улучшения не почувствовал, но и ухудшения не было. Сейчас я пользуюсь «Витафоном» только в целях профилактики, как рекомендует инструкция. А о простатите перестал даже думать. (А лечащий врач обещал мне скорую операцию по поводу удаления простаты.)
Пенсионер, инвалид II группы, Иван Иванович Г.

С помощью «Витафона» я лечил ушибы, шейный остеохондроз, радикулит, цистит, аденому предстательной железы, простатит, бронхит, артрит. Благодаря «Витафону» я избежал операции по удалению аденомы за 3 курса лечения. Аппарат заслуживает самой высокой похвалы. Это незаменимый лекарь в домашних условиях. Сердечное спасибо медикам, конструкторам и рабочим за столь оригинальное изделие. Аппарат отличный, спасибо.
Иван Никитович М. (Ростов-на-Дону)
Здраствуйте, дорогие товарищи изобретатели такого нужного для людей аппарата «Витафон»!
Вот уже 2 года как я купил «Витафон» по совету моего друга. Если бы вы знали, как я рад, что приобрел такого «доктора», нужного нам, пожилым людям, особенно в такое тяжелое время, когда лекарства недоступны из-за высоких цен. А вот «домашний доктор, как мы называем «Витафон, помогает избавиться от многих болячек, которые нам старикам, не дают покоя. Я вот этим «доктором» остановил рост аденомы предстательной железы, можно сказать почти избавился от нее, а также обошелся без операции. Да и жена успокаивает свои болячки при обострении — а их у нее целый букет, — и помогает в этом наш «доктор». Спасибо вам, дорогие, за такой аппарата. За 2 года как я приобрел «Витафон», я многим друзьям и родственникам посоветовал приобрести его, и они очень довольны. Успехов вам в вашем добром деле и крепкого здоровья на долгие годы.
Николай Филиппович К. инвалид ВОВ 2 гр. (Сочи).
Примечание: Все заявленные результаты индивидуальны. Результат может быть хуже или лучше, в зависимости от наличия сопутствующих заболеваний, объема и правильности выполнения методики фонирования и устранения факторов, провоцирующих развитие и прогрессирование заболевания.
- Микровибрационная энергетика и качество жизни, журнал «Врач» №7/ 2014 г. Авторы: В. Радченко, доктор медицинских наук, профессор, А. Куртов, кандидат медицинских наук, Ф. Рябчук, кандидат медицинских наук, З. Пирогова, кандидат медицинских наук, В. Федоров, Д. Цурцумия, кандидат медицинских наук.
- Отчет о научно-исследовательской работе «Исследование эффективности виброакустического метода лечения в комплексной терапии больных гиперплазией предстательной железы». К.м.н. Кузьмин С.Г.; д.м.н., профессор Петров С.Б.; к.м.н., доцент Левковский Н.С.; к.м.н., доцент Куртов А.И.; к.м.н., доцент Левковский С.Н.; Васильченко В.В. Военно-медицинская академия им. Кирова, Санкт-Петербург, 2004 г.
Виброакустическое воздействие в комплексном лечении больных. Пособие для врачей. Научный редактор – к.м.н., доцент Куртов А.И. – Санкт-Петербург, Вита Нова, 2003 г. – 96 с.: ил.
В пособии приведены методология выбора тактики лечения и оптимальные схемы виброакустического воздействия для лечения артериальной гипертензии, ДГПЖ, простатита, климакса у мужчин, импотенции, цистита, болезней почек (пиелонефрит, вторичная сморщенная почка, нефрогенная гипертензия, хроническая почечная недостаточность), эпидидимита, энуреза, нарушений менстуального цикла, мастита, лактостаза, недостаточности грудного молока, всех типов ран, вывихах, растяжениях, переломов всех видов, трофических язвах, ожогах, ушибах, гематомах, после пластических операций и реконструкции тканей.
Дата публикации 5 февраля 2018 г.
Что такое аденома предстательной железы? Причины возникновения, диагностику и методы лечения разберем в статье доктора Скатов Б. В., уролога со стажем в 25 лет.
Аденома предстательной железы — это новообразование доброкачественного характера, исходящее из парауретральных (расположенных около мочеиспускательного канала) желёз простаты. Термин известен уже около 100 лет, несмотря на это он не в полной мере отражает суть патологического процесса в предстательной железе. В данном случае уместно говорить о гиперплазии в виде узлов собственной ткани — желёз и стромы (собственно тела) предстательной железы. Узлы могут быть гладкомышечного и фибромускулярного характера, представленные в различных процентных соотношениях. Аденома в буквальном значении этого слова, имея в виду гистологическое строение, встречается крайне редко, когда речь идёт о локализации процесса в области предстательной железы. [1] В современной международной урологической практике для данной патологии принят термин «доброкачественная гиперплазия парауретральных желёз предстательной железы» — ДГПЖ, который широко используется и в России в настоящее время. [2]
Доброкачественная гиперплазия предстательной железы (ДГПЖ) является основной причиной патологических симптомов нижних мочевыводящих путей у мужчин в возрасте 50 лет и старше. Симптомы обычно не являются жизнеугрожающими, но часто оказывают существенное влияние на качество жизни. Оценки ежегодных продаж фармацевтических препаратов для лечения заболевания варьируют от 8 до 10 миллиардов долларов США. [9]
Основная причина развития гиперплазии предстательной железы — возрастная. Мнения о том, что инфекции мочеполовых путей, предстательной железы, семенных пузырьков приводят к ГПЖ, а нелеченная вовремя гиперплазия простаты ведёт к раку, не получили достаточного научного подтверждения. По статистике, гиперплазия предстательной железы, встречается у 10% мужчин 40 лет и увеличивается к 80 годам до 80%. Известно, что доброкачественная простатическая гипертрофия (ДГПЖ) поражает по меньшей мере треть мужчин старше 60 лет. Любопытные исследования провели учёные из США. Они показали, что чёрное население поражается в большей степени, чем белое, причём патология превалирует у протестантов по сравнению с католиками и иудеями. Сравнительно, по регионам, гиперплазия предстательной железы реже наблюдается у жителей Юго-Восточной Азии (Корея, Япония, Китай, Таиланд, Индия), причём у них преобладает фибромускулярная форма ГПЖ над железистой разновидностью, характерной для «белых» регионов. [3]
Под воздействием женских половых гормонов — эстрогенов (их концентрация увеличивается с возрастом) происходит повышение активности специфического фермента — 5-альфа-редуктазы. Под влиянием этого фермента тестостерон тканей предстательной железы превращается в его метаболит — дегидротестостерон (ДГТ). В свою очередь, ДГТ является очень активным андрогеном, который усиливает деление клеток предстательной железы. При гиперплазии образуются уже известные нам узлы из парауретральных желёз, которые оттесняют ткань простаты к периферии, образую «хирургическую капсулу».
Доброкачественное увеличение простаты (BPE — аббревиатура в англоязычной литературе) является общим наименованием патологии, затрагивающей более половины мужчин в возрасте 60 лет. Несмотря на то, что это явление довольно распространено, только в 4% случаев предстательная железа у мужчин старше 70 лет достигает размеров более 100 г. [3] Средняя же масса предстательной железы, поражённой гиперплазией, составляет 50 – 80 грамм. Однако в литературе содержится не менее 200 сообщений о предстательной железе более 200 г. — так называемых «гигантских простатических гипертрофиях» (GPH). Гигантская гипертрофия предстательной железы (GPH) является доброкачественной гипертрофией предстательной железы, когда ее масса превышает 200 г. Заболевание было изначально описано Бланчо в 1952 году и упоминалось в англоязычной литературе не менее 50 раз, хотя в азиатской литературе было зарегистрировано больше случаев (84 в китайской и 33 японской). Состояние обычно характеризуется выраженными обструктивными симптомами нижних мочевыводящих путей. Из-за размера железы лечение обычно требует надлобковой простатэктомии, хотя был описан случай успешного разрешения через 3 отдельные трансуретральные (через мочевой канал) резекции. [4]
- затруднения при мочеиспускании;
- слабая (вялая) струя мочи;
- частое ночное мочеиспускание;
- чувство неполного опорожнения мочевого пузыря;
- необходимость напрягаться при мочеиспускании;
- увеличение длительности мочеиспускания;
- прерывистое мочеиспускание;
- выделение мочи каплями в конце мочеиспускания;
- недержание мочи;
- задержка мочеиспускания в сочетании с недержанием (парадоксальная ишурия).
ДГПЖ возникает в результате дисбаланса между клеточной пролиферацией (ростом) и апоптозом (адаптацией за счёт гибели определённых клеток) в предстательной железе. Первоначально она проявляется в виде микроскопических скоплений, которые постепенно размножаются и растут, увеличивая массу как железистой, так и стромальной (основной) ткани предстательной железы. Эта аномальная, третья фаза роста простаты приводит к увеличению тонуса гладкой мускулатуры и размера железы. Из-за анатомического положения простаты, которая окружает мочеиспускательный канал, этот рост является основной причиной обструкции уретры у мужчин пожилого возраста. [5]
В развитии гиперплазии предстательной железы ведущая роль принадлежит половым гормонам. У мужчин в возрасте 40 – 50 лет отмечается период глубокой перестройки организма, изменение гормональной регуляции. Снижается уровень тестостерона в крови, повышается концентрация эстрадиола. В результате этих процессов повышается общий уровень эстрогенов у мужчин, что ведёт к активации фибробластов, выработке фибропластического фактора роста, пролиферации, разрастанию соединительной ткани в предстательной железе. Патогенез развития доброкачественной гиперплазии предстательной железы является многофакторным процессом. Он состоит из следующих этапов:
1.Превращение тестостерона под действием фермента 5-альфа-редуктазы в дигидро-тестостерон, приводящее к значительному разрастанию эпителия предстательной железы.
2. Повышение уровня эстрогенов способствует разрастанию стромы (соединительнотканой основы) предстательной железы.
3.Снижение концентрации 5-альфа-андростендиола приводит к увеличению специфических рецепторов предстательной железы, мочевого пузыря и начального отдела уретры. Мускулатура этих органов становится излишне восприимчивой, провоцирует частые мучительные позывы на мочеиспускание, порою в ночное время, лишая мужчину сна.
Помимо всего перечисленного, нарушение нормальных процессов в предстательной железе ухудшает кровообращение в органе, нарастает воспаление, отёк. Появляется дополнительный механический фактор, который усиливает затруднения мочеиспускания.
Далее имеют большое значение не только размеры образований, характер роста, но и направление роста узлов и пролиферации. Рост в просвет мочевого пузыря, периуретральные участки, приводит к мучительным симптомам, даже при небольших размерах узлов. [6]
Различают три стадии клинических проявлений при гиперплазии предстательной железы. Критерием является наличие так называемой «остаточной мочи» — того количества, которое остаётся в мочевом пузыре после мочеиспускания.
- I стадия — остаточная моча до 40 мл.
- II стадия — остаточная моча до 100 мл.
- III стадия — остаточная моча более 1,5 литра. Развивается парадоксальная ишурия, когда через атоничный наружный сфинктер моча произвольно подтекает из перерастянутого мочевого пузыря. [7]
- острая задержка мочеиспускания — наиболее грозное осложнение, когда резко увеличенная предстательная железа полностью перекрывает просвет мочевыводящих путей. Это неотложное состояние. При несвоевременном оказании медицинской помощи (ургентный отвод мочи путём катетеризации мочевого пузыря, установки трубочки в мочевой пузырь через переднюю брюшную стенку — цистостомии), развивается уремическая кома;
- восходящий пиелонефрит;
- простатит;
- уретрит (воспаление мочеиспускательного канала);
- мочекаменная болезнь;
- гематурия (наличие крови в моче);
- «нейрогенный мочевой пузырь» (неконтролируемое учащённое мочеиспускание);
- «подтекание» мочи;
- различные нарушения сна;
- эректильная дисфункция;
- расстройства психики.
Согласно рекомендациям «Международного совещания по ДГПЖ» в Париже (1997 г.), диагностический ряд выглядит следующим образом:
- обязательные исследования;
- рекомендуемые;
- углублённое обследование.
Обязательные:
- детализация на момент обращения;
- сбор анамнеза;
- оценка симптомов, качества жизни по Международной шкале (I-IPSS);
- дневник мочеиспусканий;
- общий анализ мочи;
- уровень креатинина (оценка функции почек);
- пальцевое ректальное исследование предстательной железы и семенных пузырьков.
Рекомендуемые:
- определение уровня ПСА (простат-специфического антигена);
- оценка мочеиспускания с помощью урофлоурометрии (измерение скорости потока мочи);
- трансректальное исследование предстательной железы (определение формы, размеров, консистенции, определение остаточной мочи), ТРУЗИ проводится при наполненном мочевом пузыре, затем после мочеиспускания проводится оценка остаточного объёма мочи.
Углублённое обследование:
- цистоскопия (при наличии крови в моче);
- радиоизотопная ренография, динамическая нефросцинтиграфия;
- цистография;
- магнитно-резонансная томография;
- мультиспиральная компьютерная томография с контрастированием. [8]
На выбор средств и методов лечения в огромной степени влияет ряд факторов:
- размер, локализация, характер, направление роста узлов и пролиферации;
- объём предстательной железы, наличие и объём остаточной мочи;
- степень нарушения мочеиспускания по шкале I-PSS;
- количество ночного мочеиспускания (степень выраженности никтурии), степень нарушения сна;
- сопутствующая патология.
Оптимальной терапией доброкачественной гиперплазии предстательной железы считается консервативная терапия, которая предотвращает оперативное лечение или, по крайней мере, отодвигает его на неопределённый срок.
Основу консервативной терапии гиперплазии предстательной железы составляет приём ингибиторов 5-альфа-редуктазы. Они блокируют превращение тестостерона в дегидротестостерон, подавляют его избыточное количество. Это приводит к атрофии и уменьшению размеров предстательной железы. Исследования подтверждают эффективность финастерида, ингибитора 5α-редуктазы (5-ARI), который блокирует превращение тестостерона в стероидный гормон дигидротестостерон (DHT), для первичной профилактики ДГПЖ. Как известно, DHT является мощным андрогеном, который способствует росту простаты и является важным компонентом патогенеза ДГПЖ. Финастерид значительно снижает концентрацию сыворотки и внутрипростатического DHT, уменьшает объем простаты и одобрен для лечения клинического ДГПЖ. Исследования бессимптомных пожилых мужчин сообщили о сильных прямых связях концентраций метаболита DHT и DHT в сыворотке с риском ДГПЖ, что свидетельствует о том, что подавление DHT может задержать или предотвратить клиническое начало ДГПЖ. Наконец, клинические испытания профилактики рака предстательной железы и клинического ДГПЖ продемонстрировали, что финастерид снижает риск тяжелых осложнений ДГПЖ, включая острую задержку мочеиспускания, инфекцию мочевыводящих путей и операцию против рака простаты. [5]
Наиболее перспективным за последнее время из препаратов группы ингибиторов 5-альфа-редуктазы зарекомендовал себя препарат «Аводарт» (действующее вещество датастерид). Срок приёма препарата составляет до 6 месяцев, с возможными повторениями курса терапии. В широкую клиническую практику внедряются препараты нового поколения, с действующими компонентами «эпистерид» и «туростерид». Ингибиторы 5-альфа-редуктазы способны уменьшить размер предстательной железы в 2 раза. [9]
Следующими по значимости препаратами являются альфа-адреноблокаторы, которые блокируют альфа-адренорецепторы шейки мочевого пузыря, заднего отдела уретры и предстательной железы. Препараты этой группы расслабляют гладкую мускулатуру предстательной железы и шейки мочевого пузыря, препятствуют обструкции мочеиспускательного канала, облегчают прохождение мочи. Наиболее эффективными в плане снятия мучительных симптомов гиперплазии предстательной железы, с минимальными побочными эффектами, зарекомендовали себя такие представители альфа-адреноблокаторов, как «Омник» и «Омник Окас». Следует понимать, что препараты оказывают временный эффект и при прекращении их приёма симптомы возвращаются вновь.
Лекарственные средства с различными механизмами действия
Никакой препарат за всю историю медицины не вызывал столько кривотолков среди пациентов и докторов, как «Простамол Уно», благодаря агрессивной необузданной рекламе по телевидению. Это биодобавка из экстракта плодов пальмы ползучей сабаль, а «Простамол Уно» именуется производителем именно так (компания уже была оштрафована за позиционирование продукта в качестве лекарственного препарата). В целом, препарат обладает определённым противоотёчным, антиандрогенным, антипролиферативным действием, прошёл исследование в ряде европейских клиник и способен уменьшить ряд симптомов. Однако эффекты эти слабо выражены, неоднозначны и полностью избавить от болезни препарат бессилен. К тому же, на фармрынке появилось значительное количество фальсификата, к чему опять-таки привела массированная реклама.
Кроме того, достаточно широко пациентами используются различные препараты, в основном растительного или гомеопатического происхождения. Все они в той или иной степени нивелируют симптомы интравезикулярной обструкции, однако решить вопрос размера предстательной железы они не в силах. Это следующие препараты (список составлен с учётом популярности):
- Афала;
- Гентос;
- «Красный корень» («Эвалар»);
- «Медный всадник»;
- Пермиксон;
- Простаплант;
- Уритикон и ряд других.
Неоперативные способы терапии ГПЖ (имеют меньшее значение, чем медикаментозные и оперативные):
- стентирование (расширение) простатической части уретры временными и постоянными устройствами;
- гипертермическое воздействие на предстательную железу температурой от 40 до 100 градусов;
- лазерная вапоризация (выпаривание);
- криодеструкция (воздействие низкими температурами);
- воздействие сфокусированным ультразвуком высокой интенсивности;
- различные варианты абляции (разрушение радиочастотами) предстательной железы.
Трансуретральная резекция предстательной железы (через мочеиспускательный канал) – ТУР, является «золотым» мировым стандартом оперативного лечения гиперплазии предстательной железы. ТУР предстательной железы составляет более 40% от всех операций, проводимых в урологических клиниках США. Суть операции заключается в частичном удалении гиперплазированного слоя периуретральной зоны предстательной железы и простатической части уретры специальным резектоскопом, проведённым через просвет уретры. Операция выполняется под общей либо региональной анестезией (спинальная, эпидуральная анестезия). Позволяет с минимальной травматичностью восстановить нормальное мочеиспускание у больных с критической интравезикальной обструкцией, прекратить развитие опасных осложнений, устранить перерастяжение и истончение стенки мочевого пузыря.
Если аденома сильно выступает в просвет мочевого пузыря, край разреза слизистой оболочки выступающей аденомы предстательной железы очень близок к соседней стенке мочевого пузыря. Это увеличивает риск потенциальной травмы стенки мочевого пузыря или сфинктера. В этих случаях необходимо измерение длины от полового члена до шейки мочевого пузыря с объемом и достаточной длиной. Иногда длительная простатическая длина уретры в больших простатах затрудняет доступ эндоскопа к шейке мочевого пузыря. В этой ситуации некоторые исследователи рекомендуют уретротомию промежности для безопасного доступа к предстательной железе. [10]
Открытая простатэктомия — полное удаление предстательной железы (чрезпузырная, промежностная), ранее считалась процедурой выбора для предстательной железы размером более 80–100 г., однако в последнее время считается, что это связано с большей болезненностью и более длительным восстановительным периодом. Она по-прежнему рекомендуется в качестве стандартной терапии больших желез в соответствии с рекомендациями EAU, 2012. Все эндоскопические процедуры остаются альтернативой открытой простатэктомии. [11]
Несмотря на высокую распространенность ДГПЖ среди пожилых мужчин, тема профилактики заболевания пока исследована недостаточно. Исследования подтверждают эффективность препаратов — ингибиторов 5α-редуктазы (5-ARI) для первичной и вторичной профилактики ДГПЖ. Однако использование этих препаратов в широкой клинической практике исключительно с профилактической целью ещё окончательно не обосновано.
Из немедикаментозных методов профилактики позволю себе выделить следующие положения:
- ограничение, а лучше – полный отказ от употребления алкоголя (провоцирует прилив крови к малому тазу, усугубляет отёк предстательной железы);
- ограничение приёма острой пищи (способствует отёку простатического отдела мочеиспускательного канала, стромы предстательной железы);
- ограничение мясной пищи в сторону растительной и морепродуктов;
- ограничение перед сном объёма выпиваемой жидкости;
- соблюдение размеренности в половой жизни;
- необходимо, по возможности, избегать местного и общего переохлаждения (приводит к спазму заинтересованных мышц, ведёт к развитию воспалительных процессов в области малого таза);
- профилактический приём растительных средств: внутренний слой коры осины (молодых стволов, до 5 см в диаметре), алтайского красного корня (копеечник забытый), иван-чая (кипрей узколистный) курсами по 1 месяцу с 3-х месячными перерывами;
- избегать малоподвижного образа жизни, езды на автомобиле, необходимо больше двигаться, ходить, постоянно заниматься специальной лечебной физкультурой (упражнения Кегеля);
Наиболее простые и в то же время эффективные упражнения:
- приседания «на полуприсед» — до 50 раз в день;
- сжимание–разжимание анального сфинктера — при возможности как можно чаще;
- ходьба «на ягодицах» по комнате, как вперёд, так и в обратную сторону не менее 20 проходов в день;
- волевое прерывание акта мочеиспускания, возобновление его после постоянно увеличиваемой паузы — при каждом удобном случае.
Прогноз при отсутствии необходимой профилактики, правильно подобранной консервативной терапии гиперплазии предстательной железы, крайне неблагоприятен. Нарастает развитие опасных осложнений, что приводит к экстренным оперативным вмешательствам на высоте развития полной обструкции простатического отдела мочеиспускательного канала. Это ведёт к резкому ухудшению качества жизни, снижению потенции, инвалидизации мужчин. Напротив, бережное отношение к своему здоровью, обязательное ежегодное обследованиеу уролога начиная с 40 лет позволит во многом избежать проблем, связанных с обструкцией увеличенной простаты мочевыводящих путей, существенно улучшит качество жизни, сохранит мужскую силу. Обязательный ежегодный стандарт исследования должен включать: пальцевое ректальное исследование, ТРУЗИ предстательной железы, сдача анализа крови на ПСА (простат-специфический антиген).
В июне 2018 года в урологическую клинику обратился пациент 59 лет с жалобами на учащённое мочеиспускание в течение дня и ночи, слабую, вялую струю мочи, чувство неполного опорожнения мочевого пузыря и периодическую боль в поясничной области.
Мочеиспускание учащено днём до 5-6 раз и ночью до 3-4 раз. Также пациента беспокоит тянущая, тупая, давящая боль внизу живота, усиливающаяся преимущественно вечером и после физической нагрузки.
Мочеиспускание становилось более затруднённым в вечернее время, а также после употребления алкоголя или физической нагрузки.
Вышеуказанные жалобы беспокоят пациента в течение шести лет. Ранее обращался к урологу, проводилась консервативная терапия с применением альфа-адреноблокаторов, однако полностью симптомы не уходили. Неоднократно пациенту предлагалось оперативное лечение, от которого он отказывался.
Раннее развитие соответствовало возрасту. Наследственность не отягощена. Проживает в нормальных материально-бытовых условиях. Влияние вредных производственных факторов отрицает. Со слов пациента, туберкулёзом, брюшным тифом и венерическими заболеваниями не болел, инфаркты и инсульты в анамнезе отсутствуют. К перенесённым заболеваниям относит только детские инфекции. Наличие вредных привычек (курение и злоупотребление алкоголем) отрицает. Случаев лекарственной и пищевой аллергии не наблюдал. Оперативных вмешательств и трансфузий (переливаний) ранее не проводилось. Травмы и хронические заболевания отсутствуют. Женат, есть дети.
Общее состояние удовлетворительное. Температура тела 36,7°С. По типу телосложения нормостеник. Кожные покровы и видимые слизистые оболочки в норме. Подкожно-жировая клетчатка развита умеренно. Пальпируемые лимфоузлы не увеличены, безболезненны, не спаяны между собой. Видимые патологические изменения опорно-двигательного аппарата и периферические отёки отсутствуют. Щитовидная железа без патологии. Состояние органов кровообращения в пределах нормы. АД — 130/80 мм рт.ст. Состояние органов дыхания, пищеварения, а также нервно-психический статус в норме. Состояние органов мочеполовой системы: поясничная область визуально и пальпаторно не изменена, безболезненна при пальпации. Почки не пальпируются. Симптом поколачивания отрицательный с обеих сторон. Мочеиспускание затруднённое, учащённое. Надлобковая область пальпаторно безболезненна. Наружные половые органы развиты правильно. Наружное отверстие уретры расположено в типичном месте, слизистая и головка полового члена не гиперемированы. Мошонка не увеличена, пигментирована, складчатость сохранена. Яички эластической консистенции, размером 3,5 х 4,0 см, расположены в мошонке, безболезненны при пальпации. Осмотр per rectum: перианальная область без особенностей, сфинктер тоничен, ампула прямой кишки пустая. Предстательная железа плотноэластической консистенции, увеличена в размерах, контуры чёткие, ровные, срединная бороздка сглажена. Очагов уплотнения, флюктуации не выявлено. На высоту пальца опухолевые образования не определяются.
УЗИ: контуры правой почки чёткие, ровные, размер почки — 10,5 х 6,0 см, паренхима однородная, её толщина — 18 мм, чашечно-лоханочная система расширена (лоханка — до 3 см, чашечка — до 2,2 см). Подвижность почки сохранена, дополнительных образований нет; контуры левой почки чёткие, ровные, размер почки — 11,0 х 5,5 см, паренхима однородная, её толщина — 20 мм, чашечно-лоханочная система расширена (лоханка — до 2,8 см, чашечка — до 2,0 см). Контуры мочевого пузыря чёткие и ровные, стенка не утолщена, содержимое однородное, анэхогенное, изменения зоны устьев не выявлены. Контуры простаты чёткие и ровные, объём предстательной железы — 200,0 см3, вдаётся в просвет мочевого пузыря на 6,0 см. Объём остаточной мочи — 240 мл.
Общий анализ крови: Нв — 159 г/л, эр. — 5,18 х 1012/л, лейк. — 7,8 х 109/л. Б/х анализ крови: глюкоза — 5,4 ммоль/л, креатинин — 85 мкмоль/л. Коагулограмма: в пределах нормы. Анализ мочи: рН = 6,0, уд. вес – 1010, белок — нет; лейк. — 1-0 в п/зр, эпителий единичный. Микроскопия секрета простаты: лейк. — 0-1 в п/зр. Группа крови: В (III) третья, Rh (-) отрицательный. Hbs, HCV, ВИЧ, RW — отрицательный. IPSS — 28%. Qol — 6%. Урофлоуметрия: Qmax — 4,2 мл/с, Qср. — 2,2 мл/с. Объём — 90 мл.
Гиперплазия простаты 3 степени
Для устранения гиперплазии простаты 26.06.2018 выполнена лазерная энуклеация предстательной железы. Данный метод лечения также способствует созданию необходимых условий для адекватного мочеиспускания. Послеоперационный период протекал гладко. Проводилась антибактериальная, противовоспалительная и инфузионная терапия. Уретральный катетер удалён через четыре дня (30.06.2018), мочеиспускание восстановлено в полном объёме. Контрольное УЗИ: объём остаточной мочи — 10 мл.
Контрольная урофлоуметрия: Qmax — 19,0 мл/с, Qср. — 10,3 мл/с, объём — 190 мл.
Повторное УЗИ спустя две недели после операции: остаточной мочи в мочевом пузыре не обнаружено, чашечно-лоханочная система с обеих сторон не расширена, мочеиспускание не учащённое, боли в нижней части живота отсутствуют.
Пациент отметил субъективное улучшение своего состояния. Клинически состояние пациента также улучшилось.
Данный случай показывает, что даже при огромном объёме предстательной железы возможно выполнение эндоскопической операции вместо открытой аденомэктомии. При этом результаты применения данного метода лечения весьма эффективны.

 Лекарства из группы альфа-1-адреноблокаторов (Ретард, Дальфаз, Теразозин, Сетегис, Омник и др.). Затраты составляют не менее 7 200 рублей за год (в ценах 2017 года).
Лекарства из группы альфа-1-адреноблокаторов (Ретард, Дальфаз, Теразозин, Сетегис, Омник и др.). Затраты составляют не менее 7 200 рублей за год (в ценах 2017 года).
 шцы тазового дна недостаточно нагружаются физической активностью. Максимальная микровибрация мышц возникает при физическом напряжении, поэтому малоподвижный образ жизни способствует постоянной недостаточности лимфотока (развитию отека и росту опухоли).
шцы тазового дна недостаточно нагружаются физической активностью. Максимальная микровибрация мышц возникает при физическом напряжении, поэтому малоподвижный образ жизни способствует постоянной недостаточности лимфотока (развитию отека и росту опухоли).

 Отсутствие побочных эффектов и осложнений, ограниченный перечень противопоказаний.
Отсутствие побочных эффектов и осложнений, ограниченный перечень противопоказаний.