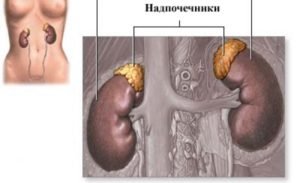
Аденома надпочечника это гиподенсное образование в виде опухоли доброкачественного характера, образуется на коре надпочечников. Итогом развития становится злокачественное объемное образование. Аденома встречается как у женщин, так и у мужчин, но вероятность возникновения аденомы у женского пола больше, чем у мужского пола.
Гиподенсивное образование является последствием многих болезней, новообразований имеющих как злокачественный, так и доброкачественный (аденома; очаговая узловая гиперплазия) характер.
Причину возникновения болезни ученые установить не могут. Некоторые факторы могут быть причиной заболевания:
- Нарушение гормонального фона;
- Передача болезни по наследству;
- Неправильное питание (лишний вес, ожирение);
- Большой период восстановления после физических травм;
- Возрастной фактор (30 лет и выше);
- Употребление табачных изделий;
- Средства контрацепции в виде таблеток (противозачаточные);
- Нарушение синтезирования в коре надпочечника.
В медицинской практике, за исключением редких случаев, аденома наблюдается на одном из надпочечников. Липома левого надпочечника возникает чаще правого.
Новообразования классифицируют на:
- Продуцирующие гормоны;
- Не продуцирующие гормоны.
Гормонопродуцирующие образования делятся на несколько видов:
- Кортикостерома (производит глюкокортикоиды);
- Кортикоэстрома (формирует эстрогены);
- Альдостерома (формирует минералкортикоиды);
- Андростерона (формирует андрогены);
- Комбинированная (выработка нескольких гормонов).
Аденома может быть:
- Адренокортикальная, узловая структура (узелок) в капсуле с жидкостью (светлая);
- Онкоцитарная, состоящая из клеток, имеющая структуру в виде зерна;
- Пигментная, капсула с жидкостью (красная, темно-красная).
Шанс развития адренокортикальной аденомы у всех полов одинаковый, но чаще встречается только у пациентов старше 30 лет. В основном её обнаруживают при полном обследовании организма пациента.
В зависимости от размера опухоли:
- Пикоаденома (каждая сторона не больше 3 мм);
- Микроаденома (не больше 10 мм);
- Макроаденома (от 10 до 40 мм);
- Гигантские аденомы (40 мм и больше).
Злокачественной считается новообразование, превышающее 30 мм.
В зависимости от цвета клетки делится на:
- Темноклеточная;
- Светлоклеточная;
- Также смешанная.
Гиперплазия надпочечников может быть врожденной из-за различных нарушений организма женщины, при протекании беременности. Причины приобретения гиперплазии тесно связаны с нервной системой, и эмоциональным состоянием человека.
Гиперплазия левого надпочечника может быть вызвана гормонально-активной доброкачественной опухолью. Гиперплазия левого надпочечника связана с взаимодействием клеток (наличие дефектных ген, хромосом). Заболевание может зависеть от активности гормонов, может и не зависть.
Новообразование удаляется при величине в 30 мм. Операцию проводят лапароскопическим методом, меньшие из них анализируются на распространение очага гиперплазии.
Постоянно повышенное артериальное давление, не падающее при помощи лекарств, первый сигнал о наличии аденомы у пациента. В раннем возрасте, у девочек и мальчиков, аденому, можно распознать во многих внешних изменениях: изменение фигуры, изменение голоса, оволосение.
Гормонально-активные образования имеют множества симптомов, зависящие от активного гормона. В любом случае все симптомы надпочечной аденомы связаны с нарушением гормонального баланса. Симптоматика при кортикостероме:
- Непрерывное ожирение;
- Нарушение дыхания;
- Растяжение связок (небольшие гематомы, отечность);
- Активное потоотделение;
- Возникновение остеопороза (кости становятся ломкими);
- Развитие грыжи, боли при ходьбе;
- Резкие перепады настроения;
- Бесплодие;
- Нарушается процесс менструации.
Если опухоль продуцирует мужской гормон (андростерон), имеются следующие симптомы у женщин:
- Наблюдается оволосение;
- Развивается мускулатура;
- Изменяется голос, становится грубым;
- Нарушается процесс менструации;
- Уменьшение молочных желез.
У мужчин андростерона никак не проявляется, чаще всего она обнаруживается случайным образом, при прохождении полного обследования. Аденому другого вида, может развить в мужчинах женские гормоны, начинается общая феминизация.
Чем грозит пренебрежение симптомов аденомы?
Доброкачественное образование, со временем, может перерасти в злокачественную опухоль (рак надпочечника). Даже хирургическое вмешательство (удаление надпочечника) не гарантирует благоприятных последствий (только в 40 %)
Внимание! Даже после прохождение полного курса лечения, невозможно избавиться от всех изменений организма, вследствие гормонального дисбаланса.
Альдостером характеризуется поступлением альдостерона в кровь, в основном у женского пола. Имеют следующие признаки:
- Увеличение объема крови;
- Повышается кровяное давление;
- Различные мышечные спазмы
- Нарушение работы сердца;
- Мышечная гипотония (понижение тонуса);
- Задержка жидкости и натрия в организме.
* Только при условии получения данных о заболевании пациента, представитель клиники сможет рассчитать точную цену на лечение.
Диагностика может быть как лабораторной, так и инструментальной. При лабораторном обследовании определяется вид аденомы: гормонопродуцирующая или нет. Исследование крови на уровень таких гормонов как: альдостерон и кортизол.
Инструментальная, направлена на дальнейшее изучение новообразования, местоположения, размеров, оценивается распространенность.
Неактивные новообразования чаще всего выявляются при полном обследовании пациента. При подозрениях на гормонопродуцирующую аденому, могут быть использованы следующие диагностические методы:
- УЗИ органов брюшной полости;
- КТ (компьютерная томография);
- МРТ;
- Анализ крови на глюкозу;
- Анализ крови для исследования гормонального дисбаланса;
- Биопсия опухоли.
Биопсия используется для определения типа новообразования, доброкачественная или злокачественная. Особенно при рассмотрении опухоли больше 3 сантиметров.
Внимание! Аденому левого надпочечника обнаружить легче. Но при этом нужно знать, что микроаденома гипофиза также имеет схожие симптомы с аденомой надпочечника. Микроаденома гипофиза – это доброкачественное новообразование, размеры которого не превышают 1 см, формируется из железистой ткани.
Общая диагностика определяет параметры опухоли:
- Размер;
- Форму;
- Плотность;
- Местонахождение;
- Тип образования;
- Исследование гормонального фона.
При появлении первых симптомов, необходимо провести диагностику, по статистике у 13% пациентов аденома развивается до рака надпочечников.
Курс гормонотерапии необходим для балансировки гормонального фона организма. Если новообразование доброкачественное и гормонально-неактивное, терапии вполне достаточно. Но в случае гормонопродуцирующей аденомы, требуется хирургическое вмешательство, для удаления надпочечника.
Операция на надпочечниках может проводится двумя способами:
- Классическим методом;
- Метод лапароскопии.
Классическое удаление аденомы подразумевает полостную операцию, путем разреза над поясницей. Он используется при обнаружение больших новообразований как злокачественного, так и доброкачественного характера, а также при двустороннем расположении. Хирург проводит осмотр на поражение полости патологическим образованием. Из-за большой величины разрезов, данный метод считается более травматичным, удаление производится вместе с надпочечником
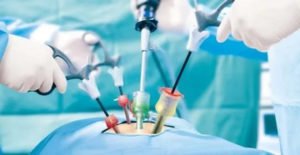
Метод лапароскопии применяется при небольших размерах доброкачественной опухоли. Нет необходимости в больших разрезах, в данной операции делается 3 небольших разреза на тканях. Операция контролируется при помощи оптических систем, вводимых через надрезы. Восстановление организма после такого типа операции происходит намного быстрее. Данный метод так же используется при расположении новообразования в латеральной ножке надпочечника, при этом не возникает проблем с сохранением органа, при центральном расположении сохраняется до 40% здоровой ткани.
Внимание! Удаление аденомы правого надпочечника намного тяжелее, чем левого, это обусловлено более легким доступом к левой железе, но заболевание правого происходит реже левого.
Возможна так же химиотерапия, используется при обнаружении злокачественной опухоли, для замедления развития новообразования. Радиотерапия используется при 3 и 4 стадиях развития злокачественной опухоли.
Существует множество народных методик лечения аденомы надпочечника, но аденома это серьезная патология лечение, которой нельзя откладывать. Так же возможно лечение с помощью фракции АСД (антисептик-стимулятор Дорогова), применяется ветеринарами. Препарат способствуют нормализации обменных процессов, основной задачей фракции является замедление роста новообразования. Требуется консультация у лечащего врача.

Профилактика необходима во избежание повторного развития опухоли (если была удалено только патологическое образование). Пациентам нужно наблюдаться у врача эндокринолога, контроль гормонального баланса, УЗИ брюшной полости.
Обследования необходимо проходить два раза в год. Так же в профилактических целях необходимо:
- Бросить курить;
- Отказаться он жирной пищи, а так же употребление кофеина;
- Употреблять побольше свежих фруктов и овощей;
- Необходимо избавиться от лишнего веса.
После удаления надпочечника особое внимание необходимо уделить гормональному балансу прооперированного. После удаления надпочечника может возникнуть ощущение дискомфорта, которое перебивается лекарствами, время реабилитации может длится от нескольких недель и выше, в зависимости от типа аденомы.
В тяжелых случаях могут возникнуть некоторые осложнения:
- Одышка;
- Повреждение соседствующих тканей;
- Инсульт;
- Инфекции;
- Негативное восприятие лекарств;
- Может возникнуть послеоперационная грыжа;
- Нарушение гормонального фона.
При удалении доброкачественной опухоли на ранней стадии, ожидается полное восстановление организма в течение скорого времени. Осложнений в дальнейшей жизни не происходит, если второй надпочечник здоров. После прохождения курса реабилитации, гормональный фон полностью восстанавливается. Второй надпочечник всецело выполняет функцию обоих, без лекарственной терапии.
Анонимно. 32 года. 5 лет назад поставили диагноз – аденома левого надпочечника. Опухоль была доброкачественной. Провели лапароскопическую операцию. После удаления на мой образ жизни никак не повлияла. Активно занимаюсь спортом, родила детей.
Анонимно. 38 лет. Удалили опухоль в левом надпочечнике пару лет назад. Вначале была в ужасе от послеоперационного шрама, в скором времени привыкла. 2-3 недели ушло на реабилитацию организма. После операции стала лучше чувствовать себя, восстановилось мое эмоциональное состояние, вернулись менструации. На самочувствие не жалуюсь
Анонимно, Москва. 45 лет. После осмотра организма, у меня обнаружили аденому надпочечника. Побывал во многих клиниках, мнение врачей расходилось, многие советовали делать операцию с удалением органа. Объемное образование удалили лапароскопическим методом, в течение нескольких дней уже был дома. Чувствую себя отлично, на образ жизни операция никак не повлияла.
Опухоли надпочечников – доброкачественные или злокачественные очаговые разрастания клеток надпочечников. Могут исходить из коркового или мозгового слоев, иметь разную гистологическую, морфологическую структуру и клинические проявления. Чаще проявляют себя приступообразно в виде адреналовых кризов: дрожание мышц, повышение АД, тахикардия, возбуждение, чувство страха смерти, боли в животе и груди, обильное отделение мочи. В дальнейшем возможно развитие сахарного диабета, нарушений работы почек, нарушение половых функций. Лечение всегда оперативное.
Опухоли надпочечников – доброкачественные или злокачественные очаговые разрастания клеток надпочечников. Могут исходить из коркового или мозгового слоев, иметь разную гистологическую, морфологическую структуру и клинические проявления. Чаще проявляют себя приступообразно в виде адреналовых кризов: дрожание мышц, повышение АД, тахикардия, возбуждение, чувство страха смерти, боли в животе и груди, обильное отделение мочи. В дальнейшем возможно развитие сахарного диабета, нарушений работы почек, нарушение половых функций. Лечение всегда оперативное.
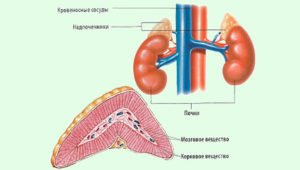
Надпочечники – сложные по гистологическому строению и гормональной функции эндокринные железы, образуемые двумя различными в морфологическом и эмбриологическом отношении слоями – наружным, корковым и внутренним, мозговым.
Корой надпочечников синтезируются различные стероидные гормоны:
- минералокортикоиды, участвующие в водно-солевом обмене (альдостерон, 18- оксикортикостерон, дезоксикортикостерон); глюкокортикоиды, участвующие в белково-углеводном обмене (кортикостерон, кортизол, 11- дегидрокортикостерон, 11- дезоксикортизол); андростероиды, обусловливающие развитие вторичных половых признаков по женскому (феминизация) или мужскому (вирилизация) типам (эстрогены, андрогены и прогестерон в небольших количествах).
Внутренним, мозговым слоем надпочечников вырабатываются катехоламины: дофамин, норадреналин и адреналин, служащие нейромедиаторами, передающими нервные импульсы, и влияющие на обменные процессы. При развитии опухолей надпочечников эндокринная патология определяется поражением того или иного слоя желез и особенностями действия избыточно секретируемого гормона.
По локализации новообразования надпочечников делятся на две большие группы, принципиально отличающиеся друг от друга: опухоли коры надпочечников и опухоли мозгового вещества надпочечников. Опухоли наружного кортикального слоя надпочечников — альдостерома, кортикостерома, кортикоэстрома, андростерома и смешанные формы – наблюдаются достаточно редко. Из внутреннего мозгового слоя надпочечников исходят опухоли хромаффинной или нервной ткани: феохромоцитома (развивается чаще) и ганглионеврома. Опухоли надпочечников, исходящие из мозгового и коркового слоя, могут быть доброкачественными или злокачественными.
Доброкачественные новообразования надпочечников, как правило, небольших размеров, без выраженных клинических проявлений и являются случайными находками при обследовании. При злокачественных опухолях надпочечников наблюдается быстрое увеличение размеров новообразований и выраженные симптомы интоксикации. Встречаются первичные злокачественные опухоли надпочечников, исходящие из собственных элементов органа, и вторичные, метастазирующие из других локализаций.
Кроме того, первичные опухоли надпочечников могут быть гормонально-неактивными (инциденталомы или «клинически немые» опухоли) или продуцирующими в избытке какой-либо гормон надпочечника, т. е. гормонально-активными. Гормонально-неактивные новообразования надпочечников чаще доброкачественны (липома, фиброма, миома), с одинаковой частотой развиваются у женщин и мужчин любых возрастных групп, обычно сопутствуют течению ожирения, гипертензии, сахарного диабета. Реже встречаются злокачественные гормонально-неактивные опухоли надпочечников (меланома, тератома, пирогенный рак).
Гормонально-активными опухолями коркового слоя надпочечников являются альдостерома, андростерома, кортикоэстрома и кортикостерома; мозгового слоя – феохромоцитома. По патофизиологическому критерию опухоли надпочечников подразделяются на:
- вызывающие нарушения водно-солевого обмена – альдостеромы; вызывающие метаболические нарушения – кортикостеромы; новообразования, оказывающие маскулинизирующее действие – андростеромы; новообразования, оказывающие феминизирующее действие – кортикоэстромы; новообразования со смешанной обменно-вирильной симптоматикой – кортикоандростеромы.
Наибольшее клиническое значение имеют гормоносекретирующие опухоли надпочечников.
Альдостерома – продуцирующая альдостерон опухоль надпочечников, исходящая из клубочковой зоны коры и вызывающая развитие первичного альдостеронизма (синдрома Конна). Альдостерон осуществляет в организме регуляцию минерально-солевого обмена. Избыток альдостерона вызывает гипертензию, мышечную слабость, алкалоз (ощелачивание крови и тканей) и гипокалиемию. Альдостеромы могут быть одиночными (в 70-90% случаев) и множественными (10-15%), одно — или двусторонними. Злокачественные альдостеромы встречаются у 2-4% пациентов.
Глюкостерома (кортикостерома) – продуцирующая глюкокортикоиды опухоль надпочечников, исходящая из пучковой зоны коры и вызывающая развитие синдрома Иценко-Кушинга (ожирения, артериальной гипертензии, раннего полового созревания у детей и раннего угасания половой функции у взрослых). Кортикостеромы могут иметь доброкачественное течение (аденомы) и злокачественное (аденокарциномы, кортикобластомы). Кортикостеромы – самые распространенные опухоли коры надпочечников.
Кортикоэстерома – продуцирующая эстрогены опухоль надпочечников, исходящая из пучковой и сетчатой зон коры и вызывающая развитие эстроген-генитального синдрома (феминизации и половой слабости у мужчин). Развивается редко, обычно у молодых мужчин, чаще носит злокачественный характер и выраженный экспансивный рост.
Андростерома – продуцирующая андрогены опухоль надпочечников, исходящая их сетчатой зоны коры или эктопической надпочечниковой ткани (забрюшинной жировой клетчатки, яичников, широкой связки матки, семенных канатиков и др.) и вызывающая развитие андроген-генитального синдрома (раннего полового созревания у мальчиков, псевдогермафродитизма у девочек, симптомов вирилизации у женщин). В половине случаев андростеромы злокачественны, метастазируют в легкие, печень, забрюшинные лимфоузлы. У женщин развивается в 2 раза чаще, обычно в возрастном диапазоне от 20 до 40 лет. Андростеромы являются редкой патологией и составляют от 1 до 3% всех опухолей.
Феохромоцитома – продуцирующая катехоламины опухоль надпочечников, исходящая из хромаффинных клеток мозговой ткани надпочечников (в 90%) или нейроэндокринной системы (симпатических сплетений и ганглиев, солнечного сплетения и т. д.) и сопровождающаяся вегетативными кризами. Морфологически чаще феохромоцитома носит доброкачественное течение, ее озлокачествление наблюдается у 10% пациентов, обычно с вненадпочечниковой локализацией опухоли. Феохромоцитома встречается у женщин несколько чаще, преимущественно в возрасте от 30 до 50 лет. 10 % данного вида опухолей надпочечников носят семейный характер.
Альдостеромы проявляются тремя группами симптомов: сердечно-сосудистыми, почечными и нервно-мышечными. Отмечаются стойкая артериальная гипертензия, не поддающаяся гипотензивной терапии, головные боли, одышка, перебои в сердце, гипертрофия, а затем дистрофия миокарда. Стойкая гипертензия приводит к изменениям глазного дна (от ангиоспазма до ретинопатии, кровоизлияниям, дегенеративным изменениям и отеку диска зрительного нерва).
При резком выбросе альдостерона может развиваться криз, проявляющийся рвотой, сильнейшей головной болью, резкой миопатией, поверхностными дыхательными движениями, нарушением зрения, возможно — развитием вялого паралича или приступа тетании. Осложнениями криза могут служить острая коронарная недостаточность, инсульт. Почечные симптомы альдостеромы развиваются при резко выраженной гипокалиемии: появляются жажда, полиурия, никтурия, щелочная реакция мочи.
Нервно-мышечные проявления альдостеромы: мышечная слабость различной степени выраженности, парестезии и судороги — обусловлены гипокалиемией, развитием внутриклеточного ацидоза и дистрофией мышечной и нервной ткани. Бессимптомное течение альдостеромы встречается у 6-10 % пациентов с данным видом опухолей надпочечников.
Клиника кортикостеромы соответствует проявлениям гиперкортицизма (синдрома Иценко-Кушинга). Развивается ожирение по кушингоидному типу, гипертензия, головная боль, повышенная мышечная слабость и утомляемость, стероидный диабет, половая дисфункция. На животе, молочных железах, внутренних поверхностях бедер отмечается появление стрий и петехиальных кровоизлияний. У мужчин развиваются признаки феминизации — гинекомастия, гипоплазия яичек, снижение потенции; у женщин, напротив, признаки вирилизации – мужской тип оволосения, понижение тембра голоса, гипертрофия клитора.
Развивающийся остеопороз служит причиной компрессионного перелома тел позвонков. У четверти пациентов с данной опухолью надпочечников выявляется пиелонефрит и мочекаменная болезнь. Нередко отмечается нарушение психических функций: депрессия или возбуждение.
Проявления кортикоэстеромы у девочек связаны с ускорением физического и полового развития (увеличением наружных половых органов и молочных желез, оволосением лобка, ускорением роста и преждевременным созреванием скелета, влагалищными кровотечениями), у мальчиков – с задержкой полового развития. У взрослых мужчин развиваются признаки феминизации – двусторонняя гинекомастия, атрофия полового члена и яичек, отсутствие роста волос на лице, высокий тембр голоса, распределение жировых отложений на теле по женскому типу, олигоспермия, снижение или утрата потенции. У пациенток-женщин эта опухоль надпочечников симптоматически никак себя не проявляет и сопровождается только увеличением концентрации в крови эстрогенов. Чисто феминизирующие опухоли надпочечников довольно редки, чаще они носят смешанный характер.
Андростеромы, характеризующиеся избыточной продукцией андрогенов опухолевыми клетками (тестостерона, андростендиона, дегидроэпиандростерона и др.), вызывают развитие анаболического и вирильного синдромов. При андростероме у детей отмечается ускоренное физическое и половое развитие – быстрый рост и мышечное развитие, огрубение тембра голоса, появление угревой сыпи на туловище и лице. При развитии андростеромы у женщин появляются признаки вирилизации – прекращение менструаций, гирсутизм, снижение тембра голоса, гипотрофия матки и молочных желез, гипертрофия клитора, уменьшение подкожно-жирового слоя, повышение либидо. У мужчин проявления вирилизма выражены меньше, поэтому эти опухоли надпочечников часто являются случайными находками. Возможна секреция андростеромой и глюкокортикоидов, что проявляется клиникой гиперкортицизма.
Развитие феохромоцитомы сопровождается опасными гемодинамическими нарушениями и может протекать в трех формах: пароксизмальной, постоянной и смешанной. Течение наиболее частой пароксизмальной формы (от 35 до 85%) проявляется внезапной, чрезмерно высокой артериальной гипертензией (до 300 и выше мм рт. ст.) с головокружением, головной болью, мраморностью или бледностью кожных покровов, сердцебиением, потливостью, загрудинными болями, рвотой, дрожью, чувством паники, полиурией, подъемом температуры тела. Приступ пароксизма провоцируется физическим напряжением, пальпацией опухоли, обильной едой, алкоголем, мочеиспусканием, стрессовыми ситуациями (травмами, операцией, родами и др.).
Пароксизмальный криз может длиться до нескольких часов, повторяемость кризов – от 1 в течение нескольких месяцев до нескольких в день. Криз прекращается быстро и внезапно, артериальное давление приходит к исходной величине, бледность сменяется покраснением кожных покровов, наблюдаются обильное потоотделение и секреция слюны. При постоянной форме феохромоцитомы отмечается стойко повышенное артериальное давление. При смешанной форме данной опухоли надпочечников феохромоцитомные кризы развиваются на фоне постоянной артериальной гипертензии.
Опухоли надпочечников, протекающие без явлений гиперальдостеронизма, гиперкортицизма, феминизации или вирилизации, вегетативных кризов развиваются бессимптомно. Как правило, они выявляются случайно при выполнении МРТ, КТ почек или УЗИ брюшной полости и ретроперитонеального пространства, выполняемых по поводу других заболеваний.
Среди осложнений доброкачественных опухолей надпочечников встречается их малигнизация. Злокачественные опухоли надпочечников метастазируют в легкие, печень, кости.
При тяжелом течении феохромоцитомный криз осложняется катехоламиновым шоком – неуправляемой гемодинамикой, беспорядочной сменой высоких и низких показателей АД, не поддающихся консервативной терапии. Катехоламиновый шок развивается в 10% случаев, чаще у пациентов детского возраста.
Современная эндокринология располагает такими методами диагностики, которые не только позволяют диагностировать опухоли надпочечника, но и устанавливать их вид и локализацию. Функциональная активность опухолей надпочечников определяется по содержанию в суточной моче альдостерона, свободного кортизола, катехоламинов, гомованилиновой и ванилилминдальной кислоты.
При подозрении на феохромоцитому и кризовых подъемах АД мочу и кровь на катехоламины забирают сразу после приступа или во время него. Специальные пробы при опухолях надпочечников предусматривают забор крови на гормоны до и после приема лекарств (проба с каптоприлом и др.) или измерение АД до и после приема препаратов (пробы с клонидином, тирамином и тропафеном).
Гормональную активность опухоли надпочечников можно оценить, используя селективную надпочечниковую флебографию – рентгенконтрастную катетеризацию надпочечниковых вен с последующим забором крови и определением в ней уровня гормонов. Исследование противопоказано при феохромоцитоме, т. к. может спровоцировать развитие криза. Размеры и локализацию опухоли надпочечников, наличие отдаленных метастазов оценивают по результатам УЗИ надпочечников, КТ или МРТ. Эти диагностические методы позволяют выявить опухоли — инциденталомы диаметром от 0,5 до 6 см.
Гормонально-активные опухоли надпочечников, а также новобразования диаметром более 3 см, не проявляющие функциональной активности, и опухоли с признаками малигнизации лечатся хирургически. В остальных случаях возможен динамический контроль за развитием опухоли надпочечника. Операции по поводу опухолей надпочечников проводятся из открытого или лапароскопического доступа. Удалению подлежит весь пораженный надпочечник (адреналэктомия — удаление надпочечника), а при злокачественной опухоли – надпочечник вместе с близрасположенными лимфоузлами.
Наибольшую сложность представляют операции при феохромоцитоме из-за большой вероятности развития тяжелых нарушений гемодинамики. В этих случаях уделяется большое внимание предоперационной подготовке пациента и выбору анестезиологического пособия, направленных на купирование феохромоцитомных кризов. При феохромоцитомах применяется также лечение с помощью внутривенного введения радиоактивного изотопа, вызывающего уменьшение в размерах опухоли надпочечника и имеющихся метастазов.
Лечение некоторых видов опухолей надпочечников хорошо поддается химиотерапии (митотаном). Купирование феохромоцитомного криза проводится внутривенной инфузией фентоламина, нитроглицерина, натрия нитропруссида. При невозможности купирования криза и развитии катехоламинового шока показана экстренная операция по жизненным показаниям. После оперативного удаления опухоли вместе с надпочечником врач-эндокринолог назначает постоянную заместительную терапию гомонами надпочечников.
Своевременное удаление доброкачественных опухолей надпочечников сопровождается благоприятным для жизни прогнозом. Однако после удаления андростеромы у пациентов нередко отмечается низкорослость. У половины пациентов, перенесших операцию по поводу феохромоцитомы, сохраняются умеренная тахикардия, гипертензия (постоянная или транзиторная), поддающиеся лекарственной коррекции. При удалении альдостеромы артериальное давление приходит в норму у 70% пациентов, в 30% случаев сохраняется умеренная гипертония, хорошо откликающаяся на гипотензивную терапию.
После удаления доброкачественной кортикостеромы регресс симптоматики отмечается уже через 1,5-2 мес.: изменяется внешность пациента, приходят в норму АД и обменные процессы, бледнеют стрии, нормализуется половая функция, исчезают проявления стероидного сахарного диабета, снижается масса тела, уменьшается и исчезает гирсутизм. Злокачественные опухоли надпочечников и их метастазирование прогностически крайне неблагоприятны.
Поскольку причины развития опухолей надпочечников до конца не установлены, профилактика сводится к предупреждению рецидивов удаленных опухолей и возможных осложнений. После адреналэктомии необходимы контрольные обследования пациентов эндокринологом 1 раз в 6 мес. с последующей коррекцией терапии в зависимости от самочувствия и результатов исследований.
Пациентам после адреналэктомии по поводу опухолей надпочечников противопоказаны физические и психические нагрузки, употребление снотворных средств и алкоголя.
Прежде чем говорить об опухолях надпочечников, следует несколько слов сказать о самих надпочечниках. Это парные железы внутренней секреции, располагающиеся у верхнего полюса почки. Сами надпочечники имеют два вещества – мозговое (внутреннее) и корковое (внешнее). Поэтому опухоль надпочечников может быть как одного вещества, так и другого.
К таким образованиям относят три типа опухолей:
Рассмотрим их более подробно.
Она представляет собой гормонально-активную опухоль надпочечников. Чаще всего это доброкачественная опухоль, но примерно в 10% случаев может наблюдаться ее озлокачествление. Встречается преимущественно у женщин в возрасте 35-50 лет, а также у лиц, страдающих гипертензией.
Симптомы данной опухоли во многом схожи с проявлениями артериальной гипертонии. При феохромоцитоме клинические проявления во многом зависят от ее формы течения, которая может быть:
При постоянной форме артериальное давление практически всегда повышенно. При пароксизмальной оно повышается во время приступов. В это время отмечается головокружение, бледность или мраморность кожных покровов, потливость, сердцебиение, головные боли. Сам приступ может продолжаться от нескольких минут до нескольких часов. В самом начале заболевания частота таких приступов незначительная – 1 раз в несколько месяцев. По мере роста опухоли приступы гипертензии становятся более частыми и протекают тяжелее. Говоря про симптомы опухоли надпочечников, стоит отметить, что после таких приступов отмечается общее недомогание и слабость, которые могут сохраняться на протяжении длительного времени. Смешанная форма предполагает развитие отдельных кризов на фоне постоянно повышенного давления.
Диагностика данного типа опухоли подтверждается с помощью анализов мочи, где обнаруживается большое количество катехоламинов. Также используется УЗИ, магнитно-резонансная томография.
Лечение феохромоцитомы только хирургическое. Такое вмешательство может быть выполнено двумя способами – лапароскопическим и открытым.
Это злокачественная опухоль надпочечников. Нередко встречается у детей.
Течение ее на протяжении длительного периода времени может быть бессимптомным. В дальнейшем симптомы опухоли надпочечников определяются ее размерами, местоположением, наличием метастазов. Может отмечаться вздутие живота, также передавливание кишечника или желудка с развитием соответствующих симптомов. Также может наблюдаться передавливание спинного мозга.
Лечение опухоли надпочечников данного типа только хирургическое. Особенно срочной должна быть операция при сдавливании спинного мозга.
Это доброкачественная опухоль надпочечников и развивается из ганглиальных клеток. Чаще встречается у взрослых. Она, как правило, имеет капсулу. Хирургическое лечение требуется только в том случае, если имеются какие-либо симптомы ее проявления.
К этой группе можно отнести два вида опухолей:
Данная опухоль является гормонально-активной и развивается из коркового слоя надпочечников.
Клинические проявления кортикостеромы проявляются в виде синдрома Иценко-Кушинга. Для него характерно следующее:
- Ожирение; Круглая форма лица; Слабость мышц; Истончение кожи; Остеопороз; Артериальная гипертензия; Стероидный диабет; Полиурия; Повышенный аппетит.
При кортикостероме у детей отмечается преждевременное половое созревание, а точнее, рано появляются его внешние признаки. У мальчиков это может быть рост бороды и усов, раннее огрубение голоса, увеличение полового члена, у девочек – развитие молочных желез, оволосенение лобка, увеличение клитора.

У взрослых одним из наиболее ранних признаков является повышение артериального давления, которое может достигать очень больших уровней. У женщин отмечается расстройство менструального цикла, у мужчин может нарушаться потенция.
Для диагностики данного типа опухоли потребуется анализ крови и мочи на выявление стероидных гормонов. Лечение опухоли надпочечников в данном случае оперативное с обязательной гормональной терапией.
Опухолевые клетки в данном случае избыточно вырабатывают андрогены. Опухоль сравнительно редкая и чаще встречается у женщин в возрасте до 40 лет.
При наличии такой опухоли у детей отмечается ускоренное как половое, так и общее физическое развитие. При этом у девочек наблюдается оволосенение по мужскому типу, отсутствие менструаций и роста молочных желез, может усиленно развиваться мускулатура, а голос приобретает мужской тембр.
У женщин данное заболевание проявляется признаками вирилизации (появление мужских черт) – увеличивается мышечная масса и одновременно уменьшается подкожно-жировой слой, голос грубеет и становится более низким, менструации становятся более редкими и вскоре пропадают, начинают выпадать волосы, отмечается рост волос на теле и лице, молочные железы уменьшаются, клитор увеличивается.
Лечение данного типа опухоли хирургическое, после чего требуется проведение заместительной терапии. Впрочем, это касается и других гормонально зависимых видов опухолей надпочечников. Учитывая, что при многих видах опухолей надпочечников отмечаются нарушения со стороны сердечно-сосудистой системы, то требуется проведение соответствующей предоперационной подготовки.
Если имеется доброкачественная опухоль надпочечников, то прогноз в этом случае, как правило, благоприятный. При правильно проведенной гормональной терапии состояние больного заметно улучшается. При злокачественном процессе многое зависит от стадии обнаружения опухоли, наличия метастазов и вовремя проведенной операции. Если выявлена злокачественная опухоль надпочечников и метастазы, то они могут стать противопоказанием к проведению хирургического вмешательства, в этом случае может быть назначена химиотерапия.
До недавнего времени опухоли надпочечников считались довольно редким явлением, а на их долю приходилось не более 1% всех новообразований. Ситуация изменилась с внедрением в общеклиническую практику таких методов исследования, как УЗИ, компьютерная и магнитно-резонансная томография, позволяющих визуализировать патологию этого органа. Выяснилось, что опухоли, в частности, аденома надпочечника, встречаются часто, а по некоторым данным их можно обнаружить у каждого десятого жителя нашей планеты.
Рак надпочечников диагностируется редко, а доброкачественные опухоли берут свое начало в корковом или мозговом слое. Неактивные аденомы коркового слоя надпочечника составляют более 95% всех выявляемых опухолей этой локализации.
Аденома – доброкачественная железистая опухоль, которая может секретировать гормоны, вызывая разнообразные и, подчас, тяжелые нарушения в организме. Часть аденом не отличается такой способностью, а потому протекает бессимптомно и может быть обнаружена случайно. Среди пациентов с такой патологией больше женщин, возраст которых колеблется между 30 и 60 годами.
Доброкачественные опухоли, которые диагностируются в надпочечнике, нельзя называть аденомами до проведения тщательного обследования пациента. При случайном обнаружении бессимптомно протекающих новообразований рекомендуется называть их инсиденталомами, указывая на неожиданность такой находки. После того, как пациент будет обследован, а злокачественная природа новообразования исключена, можно будет с большой долей вероятности судить о наличии аденомы.

Корковый слой надпочечника представлен тремя зонами, вырабатывающими разные виды гормонов. Минералокортикоиды клубочковой зоны ответственны за нормальный водно-солевой обмен, поддержание уровня натрия и калия в крови; глюкокортикоиды (кортизол) пучковой зоны обеспечивают правильный углеводный и жировой обмен, выбрасываются в кровь при стрессовых состояниях, помогая организму вовремя справиться с внезапными проблемами, а также участвуют в иммунных и аллергических реакциях. Сетчатая зона, синтезирующая половые стероиды, обеспечивает формирование вторичных половых признаков у подростков и поддержание нормального уровня половых гормонов в течение всей жизни.
Гормоны мозгового слоя надпочечников – адреналин, норадреналин – принимают участие во всевозможных обменных процессах, регулируют сосудистый тонус, уровень сахара в крови, а при стрессовой ситуации в кровь попадает их большое количество, позволяющее компенсировать в короткий срок опасные состояния. Опухоли мозгового слоя надпочечников регистрируются очень редко, а аденомы и вовсе образуются только в корковом веществе.
Среди гормонально активных аденом выделяют альдостерому, кортикостерому, глюкостерому, андростерому. Неактивные бессимптомные опухоли чаще появляются как вторичное явление при заболеваниях других органов, в частности, сердечно-сосудистой системы (артериальная гипертензия).
Для определения злокачественного потенциала выявленного новообразования, врачу важно установить скорость его роста. Так, аденома увеличивается на несколько миллиметров в течение года, в то время как рак стремительно набирает массу, достигая иногда 10-12 см за относительно короткий промежуток времени. Считается, что каждая четвертая опухоль, диаметр которой превышает 4 см, окажется злокачественной при морфологической диагностике.
Точные причины появления доброкачественных железистых опухолей надпочечников неизвестны. Предполагается стимулирующая роль гипофиза, синтезирующего адренокортикотропный гормон, усиливающий выброс гормонов коркового слоя при определенных обстоятельствах, требующих их повышенного количества: травмы, хирургические вмешательства, стресс.
Факторами риска можно считать:
- Наследственную предрасположенность;
- Женский пол;
- Ожирение;
- Возраст более 30 лет;
- Наличие патологии других органов – сахарный диабет, гипертония, изменение липидного обмена, поликистоз яичников.
Как правило, аденома носит односторонний характер, хотя в некоторых случаях ее можно выявить и в левом, и в правом надпочечнике одновременно. Внешне опухоль имеет вид округлого образования в плотной четко выраженной капсуле, цвет ткани аденомы – желтый или коричневый, а структура ее однородная, что указывает на доброкачественность процесса. Аденома левого надпочечника встречается несколько чаще, чем правого.
Вид аденомы определяется ее гормональной активностью и вырабатываемым при этом гормоном:
Гормонально неактивные аденомы – не выделяют гормоны и протекают бессимптомно.
- Гормонально активные опухоли:
- альдостерома;
- кортикостерома;
- андростерома;
- кортикоэстрома;
- смешанная опухоль.
Гистологический тип определяется видом клеток – светлоклеточная, темноклеточная разновидности и смешанный вариант.
Наиболее часто диагностируется кортикостерома, выделяющая глюкокортикоиды и проявляющаяся синдромом Иценко-Кушинга. Более редкой считается альдостерома и совсем редкие – аденомы, продуцирующие половые гормоны.
Подавляющее большинство аденом не производят никаких гормонов, а ввиду того, что размеры их редко превышают 3-4 см, то и местных признаков в виде сдавления крупных сосудов или нервов не возникает. Такие образования выявляются случайно при проведении КТ или МРТ по поводу патологии органов брюшной полости.
Количество случаев диагностики этих новообразований значительно возросло, но идея их удаления каждому пациенту – более чем неразумна и нерациональна. Кроме того, польза от удаления бессимптомно протекающей и очень медленно растущей опухоли сомнительна, поскольку само оперативное вмешательство довольно травматично и может доставить больше проблем, чем носительство аденомы.
Неактивные в функциональном отношении опухоли могут возникать как следствие патологии других органов – сахарного диабета, артериальной гипертензии, ожирения, требующих усиленной функции надпочечной железы.
В отличие от неактивных аденом, гормонпродуцирующие опухоли надпочечников всегда имеют яркую и довольно характерную клиническую картину, поэтому пациенты нуждаются в соответствующем лечении эндокринологов и даже хирургов.
Кортикостерома – самая частая разновидность аденомы коркового слоя надпочечника, которая выделяет в кровь избыточное количество кортизола. Опухоль чаще поражает женщин молодого возраста. Симптомы ее сводятся к так называемому кушингоидному синдрому:
симптомом синдрома Иценко-Кушинга
Ожирение с преимущественным отложением жира в верхней части туловища (шея, лицо, живот), что придает больным характерный внешний вид;
Помимо описанных признаков, больные могут отмечать снижение настроения и апатию вплоть до тяжелой депрессии, вялость, заторможенность. Сахарный диабет сопутствует этой патологии в 10-20% случаев, а скачки артериального давления беспокоят практически всех пациентов. Артериальная гипертензия может носить злокачественный характер, цифры давления в момент криза довольно высоки, поэтому риск инсульта в этот момент особенно велик. С течением времени в патологический процесс вовлекаются и почки.
У женщин неприятные внешние проявления в виде ожирения и стрий нередко дополняются гирсутизмом – появлением волос там, где обычно они растут у лиц мужского пола (уши, нос, верхняя губа, грудь). Часты нарушения менструального цикла и бесплодие, отражающие тяжелый гормональный дисбаланс.
Альдостерома считается более редкой разновидностью аденомы коры надпочечника. Она выделяет альдостерон, способствующий задержке в организме натрия и воды. Такое состояние приводит к увеличению объема циркулирующей крови, усилению сердечного выброса и артериальной гипертензии, которая по праву может считаться основным симптомом опухоли. Снижение концентрации калия при альдостероме вызывает судороги, мышечную слабость, аритмии.
Аденомы, способные к синтезу половых гормонов, встречаются редко, но симптомы их достаточно характерны и заметны, если опухоль выделяет гормоны противоположного пола, нежели ее обладатель. Так, андростерома, выделяющая мужские половые гормоны, у мужчин диагностируется довольно поздно по причине отсутствия симптоматики, в то время как у женщин появление избытка мужских гормонов влечет огрубение голоса, рост бороды и усов и выпадение волос на голове, перестройку мускулатуры по мужскому типу, отсутствие менструаций, уменьшение молочных желез. Такие симптомы почти сразу обращают на себя внимание и наводят на мысль о патологии надпочечника.
Гормонопродуцирующие аденомы надпочечников имеют настолько характерные симптомы, что нередко диагноз может быть поставлен уже после осмотра и беседы с пациентом.
Прощупывание крупной опухоли сквозь брюшную стенку говорит не в пользу ее доброкачественного характера. Образование больших размеров в забрюшинной области может быть признаком аденомы почки, однако последняя имеет немного другую симптоматику и без труда определяется с помощью УЗИ или КТ.
Для подтверждения догадок врачами используется:
- Биохимический анализ с целью определения уровня гормонов, сахара крови, а также целесообразно определять липидный спектр;
- КТ, МРТ, ультразвуковая диагностика;
- Пункция новообразования, что производится очень редко.

Биопсия аденомы надпочечника весьма затруднена по причине его локализации, травматичность этой процедуры мало оправдана, а диагностическая ценность невысока при подозрении доброкачественного новообразования. В основном этот метод применяют при предполагаемом поражении органа метастазом рака другой локализации.
Выбор тактики лечения аденомы надпочечника определяется ее видом. Так, функционально неактивные опухоли, диагностированные случайно, требуют наблюдения, периодической (раз в год) КТ и анализа крови на гормоны. При стабильном состоянии лечение не требуется.
Если опухоль выделяет гормоны или ее диаметр превышает 4 см, то возникают прямые показания к хирургическому удалению аденомы. Операция должна производиться только в специализированных центрах, имеющих необходимое оборудование.
лапароскопическая адреналэктомия – хирургическое удаление надпочечников
Самой травматичной считается операция открытым доступом через большой разрез до 30 см длиной. Более современный способ – лапароскопическое удаление через проколы брюшной стенки, но повреждение брюшины и проникновение в брюшную полость делают травматичной и эту операцию. Наиболее рациональный и самый современный путь удаления опухоли – через поясничный доступ, не затрагивая брюшину. В этом случае больной уже через пару дней может быть выписан домой, а косметический эффект настолько хорош, что следы операции окружающим незаметны вовсе.
Важно отметить, что при любом подозрении на опухоль надпочечника, пациент должен направляться в специализированный медицинский центр, где врачи эндокринологи и хирурги выберут оптимальный способ лечения для конкретного больного.
Автор: врач-гистолог Гольденшлюгер Н.И.
Опухоли надпочечников представляют собой доброкачественные или злокачественные новообразования, сформированные путем разрастания ткани органа под воздействием провоцирующих факторов.
Их локализация может быть в корковом или мозговом слое. Отличаются опухоли клинической симптоматикой и морфологической структурой.
Аденома надпочечника зачастую диагностируется с левой стороны, однако заподозрить ее вначале развития исключительно на основании симптомов крайне сложно.
Опухолевидное новообразование доброкачественного происхождения, которое формируется из коркового слоя, представляет собой аденому надпочечника. Она может быть гормон-активной, когда увеличивается выработка гормонов, или неактивной. От этого зависит клиническая симптоматика и лечебная тактика заболевания.
Размеры онкообразования варьируют от 15 до 60 миллиметров, масса приблизительно 20 г. Однако следует помнить, что опухоли весом более 100 грамм нужно рассматривать на предмет злокачественной структуры.
Выделяют несколько видов опухолей. Наиболее часто встречается аденокортикальный тип, визуально напоминающий узел, расположенный в капсуле.
Пигментная форма регистрируется не так часто и представляет собой новообразование, заполненное светлой жидкостью с темными клетками. Что касается онкоцитарного вида, то он редко диагностируется и отличается зернистой структурой.
Выделить ведущие причины возникновения опухоли надпочечника не предоставляется возможным. Перечислим лишь некоторые факторы, которые косвенно повышают вероятность развития аденомы :
- наследственная отягощенность;
- курение;
- эндокринная патология (диабет, тиреотоксикоз);
- гормональный дисбаланс (беременность);
- воспалительные заболевания почек и надпочечников.
Клинические проявления аденомы надпочечников основаны на выраженности гормонального дисбаланса и локализации опухоли.
Вначале рассмотрим признаки альдостеромы. Человека могут беспокоить следующие симптомы:
- сердечно-сосудистые нарушения (стойкое повышение давления, одышка, аритмия, головные боли, ухудшение зрения);
- почечная дисфункция (снижение уровня калия в крови, что проявляется жаждой, увеличением суточной мочи, особенно в ночное время);
- мышечная слабость, нервозность.
Кортикостерома характеризуется такими клиническими признаками (специфические для синдрома Иценко-Кушинга):
- ожирение;
- у женщин грубеет голос, усиливается оволосение; у мужчин – увеличиваются молочные железы, снижается либидо;
- остеопороз (патологические переломы костей);
- повышение давления, мышечная слабость, половая дисфункция.
Симптоматика аденомы надпочечников может иметь разнообразную клиническую картину, которая наблюдается при других заболеваниях. Заподозрить опухоль можно на основании стойкого повышения артериального давления, которое не поддается медикаментозной терапии.
Кроме того, в раннем возрасте, когда у мальчиков и девочек начинается формирование вторичных половых признаков, необходимо обращать внимание на фигуру, оволосение, голос и другие признаки.
Чтобы своевременно диагностировать опухоль, необходимо регулярно проходить профосмотры, выполнять УЗИ органов забрюшинного пространства и брюшной полости.
Диагностика аденомы включает в себя лабораторное и инструментальное исследование. Лабораторно оценивается функциональная активность новообразования и определяется, выделяет ли она гормоны или нет.
Для этого в крови исследуется уровень таких гормонов, как альдостерон и кортизол. Их повышение свидетельствует о гормон-активном онкообразовании.
Кроме того, уровень гормонов можно подсчитать после забора крови непосредственно с надпочечниковых вен, что удается сделать с помощью флебографии.
Инструментальная диагностика направлена на выявление опухоли. установление ее точной локализации, размеров, распространенности и поражение окружающих структур.
С этой целью используют ультразвуковую диагностику, компьютерную или магнитно-резонансную томографию. Благодаря современным методикам можно выявить опухоль размером от 5-ти миллиметров.
В некоторых случаях требуется выполнения биопсии новообразования, чтобы определить структуру и происхождение опухоли. Риск озлокачествления отмечается при увеличении образования более 3-х сантиметров в диаметре. Однако, следует обратить внимание, что даже небольшие аденомы перерождаются в рак надпочечников в 13% случаев.
Лечение аденомы надпочечника основано на хирургическом методе. Он подразумевает удаление новообразования вместе с надпочечником при условии его размера более 20-ти миллиметров и ее гормон-активности. В остальных случаях ведется наблюдательная тактика.
Аденомэктомия может выполняться классическим способом или лапароскопическим. Последняя методика менее травматичная, что способствует быстрому заживлению ран и скорейшей выписке из стационара.
Хороший прогноз характерен для небольших аденом, которые своевременно диагностируются. На начальном этапе она удаляется, что предупреждает развитие осложнений и ракового процесса.
Если же с помощью биопсии было установлено злокачественное происхождение новообразования, прогноз зависит от стадии рака и наличия сопутствующей патологии. Зачастую благоприятный прогноз наблюдается в 40% случаев при выявлении злокачественных клеток.
Профилактические методы основаны на предупреждении повторного развития опухоли после ее удаления. Для этого необходимо наблюдение у эндокринолога, контроль гормонального спектра и регулярное проведение УЗИ забрюшинного пространства и брюшной полости.
Данные обследования рекомендуется выполнять дважды в год. Кроме того, с профилактической целью нужно отказаться от курения, нормализовать питательный рацион, следить за гормональным уровнем и не допускать хронизации воспалительной и инфекционной патологии. Когда подозревается аденома надпочечника. требуется тщательное обследование и скорейшее проведение лечения.
Аденомы надпочечника, или опухоли надпочечниковой массы, как любые доброкачественные или злокачественные новообразования надпочечников, отличаются своей тенденцией к перепроизводству эндокринных гормонов.
Большинство надпочечниковых аденом являются доброкачественными опухолями, которые не вторгаются в соседние ткани. Однако они могут вызывать серьезные проблемы со здоровьем из-за гормональной разбалансировки организма.
Аденома надпочечников — симптомы и лечение, тема нашей статьи.
Являются доброкачественной опухолью коры надпочечников, которая выявляются чрезвычайно часто среди общего числа опухолей надпочечников.
Адренокортикальные аденомы редко встречаются у пациентов моложе 30 лет, и имеют одинаковую частоту появления у обоих полов.
Все чаще эти аденомы обнаруживаются случайно как результат увеличения использования компьютерной и магниторезонансной томографии в различных медицинских учреждениях.
Выявление адренокортикальных аденом может приводить к дорогостоящей дополнительной проверке и инвазивным процедурам, чтобы исключить небольшую возможность ранней надпочечниковой карциномы.
Меньшая часть адренокортикальных аденом, или около 15% являются «функциональными». Это означает, что они производят глюкокортикоиды, минералокортикоиды и/или половые стероиды в результате эндокринных расстройств, таких как синдром Кушинга, синдром Конна (гиперальдостеронизм), появления мужских черт у женщин (вирилизации), или появления женских черт у мужчин (феминизации).
Функциональные адренокортикальные аденомы хирургически излечимы.
Большинство адренокортикальных аденом имеют максимальный размер менее 2 см и вес менее 50 грамм. Тем не менее, размер и вес опухолей коры надпочечников на сегодняшний день не считаются надежным признаком их доброкачественности или злокачественности.
Опухоли мозгового вещества надпочечника бывают доброкачественные или злокачественные. Мозговое вещество надпочечников находится в центре каждого надпочечника, и состоит из нейроэндокринных клеток, продуцирующих и высвобождающих адреналин в кровоток в ответ на активацию симпатической нервной системы.
Являются двумя наиболее важными наростами, которые возникают из мозгового вещества надпочечников. Обе опухоли также могут возникать из экстра-надпочечниковых участках, в частности, в параганглиях в симпатической цепи.
Опухоль, состоящая из клеток, аналогичных клеткам зрелого мозгового вещества надпочечников.
Феохромоцитомы встречаются у людей всех возрастов, могут быть единичными или связанными с наследственным синдромом рака, в том числе множественной эндокринной неоплазии типов IIA и IIB, нейрофиброматоза типа I, или синдрома фон Гиппеля-Линдау.
Только 10% надпочечниковых феохромоцитом являются злокачественными, в то время как остальные являются доброкачественными опухолями.
Наиболее важной особенностью феохромоцитом является их склонность к производству больших количеств катехоламинов, гормонов адреналина и норадреналина. Это может привести к потенциально опасному для жизни высокому кровяному давлению или сердечным аритмиям, а также головной боли, учащенному сердцебиению, приступам тревоги, потливости, потере веса и тремору.
Диагноз наиболее эффективно подтверждается через мочевые измерения метаболитов катехоламинов.
Надпочечниковые инциденталомы обнаруживаются случайно, без клинических симптомов и подозрений, и выявляются с помощью компьютерной, магниторезонансной томографии или ультразвукового исследования.
Опухоли до 3 см, как правило, считаются доброкачественными и рассматриваются только при наличии оснований для диагностики синдрома Кушинга или феохромоцитомы.
Большинство надпочечниковых аденом являются «неработающим», что означает, что они не производят гормоны, и, как правило, не вызывают каких-либо симптомов.
Они часто встречаются случайно при исследовании брюшной полости. В этом случае они называются надпочечниковыми инциденталомами.
Тем не менее, некоторые из опухолей могут стать «функционирующими» или «активными», и выделяют избыток гормонов.
В зависимости от типа надпочечниковый опухоли она может вызвать различные симптомы, в том числе синдром Кушинга, первичный гиперальдостеронизм, или, гораздо реже, вирилизацию.
Синдром Кушинга, также называемый гиперкортицизмом (имеющим аномально высокие уровни кортизола), вызывается надпочечниковой аденомой, которая высвобождает избыточные уровни гормона кортизола.
Общие симптомы синдрома Кушинга могут включать в себя:
- ожирение верхней части тела;
- сильную усталость и слабость мышц;
- высокое кровяное давление;
- прострелы;
- высокое содержание сахара в крови;
- легкие кровоподтеки и сине-красные растяжки на коже;
- у женщин может увеличиваться рост волос на лице и теле, менструации могут стать нерегулярными или полностью прекратиться.
Мягкий гиперкортицизм без каких-либо явных симптомов, называемый субклиническим синдромом Кушинга, часто встречается у людей с надпочечниковой инцинденталомой.
Первичный альдостеронизм (также называемый синдром Конна) представляет собой состояние, в котором надпочечники производят слишком много гормона альдостерона. Этот гормон отвечает за балансирование уровней натрия и калия в крови.
Симптомы этого заболевания могут включать высокое кровяное давление, усталость, головную боль, мышечную слабость, онемение и паралич, который приходит и уходит.
Доброкачественные кортизол-секретирующие аденомы также могут производить небольшое количество андрогенов (стероидных гормонов, таких как тестостерон), хотя уровни андрогенов в крови, как правило, не повышается.
Избыточное количество андрогенов может привести к увеличению маскулинизации, избыточному росту волос на теле, огрубению голоса, увеличению мускулатуры, и другим проблемам.
Точная причина большинства надпочечниковых аденом неизвестна. Иногда они встречаются у людей с определенными генетическими синдромами, такими как множественная эндокринная неоплазии типа 1, (MEN1) и САП (FAP).
В этих случаях пострадавшие, как правило, имеют несколько аденом.
Все непальпируемые аденомы должны оцениваться через лабораторные тесты.
Дексаметазон является препаратом, который действует как кортизол.
Уровни кортизола измеряются в крови и в моче. Если опухоль надпочечников производит кортизол, его уровень в крови будет аномально высоким.
Тест подавления Дексаметазона (DST) используется для подтверждения субклинической аденомы надпочечника.
Измеряются уровни АКТГ в крови, чтобы отличить опухоли надпочечников от других заболеваний, которые могут вызвать высокие уровни кортизола.
Для большинства нетипичных для аденом масс на основании лабораторных исследований, КТ и МРТ, может потребоваться биопсия, особенно в условиях их известной или подозреваемой злокачественности.
Размер аденом является важным фактором в визуализационной оценке поражения надпочечников. Когда поражения размером меньше 4 см, они редко представляют собой карциномы коры надпочечников.
Односторонние и двусторонние заболевания надпочечников также являются важным различием при первичном гиперальдостеронизме. Анализ на кортикостероиды позволяет провести это различие.
Локализация односторонних, автономных альдостерон-секретирующих аденом или подтвержденной двусторонней гиперплазии коры надпочечников имеет значение для лечения пациентов.
Анализ на кортикостероиды наиболее часто выполняется при первичном гиперальдостеронизме. Когда повреждения не видны на снимках, анализ на кортикостероиды производится также в случаях биохимически доказанной феохромоцитомы.
Адреналэктомия – это процесс хирургического удаления функционирующей аденомы надпочечника, который может проведен с помощью стандартной операции или лапароскопической адреналэктомии.
Годовой мониторинг с помощью сканирования обычно выполняется для не функционирующих доброкачественных аденом.
Иногда во время удаления пораженных надпочечников требуется удаление селезенки. В этом случае требуется регулярная вакцинация больного, для предотвращения развития опасных бактерий, таких как пневмококки и менингококки, вызывающие долевую пневмонию и менингит.
При разработке целостного и естественного пути лечения аденомы надпочечников важно прислушиваться к своему организму, так как все люди по-разному реагируют на терапевтические агенты.
- Корень астрагала. Тело имеет естественную способность адаптироваться к стрессу, но иногда этого недостаточно. Астрагал повышает способности тела в борьбе со стрессом, дает иммунной системе здоровый импульс, регулирует нормальный уровень сахара в крови.
- Кордицепс. Грибок-антиоксидант, Кордицепс может замедлить процесс старения, поддержать иммунную систему, помогает при воспалении и стабилизирует уровень сахара в крови.
- Элеутерококк колючий, или просто элеутерококк. Элеутерококк является адаптогенной травой и помогает защитить тело от изнурительных последствий стресса, снимает усталость, способствует ясности средств памяти, балансирует уровень сахара в крови, и поддерживает кости.
Доброкачественные опухоли надпочечников не дают метастаз и не распространяются на другие части тела.
Функциональные опухоли надпочечников, как правило, доброкачественные, хотя некоторые из них способны стать раковыми и распространяться.
Доброкачественные функциональные опухоли могут производить гормоны и быть найдены в ходе анализов на симптомы, связанные с гормонами.
Злокачественные опухоли надпочечников диагностируется лишь у 300-500 человек каждый год, и они, как правило, являются опухолями коры надпочечников.
Если опухоль носит доброкачественный характер, то возможна хирургическая операция, прогноз заболевания благоприятный.
Надпочечники – это эндокринные железы. Они парные, расположены чуть выше почек. Основная их функция – выработка гормонов в ответ на стрессовые ситуации. Надпочечники по форме похожи на небольшие треугольники. Состоят они из 2 частей: коркового и мозгового вещества.
Аденома – это доброкачественная опухоль. Заболевание провоцирует разрастание железистой ткани, увеличение органа. При аденоме изменяется форма желез, нарушаются их функции. Болезнь может поражать как 1 надпочечник, так и оба сразу. Редко встречается у молодых людей, гораздо чаще – после 35 лет.
Точные причины, почему появляется аденома надпочечника, не установлены. Однако есть ряд факторов, способствующих развитию заболевания, провоцирующих его появление:
- генетическая предрасположенность, наличие мутаций в определенных генах;
- наследственность;
- чрезмерная выработка гормонов;
- хронический стресс, который снижает устойчивость организма к различным болезням, а также провоцирует перегрузку всех органов и систем;
- снижение иммунитета;
- несбалансированное питание, дефицит некоторых микроэлементов и витаминов;
- курение;
- избыточная масса тела;
- травмы или операции на самих или близлежащих органах;
- перенесенные инсульты и инфаркты;
- диабет;
- повышенное давление;
- с возрастом риск возникновения аденомы надпочечника возрастает, чаще всего она встречается у людей старше 30-35 лет;
- высокий холестерин.
Симптомы аденомы надпочечников разнятся в зависимости от степени поражения, размера и локализации опухоли. В некоторых случаях признаки практически незаметны, в других – проявляются ярко. В целом, у мужчин симптоматика выражена меньше, чем у женщин.
Поэтому представители сильного пола часто не обращают внимания на тревожные признаки, списывая их на возраст, усталость, переутомление и пр. негативные факторы. Таким образом, возникновение аденомы надпочечников у мужчин остается незамеченным.
В большинстве случаев опухоль находят при плановом обследовании или при проведении исследований для другого заболевания. Сильно разросшаяся аденома может сдавливать близлежащие органы.
При аденоме нарушается выработка гормонов. От того, какой гормон вырабатывается в избыточном или недостаточном количестве, зависят проявления заболевания. Есть и некоторые общие признаки аденомы у мужчин:
- импотенция, снижение полового влечения, возбуждения;
- выпадение волос, облысение;
- отложение жиров как у женщин;
- набор массы;
- рост груди;
- повышенная выработка эстрогена;
- уменьшение тестикул;
- боли в области поясницы, крестца и почек;
- редко аденомы кровоточат.
Для молодых людей и подростков характерны другие признаки. Они вызываются в первую очередь гормональными сбоями и ведут к более раннему половому созреванию:
- быстрый рост, особенно – костей;
- увеличение половых органов;
- ранняя ломка голоса;
- увеличение физической силы, выносливости;
- сперматогенез.
Вызывается нарушениями в выработке гормона кортизола, участвующего в обмене веществ, а также помогающего организму справляться со стрессовыми ситуациями. В этом случае характерно:
- быстрый набор веса. Жир в основном откладывается на корпусе, не переходит на конечности;
- лицо округляется, на нем более активно растут волосы;
- образование «горба бизона» в области задней поверхности шеи;
- из-за нарушения обмена веществ повышается содержание сахара в крови, это, в свою очередь, может привести к развитию диабета;
- хроническая усталость;
- потливость;
- повышенная тревожность, депрессивные состояния;
- нарушения сна;
- сухость во рту;
- гипертония и другие сердечно-сосудистые патологии;
- снижение полового влечения;
- вымывание кальция из костей, они становятся хрупкими, появляется остеопороз, учащаются травмы и переломы;
- расстройства пищеварения;
- атрофия мышц;
- истончение кожных покровов и слизистых оболочек.
Больной в этом случае испытывает трудности при выполнении повседневных действий, ему сложно ходить, вставать, часто появляются грыжи и выпячивается живот.
Синдром Конна вызывается избытком альдостерона – гормона, регулирующего кровяное давление, а также содержание солей в крови. При этом у пациента отмечаются:
- вымывание калия. Недостаток этого микроэлемента вызывает судороги;
- слабость мышц;
- нарушения в содержании солей приводят к задержке жидкости и повышенному количеству натрия;
- гипертенизия;
- сердечные боли;
- недостаток кальция;
- нарушается регуляция кровяного давления, что может стать причиной гипертонии;
- раздражительность, нервозность;
- одышка;
- ослабление мышц;
- частые головокружения;
- нарушения памяти;
- ухудшение зрения.
Этот тип аденомы коварен тем, что приводит к быстрому развитию гипертонии, а та в свою очередь вызывает ряд системных осложнений, поражающих жизненно важные органы.
Это состояние вызывается избытком андрогенов – мужских половых гормонов. У пациентов наблюдается:
- активный рост волос по всему телу и их выпадение на голове;
- увеличение доли мышечной массы;
- кожные высыпания, появление прыщей: угри, акне и пр.;
- больному кажется, что он стал сильнее, выносливее;
- огрубение голоса;
- может привести к бесплодию.
Если надпочечники вырабатывают повышенное количество адреналина, то у пациента наблюдаются следующие признаки:
- повышенное артериальное давление, гипертония;
- частые головные боли, мигрени;
- сердечные приступы;
- развитие патологий сердечно-сосудистой ситемы;
- тревожность, панические атаки.
В этом случае надпочечники вырабатывают слишком большое количество катехоламинов. Для этого состояния характерны следующие признаки:
- снижение тонуса, слабость, больной быстро устает;
- гипертония;
- резкое повышение давления при физических нагрузках, стрессах, эмоциональных потрясениях, переживаниях;
- головокружение при изменении положения тела: резких подъемах, приседаниях;
- бледность;
- повышенная частота сердечных сокращений;
- потливость;
- мигрени;
- тревожность, состояние повышенного нервного напряжения;
- нарушения зрения вплоть до отслойки сетчатки;
- мозговые кровоизлияния;
- инфаркт.
В этом случае в организме наблюдается избыток женских половых гормонов – эстрогенов, что очень вредно для мужчины. Это приводит к феминизации организма:
- ожирение по женскому типу: «запасы» формируются в области таза, низа живота и груди;
- выпадение волос на теле, их истончение;
- увеличивается грудь;
- развитие молочных желез;
- импотенция;
- нарушения в работе простаты;
- изменение голоса;
- нарушения в работе половой системы.
Чтобы точно диагностировать заболевание, выработка каких гормонов нарушена, установить к какому типу относится аденома, выявить ее размеры и локализацию, необходимо провести ряд исследований:
- очень информативны различные виды томографий: компьютерная, магнитно-резонансная или позитронно-эмиссионная. Они дают представление о размерах, структуре и локализации опухоли;
- общий анализ мочи и исследование на гормоны;
- ультразвуковая диагностика аденомы надпочечников;
- анализ крови на гормоны позволяет выявить отклонения в работе надпочечников, а также помогает определить, является ли аденома функциональной или нет;
- в некоторых случаях может понадобиться биопсия, чтобы исключить вариант развития злокачественной опухоли;
- генетические анализы необходимы только тогда, когда человек имеет какие-либо наследственные заболевания, способные привести к появлению аденомы.
В большинстве случаев аденомы надпочечника развиваются медленно, не превращаются в раковые опухоли и не вызывают серьезных проблем со здоровьем. Опасность представляют только крупные новообразования: более 4 см в диаметре.
Определить злокачественное заболевание можно по скорости разрастания тканей: обычные аденомы растут медленно, они прибавляют по несколько миллиметров в год (2-3 мм). Раковые клетки делают это быстро.
Злокачественная опухоль достигает больших размеров за несколько месяцев.
Выбор метода лечения зависит от множества факторов. Основными являются: вид аденомы, характеристика, симптоматика, функциональность, размер. Лечение подбирается в каждом случае индивидуально.
Так, нефункциональная аденома маленьких размеров не будет никак себя проявлять. Пациенту, скорее всего, предложат регулярное наблюдение у врача, проведение томографии и забор крови на гормоны. Как правило, лечение не назначается.
В редких случаях может быть предложена медикаментозная терапия, сдерживающая рост, развитие и распространение аденомы.
Однако нужно помнить, что лекарствами вылечить аденому невозможно, они только препятствуют дальнейшему разрастанию тканей и облегчают симптомы, если таковые имеются.
При значительных размерах новообразования будет назначено хирургическое удаление аденомы надпочечников.
Показаниями к проведению операции является большой размер опухоли (свыше 4 см в диаметре) и выработка гормонов.
Также удаляют новообразования неопределенного характера, с признаками кровотечения или дегенерации тканей. Симптомы аденомы надпочечников у мужчин после правильного лечение исчезают.
В целом прогноз благоприятный. При своевременном обнаружении аденомы ее легко взять под наблюдение. Нефункциональные новообразования не причиняют дискомфорта и не требуют лечения.
Если же потребовалось удаление опухоли, то при своевременном хирургическом вмешательстве практически не возникают осложнения. Период реабилитации короткий, занимает не больше недели. Симптомы после лечения аденомы еще могут оставаться, т. к. для стабилизации гормонального фона требуется время.
Но вскоре они проходят самостоятельно. В некоторых случаях могут назначаться специальные препараты.
Для профилактики аденомы нет проверенных рецептов. Однако, если избегать опасных факторов, вести правильный образ жизни, хорошо высыпаться и избегать стрессов, то сохранить здоровье надпочечников можно на долгие годы. Да и самочувствие самого человека будет на порядок лучше. Важно регулярно проходить профилактические осмотры в поликлиниках – это позволит выявить едва начинающуюся патологию.
Нашли ошибку? Выделите ее и нажмите Ctrl + Enter
Опухолевые образования, в зависимости от природы их возникновения, могут, как нести прямую угрозу жизни человека (раковые патологии), так и находиться в пограничном, доброкачественном состоянии, при котором смертельный риск отсутствует, а заболевание можно контролировать.
Делать это необходимо, поскольку при определенных провоцирующих факторах оно может мутировать в онкологию. Об одном из таких диагнозов и пойдет речь в данной статье.
Аденома надпочечника – это неагрессивное доброкачественное новообразование, развивающееся в железистых отделах коры органа. Может быть как активной в гормональном плане, так и не воспроизводить гормоны. Ее величина колеблется от 1 до 6 см. Весит в среднем, такая аномалия до 30 г. Если реальная масса опухоли больше указанной нормы, патологию рассматривают в раковом аспекте.
Надпочечник – крайне важный отдел организма человека. Он продуцирует гормон, без которого нормальная жизнедеятельность основных систем просто невозможна. Заболевания этого органа носят очень серьезный характер.
Надпочечники являются парными железистыми отделами и располагаются выше почек с обратной стороны брюшины. Они нормализуют обмен веществ, вырабатывают адреналин, активизируют стрессовые рефлексы.
Научно достоверно не подтверждена ни одна из причин, которая могла бы вызвать развитие данного вида опухоли. Удалось лишь выявить потенциальные риски появления недуга, учитывая, что надпочечники по своей структуре считаются хорошей почвой для зарождения патологических процессов в организме.
Причинами возникновения аденомы органа могут быть:
- наследственность – доказано, что ген, разрушающий структурную ДНК – решетку, передается по наследованию еще в период внутриутробного развития плода и может спустя много лет запустить процессы клеточной мутации;
- люди, страдающие ожирением – в их организме, как правило, присутствует огромное количество «благодатного» материала — транс-жиры, канцерогены, токсины, способного дать толчок появлению патологических клеток, у которых нарушены нормальные процессы деления;
- женщины средней возрастной группы – в этом возрасте очень часто гормональный фон дает сбой, что провоцирует развитие опухоли;
- никотиновая зависимость – у лиц, страдающих многолетней практикой курения, велик риск нарушения нормальной регенерационной клеточной деятельности, при которой органы, отвечающие за выведение токсинов (а никотин таковым и является) постепенно перестают справляться со своей задачей.На этом фоне структура тканей меняется, в них образуются уплотнения и видимые узловые образования, часто меняющие свою природу на злокачественную;
- присутствие других хронических диагнозов, например диабета, гипертонии, кистоза у женщин – эти недуги ослабляют деятельность почечной системы, она становится более уязвимой на фоне возросшей нагрузки. Следствием этих процессов и может стать развитие опухоли.
В зависимости от размеров, структурного содержания и агрессивности течения патологию различают по следующим видам:
- адренокортикальная – диагностируется чаще других. Внешне похожа на большой узелок, достаточно плотный по своему наполнению. Имеет капсульную форму. Быстро растет и характеризуется склонностью к перерождению в раковые клетки, вследствие чего нуждается в постоянном наблюдении;
- пигментная – выявляется в каждом пятом случае определения данного заболевания. Сопровождается синдромом Кушинга. По величине образование, как правило, не превышает 3 см. Редко перерастает в злокачественное.По характеру течения – не агрессивна. Растет очень медленно, часто, достигнув определенной величины, годами пребывает в состоянии латентности и никак не напоминает о себе;
- онкоцитарная – вобрала в себя среднее между описанными выше патологиями, при этом ее строение несколько иное. Данный вид опухоли представляет собой множественные зернистые крупноклеточные образования. Это объясняется превышенной концентрации в тканях компонента митохондрия. Диагностируется крайне редко – всего в 5% случаев.
На начальных этапах развития заболевания симптоматика практически не проявляется. Лишь спустя время, когда патология уже имеет размеры, препятствующие нормальному функционированию, можно говорить о наличии первых признаков присутствия такого недуга.
Как и любая опухоль, аденома часто обнаруживается только тогда, когда уже активно работают процессы озлокачествлевания клеток и существует реальная угроза развития рака.
- синдром Кона – вызывает гипертензию артериальной системы. Человек начинает жаловаться на частые головные боли, которые плохо и лишь ненадолго купируются препаратами направленного спектра действия. Часто болевой синдром сопровождается головокружением и проблемами с памятью.Причем, пациент очень хорошо помнит события, которые происходили много ранее и с трудом то – что было совсем недавно. Стоит отметить, что такие перебои не несут постоянный характер, а являются эпизодичными;
- дискомфорт в зоне сердечной мышцы – благодаря нарушениям деятельности кровеносной системы, вызванной синдромом Кона, функционирование сердца ухудшается по причине неполноценного кровотока. Возникает спазматическая боль, особенно выраженная при вдохе. Отмечается высокий показатель артериального давления, который становится практически нормой;
- увеличение веса больного – рост массы тела спровоцирован гормональным дисбалансом на фоне активной гипертонии. Это проявляется комплексно с мышечной слабостью – человек чувствует себя полностью обессиленным даже при минимальном физическом или мышечном напряжении;
- более низкий тембр голоса – характерен в основном, для пациенток женского пола. На фоне гормонального дисбаланса в организме начинают преобладать мужские гормоны, которые и вызывают характерные мужеподобные вторичные признаки, в том числе и сиплый, грубоватый оттенок голоса;
- частые позывы к мочеиспусканию – их вызывает неполноценная работа органа, когда жидкость, едва успев пройти процессы фильтрации, сразу же выводится из организма. Давление растущего образования на мочеполовые протоки, усугубляет ситуацию;
- нервные расстройства различной степени тяжести – это могут быть срывы, психические депрессии, судороги, раздражительность и плаксивость. Причина – гормональные нарушения;
- увеличение волосяного покрова – этот симптом должен насторожить как мужчин, так и женщин. Конечно, он не всегда считается показателем наличия болезни, но в сочетании с описанными признаками вполне может на нее указывать. Проявляется на запущенных этапах течения. Если сюда добавить снижение полового влечения – это прямой повод показаться специалисту – онкологу.
Основные методы диагностики призваны обеспечить максимальный сбор информации о клинической картине патологии и проводятся под контролем эндокринолога. Для выявления заболевания пациенту назначают:
- УЗИ – так можно точно определить не только наличие опухоли, но и ее местоположение, величину и вид аномалии. Современные аппараты способны выявить аномалию, размер которой достигает всего несколько мм в диаметре. Относится к инструментальному способу диагностики, а потому не может 100% гарантировать, что обнаруженное уплотнение является доброкачественной опухолью;
- анализ крови – проводится тест на гормональный фон. По его итогам судят о том, какой именно гормон вырабатывается новообразованием. Только после расширенного анализа крови можно точно констатировать, что это – аденома надпочечников. Исследуют гормон кортизола – его превышенная концентрация говорит об активности опухоли.
В следующем видео показана аденома правого надпочечника на УЗИ:
Несмотря на расхожее мнение о том, что поскольку заболевание не сопряжено со смертельной угрозой, и якобы не представляет серьезной опасности, радикальные методы его лечения многие считают неприемлемыми.
В качестве альтернативы пациенты, у которых выявлена патология, обращаются к средствам народной медицины, либо требуют от доктора назначить медикаментозную терапию.
Важно понимать, что эти мероприятия могут носить только комплексный характер и использоваться в качестве дополнительной меры борьбы с заболеванием, а основной метод его лечения – оперативное вмешательство.
На сегодня именно хирургическое решение вопроса является наиболее действенным способом предотвращения перехода аденомы в рак.
В отечественных онкологических клиниках применяют следующие способы оперативного вмешательства:
- лапароскопия – считается наиболее щадящим методом. Менее травматична, процесс реабилитации намного проще и быстрее по времени. Показана при начальных стадиях, когда опухоль еще не слишком велика.Хирург делает несколько маленьких разрезов, через которые к месту локализации опухоли подводится микрокамера и необходимый инструмент. После процедуры пациент находится в клинике еще несколько суток;
- полостная операция – в момент ампутации опухоли предполагается проведение дополнительного ее исследования на злокачественность. Если образование поражает обе части органа – то такая операция – единственный выход для больного. Требует пребывания пациента в стационаре порядка 2 недель.
Швы после удаления аденомы надпочечника
Как после лапароскопии, так и после полостной хирургии человеку назначают полный медикаментозный курс терапии, направленный на процессы послеоперационного восстановления организма и нормализацию гормональных процессов, за которые рассматриваемый в статье орган, несет полную ответственность.
, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
При аденоме надпочечников отмечается боль в области поясницы
Аденома надпочечников — доброкачественная опухоль — развивается независимо от возраста человека, то есть может диагностироваться как у детей, так и у пожилых пациентов. Наиболее предрасположены к появлению этой доброкачественной опухоли женщины в зрелом возрасте (30-55 лет).
Предрасполагающими к развитию патологического процесса в корковом веществе надпочечников считаются следующие факторы:
- дисбаланс гипоталамо-гипофизарной системы с повышением синтеза АКТГ;
- лишний вес;
- вредные привычки (особенно подвержены аденоме курильщики);
- высокий уровень холестерина в крови;
- поликистоз яичников;
- сахарный диабет;
- генетическая предрасположенность.
Конкретных причин появления аденомы надпочечников на данный момент не установлено. Способствовать развитию доброкачественной опухоли могут и серьезные сердечно-сосудистые заболевания (инфаркт и инсульт), травмы, хирургические операции и период реабилитации.
Такие последствия объясняют взаимосвязанной работой всего организма: в том случае, когда половые железы не вырабатывают достаточного количества гормонов, надпочечники пытаются компенсировать эту патологию.
Усиленная работа надпочечников способствует развитию в них патологических процессов, так как орган изнашивается и функционирование клеток нарушается
Главная задача надпочечников — выработка определенных гормонов. Если они поступают в кровяное русло в чрезмерном количестве, то у женщин проявляются мужские черты внешности.
К основным проявлениям аденомы надпочечников у женщин можно отнести:
- на теле и лице отмечается излишняя волосатость;
- появляется лишний вес;
- голос становится более низким и грубым;
- регулярность менструального цикла нарушается.
Кроме специфических симптомов патологии, отмечаются и общие проявления гормонального дисбаланса:
- мышечная слабость;
- повышенная утомляемость;
- болезненность и чувствительность области живота и груди;
- потливость;
- одышка, даже после незначительных физических нагрузок;
- частые переломы вследствие развития остеопороза.
В случае постепенного ухудшения общего самочувствия также необходимо как можно быстрее обращаться за медицинской помощью. Надпочечники, хоть и являются маленьким органом, оказывают значительное влияние на функционирование всех систем и органов.
Повышенная утомляемость, сонливость и слабость является характерным признаком патологии надпочечников, так как общее состояние человека напрямую зависит от гормонального фона
Для диагностики доброкачественной опухоли надпочечников назначают:
- биохимический анализ крови (позволяет определить уровень содержания гормонов);
- УЗИ органов брюшной полости;
- КТ или МРТ области надпочечников;
- биопсию опухоли (назначается крайне редко).
Комплексное обследование позволяет определить размеры и состав опухоли. Если диаметр аденомы превышает 3 см и в ней обнаруживаются твердые включения, то она является опасной не только для здоровья, но и для жизни пациента.
При МРТ исследовании видна аденома надпочечников
Поэтому врачи при подозрении на аденому надпочечников рекомендуют пациентам пройти полное обследование на предмет выявления раковых клеток в организме.
Схема лечения подбирается индивидуально в зависимости от доброкачественности опухоли, ее размеров и состава.
Гормонально неактивная аденома, не проявляющая тенденции к росту, лечения не требует. Раз в год проводится анализ крови на гормоны и КТ.
При нарушении гормонального баланса основу лечения составляет гормональная терапия. Контролировать состояние пациента необходимо постоянно, и занимаются этим онколог и эндокринолог.
Полостная операция позволяет полностью удалить аденому и проверить состояние соседних органов
Гормональная активность опухоли или размеры ее, превышающие 4 см в диаметре, являются показаниями к хирургическому удалению аденомы.
Применяют следующие методы оперативного вмешательства:
- Полостная операция — является практически единственным способом удаления парной аденомы, расположенной на обоих надпочечниках. При этом есть возможность провести обследование органов, прилегающих к почкам, на предмет наличия в них доброкачественных или злокачественных опухолей. После операции пациент нуждается в медицинском контроле и в течение длительного времени находится в стенах больницы.
- Лапароскопия — опухоль удаляют через три небольших надреза. Хирург манипулирует миниатюрными инструментами, наблюдая за ходом процесса при помощи крошечной видеокамеры. Лапароскопию можно провести только при маленьких размерах опухоли и ее доброкачественности. После операции пациента выписывают уже через неделю, если она прошла успешно и без осложнений.
- Наименее травматичной является операция с применением поясничного доступа, без повреждения брюшины.
Лапароскопия обеспечивает меньшую травматичность, но имеет определенные противопоказания и требует высокого профессионализма врачей
Если опухоль является злокачественной, прибегают к химиотерапии. На последних стадиях заболевания применяется радиотерапия. После оперативных вмешательств пациент нуждается в поддерживающей гормональной терапии.
В послеоперационном периоде врач назначит диету. Она предполагает употребление большого количества зелени, печеных яблок. Полностью исключить придется бобовые, крепкий чай и кофе, какао, орехи.
Положительно сказаться на динамике развития опухоли могут и народные средства. Однако эффективность их доказана лишь на ранней стадии патологии. Чаще всего домашние рецепты используются в качестве профилактики от большинства заболеваний, в том числе имеющих доброкачественную и злокачественную природу развития.
На аденому надпочечников оказывают влияние настой из медуницы, цветков подснежника или полевого хвоща, а также чай из листьев и стеблей герани. Домашнее лечение необходимо проводить всегда под контролем врача.
Общение с врачом и регулярные обследования помогут предотвратить патологические процессы в организме и улучшить общее самочувствие
Лишь постоянный контроль за состоянием своего здоровья и своевременное посещение врачей позволит не допустить серьезных заболеваний и развития опухоли до последних стадий.
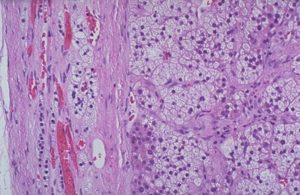

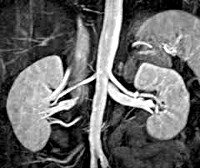
 Гормонально неактивные аденомы – не выделяют гормоны и протекают бессимптомно.
Гормонально неактивные аденомы – не выделяют гормоны и протекают бессимптомно.




