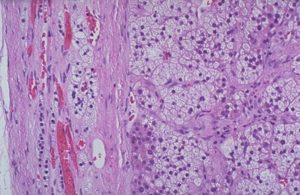
Аденома надпочечника поддается только хирургическому удалению. В некоторых случаях вмешательство можно отложить, за образованием просто наблюдают. Хирургическое удаление возможно провести тремя способами, каждый из которых имеет свои преимущества и недостатки. О том, когда требуется операция для аденомы надпочечника, как именно она удаляется, а также о восстановлении и жизни после, читайте далее в нашей статье.
Медикаментозного метода лечения при аденоме надпочечника не существует. Тем не менее не все опухоли нуждаются в срочном удалении. Для гормонально-активных образований показанием является избыточное образование кортизола, альдостерона и половых гормонов. Операция проводится при:
- выраженных обменных нарушениях (ожирение, сахарный диабет);
- тяжелом течении гипертонии, которая не снимается комбинацией 2-3 гипотензивных препаратов;
- нарушении половой функции – импотенции, снижении полового влечения у мужчин или симптомах вирилизации (рост волос на теле и лице у женщин, сбой менструального цикла, бесплодие).
Чаще всего удаляют альдостеромы и кортикостеромы. Если аденома не вырабатывает гормоны, то ее обнаружение чаще всего является случайной находкой.
Некрупные опухоли не нуждаются в оперативном лечении, но при достижении 4 и более см или быстром росте аденома становится подозрительной в отношении злокачественного перерождения и требует удаления.
А здесь подробнее об УЗИ надпочечников.
Для того чтобы правильно выбрать метод операции и снизить риск осложнений, пациентам важно пройти комплексное обследование. Оно включает:
- анализы крови: общий, биохимический с определением сахара, холестерина, печеночных и почечных проб, коагулограмма, кортизол, ренин, альдостерон, катехоламины, кислотность, электролиты;
- анализ мочи: общий, кортизол, катехоламины и их метаболиты (конечные продукты обмена);
- ЭКГ;
- визуализацию надпочечников – УЗИ, КТ (МРТ);
- УЗИ брюшной полости;
- рентгенографию, томографию области гипофиза;
- экскреторную урографию (введение контраста для исследования почек);
- ангиографию брюшной аорты;
- сцинтиграфию (радиоизотопное сканирование) надпочечника и костей, скелета при риске метастазов;
- тонкоигольную аспирационную биопсию надпочечника.
Последние два метода назначают при признаках злокачественного роста опухоли, что при аденомах бывает редко.
Смотрите на видео о процедуре биопсии надпочечника:
Операция на надпочечниках является существенным стрессом для организма, так как она влияет на все показатели обмена, кровообращения, электролитного состава крови, водно-солевого баланса. Поэтому при обнаружении отклонений от нормы уровня холестерина, сахара, артериального давления, ритма сердца они должны быть максимально приведены к норме. Гормональный дисбаланс также стараются по возможности компенсировать или провести симптоматическую терапию.
Аденома надпочечника – это доброкачественная опухоль, которая чаще всего расположена с одной стороны. Поэтому наиболее распространенными методами ее удаления является лапароскопия (разрезы на животе) или через поясничный (ретроперитонеальный) доступ. При наличии противопоказаний к ним применяют открытый способ.
Для нее необходим специальный инструментарий, который позволяет хирургу видеть ход операции. С помощью роботизированной системы DaVinci (Да Винчи) хирург управляет ходом адреналэктомии на расстоянии, он даже может непосредственно не присутствовать в операционной. Последний вариант является пока экономически самым затратным.
Лапароскопия предусматривает введение газовой смеси в живот для увеличения операционного поля, это рефлекторно может ухудшить легочную вентиляцию и работу сердца.
К достоинствам метода относятся:
- небольшие разрезы на коже;
- отсутствие длительного восстановительного периода;
- больной может встать с постели и ходить через несколько часов;
- риск грыжевого выпячивания передней брюшной стенки отсутствует;
- послеоперационный болевой синдром умеренный, достаточно применения обычных обезболивающих препаратов для его снятия;
- низкая вероятность кровопотери;
- есть возможность осмотра брюшной полости с увеличением и поворотом инструмента в разные стороны;
- из-за отсутствия контакта с перчатками и перевязочным материалом реже появляются спайки кишечника.

Его выбирают для крупных образований, которые могут оказаться злокачественными, или при подтвержденном диагнозе рака. Традиционный доступ с рассечением передней брюшной стенки также выполняется, если у больного имеется выраженное ожирение, а поясничный метод по каким либо причинам не может быть использован.
Основной недостаток – тяжелый восстановительный период с сильным болевым синдромом, необходимостью пребывания в стационаре 2-3 недели после операции, так как имеется риск нагноения, кровотечения, нарушения работы кишечника.

Эндоскоп вводится через поясничную область в забрюшинное (ретроперитонеальное) пространство. Обладает преимуществами перед передним доступом из-за близости расположения почек с надпочечниками к спине. Отсутствует необходимость прохождения через органы брюшной полости и их смещения, этот способ не противопоказан при спаечной болезни.
После операции пациент может передвигаться по палате уже к вечеру, нет существенных диетических ограничений. Отличительной особенностью является отсутствие видимости органов брюшной полости и пути продвижения инструмента, труднее менять направление из-за ограниченного пространства, что требует высокой профессиональной квалификации хирурга, поэтому выполняется не во всех клиниках.
Самый распространенный метод адреналэктомии – лапароскопический боковой доступ. Пациент укладывается на противоположный бок, операционный стол устанавливают под изгибом так, чтобы реберная дуга и подвздошная кость были удалены друг от друга максимально.
Этапы операции:
- Введение газовой смеси.
- Установка инструментов по передней, средней и задней линии подмышек на уровне поясницы.
- Рассечение связки между почкой и селезенкой (слева) или печенью и ободочной кишкой (справа).
- Нахождение надпочечника, выделение его из капсулы, перевязка вены, артерии и удаление.
- Снижение внутрибрюшного давления.
- Осмотр ложа надпочечника, остановка кровотечения.
- Установка дренажа.
- Ушивание брюшины и кожи.
Реабилитационный период имеет особенности в зависимости от метода операции.
Больной остается в стационаре на сутки до контрольного осмотра. Ограничения по двигательному режиму требуются не более 2-3 часов, затем можно ходить. Если нет признаков осложнений, то пациент выписывается под наблюдение эндокринолога и по месту жительства.
После доступа через брюшную полость нужно обеспечить щадящее питание. На протяжении 12 часов нельзя есть, пить можно по 20-30 мл. К вечеру разрешается легкий ужин – протертый суп или овсяная каша, кефир, но не более стакана.
На 3 недели рекомендуется составлять рацион из таких блюд:
- отварные овощи, пюре из картофеля;
- каши, кроме перловой, ячневой, пшена, все остальные крупы варят в 1,5-2 раза дольше;
- подсушенный хлеб, сухари;
- некислые свежие молочные продукты в натуральном виде (без искусственных добавок, красителей);
- мясное и рыбное суфле, паровые тефтели, котлеты;
- сладкие фрукты для приготовления сока, компота, киселя;
- отвар шиповника, цикорий, слабо заваренный чай, настой мяты и ромашки.
На 1-2 месяца под полным запретом находится алкоголь, жирные, острые, соленые и жареные блюда.
Постельный режим продолжается около суток, пить не разрешается, но можно смачивать губы водой и соком лимона. На утро можно начинать пить и есть небольшими порциями.
В первый день назначается питьевая диета – кисель, рисовый или овсяный отвар, процеженный компот, слабый мясной бульон. Со вторых суток рацион постепенно расширяется за счет кисломолочных продуктов, сухарей, парового омлета.
С третьего дня переходят на меню, рекомендованное при лапароскопической адреналэктомии. Обычно пациенту необходимо стационарное наблюдение не менее 2 недель, затем он выписывается для продолжения лечения в поликлинических условиях.
Процент смертельных случаев после удаления надпочечника не превышает 0,3-0,5%. Тем не менее эта операция является довольно сложной, так как выброс гормонов в кровь может вызвать неконтролируемое нарушение показателей кровообращения, особенно при наличии феохромоцитомы. Если задета вена почек или нижняя полая, то срочно необходимо вскрытие брюшной полости для остановки кровотечения.
Если у больного был эндоскопический вид операции, то он в экстренном порядке меняется на открытый.
К вероятным осложнениям относятся:
- повреждение селезенки, кишечника, поджелудочной железы;
- кровотечение;
- воспаление брюшины (перитонит);
- инфицирование послеоперационной раны;
- остановка перистальтики (сокращений) кишечника;
- образование тромба внутри сосуда, передвижение его по кровеносному руслу с закупоркой более мелких сосудистых ветвей.

Надпочечниковая недостаточность при одностороннем поражении бывает редко, но длительный выброс избыточного количества кортизола снижает образование гипофизом кортикотропина, из-за чего второй надпочечник бывает не активен. Проявляется низким давлением крови, снижением уровня сахара, натрия, резкой слабостью. Это требует введения гормонов с последующим медленным снижением их дозы.
В целом прогноз после удаления аденомы благоприятный, особенно если не успели развиться сосудистые осложнения артериальной гипертензии и сахарного диабета. У большинства пациентов адреналэктомия позволяет достичь восстановления гормонального фона, улучшения самочувствия и повышения работоспособности.
А здесь подробнее о продуктах для надпочечников.
Высокая гормональная активность аденомы или размер более 4 см при отсутствии симптомов относятся к показаниям для операции. Она является единственным вариантом лечения для таких пациентов. Проводится эндоскопическим методом – лапароскопия или ретроперитонеоскопия. При сомнительном диагнозе назначается открытая адреналэктомия.
Для снижения риска осложнений нужно провести полное обследование до операции. Течение восстановительного периода зависит от вида хирургического вмешательства. При ранней диагностике аденомы ее удаление повышает качество жизни пациентов.
В некоторых ситуациях обязательно проводится удаление надпочечника, последствия при этом будут для организме женщин и мужчин. Они могут появиться сразу или же в отдаленной перспективе, даже если была операция по удалению аденомы.
При заболевании или после операции требуется тщательно выбирать продукты для надпочечников. Ведь влияние питания на выработку гормонов и, соответственно, на работу органов велико. Для больных при гиперплазии и аденоме после удаления полезна диета с исключением продуктов, вредных и для здорового человека.
Если обнаружена феохромоцитома, операция требуется в 90% случаев. Для начала проводится подготовка пациента для исключения гипертонического криза и прочих нарушений. После операции феохромоцитомы надпочечника нужна реабилитация, диета. Прогноз для жизни хороший. Можно ли алкоголь?
Может быть гиперплазия надпочечников как врожденная у детей, так и приобретенная у взрослых. Гиперплазия коры, ножки может быть нодулярная, узловая. Лечение подразумевает удаление или подавление продуцирования.
При подозрении на наличие определенных патологий проводят УЗИ надпочечников. Его делают немного по-разному ребенку, у женщин и мужчин. Подготовка минимальная. Норма в размерах может отличаться в зависимости от возраста и пола. Что делать, если есть образование?

Часто опухоли надпочечников выявляют случайно. В таком случае она называется «инсиденталомой» (от слова incidental – случайный). Согласно мировой статистике, инсиденталомы встречаются у каждого десятого человека на Земле. Существует много разновидностей инсиденталом в зависимости от их строения. Однако, уточнить какая это опухоль: собственно аденома, феохромацитома, липома, киста, гемангиома, тератома, нейрофиброма, саркома, рак надпочечника или другое возможно только при детальном полноценном обследовании. Производить такое обследование целесообразно в эндокринологическом Центре, где имеется соответствующее оборудование и опытные врачи.
Если при обследовании признаков злокачественности опухоли не обнаружено, тогда правомерно называть такую опухоль аденомой надпочечников. Гормонально аденомы могут быть активные (они встречаются реже) и неактивные (их 98%). Одни из них вырабатывают кортизол — их называют кортикостеромами, другие производят альдостерон-альдостеромы; а некоторые продуцируют мужские половые гормоны андрогены—это андростеромы.
Довольно большое распространение опухолей надпочечников в человеческой популяции. И зачастую, случайное их обнаружение, свидетельствует о том, что симптоматикой это заболевание проявляется редко. Как правило, размеры опухолей надпочечников не велики, а для того, чтобы влиять на окружающие ткани, сдавливая их, размер опухоли должен превышать 10 см, что встречается крайне редко. Кроме того, разнообразную симптоматику имеют только гормонально активные аденомы, а их всего 2 %. В то время, как гормонально неактивные клинически себя не проявляют и обнаруживаются на УЗИ или КТ — исследованиях неожиданно.
Разберем симптоматику гормонально-активных опухолей.
В зависимости от того, какой гормон вырабатывает опухоль, появляется соответствующая симптоматика.
Такой вариант аденомы чаще встречается у женщин 20-40 лет. Значительная выработка кортизола опухолью (гиперкортицизм) приводит к развитию у пациента «синдрома Иценко-Кушинга». Гиперкортицизм у большинства пациентов проявляется ожирением, которое имеет специфические черты: жир откладывается на лице, шее, груди. Характерно округлое лицо, кожа истончается, на тыле кисти наблюдается исчезновение подкожного жира. Мышцы ягодиц, плечи, ноги становятся слабыми, так как атрофируются мышцы. Человеку трудно двигаться, вставать. Возможно появление грыж, так как происходит и атрофия мышц брюшной стенки; отмечается «лягушачий живот». На коже живота, молочных желез, бедрах и плечах появляются характерные растяжения багрово-красного цвета, которые называются стрии. Формируется остеопороз из-за того, что кости теряют из своей структуры минеральные соли, наблюдаются переломы и снижение высоты тел позвонков. Бывают переломы шейки бедра. Стероидный сахарный диабет встречается у одного их 10 пациентов. Такой диабет обычно компенсируется диетой и противодиабетическими средствами в таблетках. У женщин появляется избыточный рост волос, нарушается менструальный цикл. Страдает психика пациентов -возникают депрессивные реакции.
Так как эта опухоль вырабатывает альдостерон, то развивается состояние, имеющее название «первичный гиперальдостеронизм», другое название — «синдром Конна».
Альдостерома — опухоль доброкачественная, размером не более 3 см. Наиболее типичным симптомом для этого заболевания является повышение артериального давления. Патогенетический механизм связан с тем, что избыток альдостерона, влияя на клетки дистальных канальцев почек, усиливает реабсорбцию ионов натрия, таким образом увеличивая его количество в организме больного. Избыточное количество натрия приводит к задержке жидкости, а следствием этого является увеличение объема циркулирующей крови и соответственно — артериального давления. Натриево-калиевый обмен тонко регулируется на уровне почечных канальцев: альдостерон, активируя реабсорбцию натрия в почках, в обмен на это усиливает выведение калия с мочой. Таким образом, другим важным симптомом этой гормонально-активной опухоли является гипокалиемия (снижение калия в крови). Это приводит к слабости, ухудшению работоспособности, к судорогам и болям в мышцах.
Если опухоль вырабатывает андростерон — мужской половой гормон, она называется андростерома . У мужчин эта опухоль обнаруживается поздно, так как симптомы её не заметны. У женщин наблюдаются симптомы вирилизации – грубеет голос, начинают расти волосы на лице и подбородке, нарастает мышечная масса; молочные железы, наоборот, уменьшаются, но увеличивается клитор. Цикл менструаций нарушается.
Если обнаружена опухоль надпочечника, то первый вопрос, на который следует получить ответ, — «это доброкачественная аденома или адренокортикальный рак?»
Второй вопрос: «имеется или нет гормональная активность?»
Здесь на помощь приходит компьютерный томограф. Важно использовать мультиспиральный томограф, который делает не менее 64 срезов. Исследование надпочечников выполняется с проведением внутривенного контрастирования. В результате исследования необходимо получить размеры опухоли, определить её плотность. Незлокачественная аденома имеет небольшую плотность, контуры четко прослеживаются, размер не велик, чаще около 3 см, иногда крупнее. На втором этапе после введения контрастного вещества производится исследование опухоли в венозную или артериальную фазу для определения скорости накопления и вымывания контраста, что в доброкачественной опухоли происходит быстро и полностью.
Иногда для уточнения диагностических вопросов может применяться магнитно-резонансная томография, но реже, чем КТ.
Если стоит задача выяснить, не поражен ли надпочечник метастазом опухоли, которая развилась из другого органа, делают биопсию надпочечника. Однако, метод травматичный, и прибегают к нему редко.
Важное диагностическое значение для гормонально активных опухолей имеют лабораторные исследования.
Уровень кортизола, а также адрено-кортикотропного гормона (АКТГ) в крови в течение дня колеблется, по нему нельзя однозначно определить как работают надпочечники. Но определение в суточной моче кортизола дает представление об их базовой функции.
Малая дексаметазоновая проба выявляет даже неотчетливые проявления гормональных нарушений при синдроме Иценко-Кушинга. Проба проводится в течение одних суток. Вначале определяется уровень кортизола в крови пациента. В 24 часа в этот же день проводится прием 1 мг дексаметазона. На следующее утро вновь определяется кортизол в крови. Нормальный показатель (положительная проба) -это снижение кортизола в 2 и более раз. Если этого не происходит (отрицательная проба), значит опухоль вырабатывает кортизол самостоятельно, и этот процесс не контролируется организмом.
Важное значение в дифференциальной диагностике между синдромом и болезнью Иценко-Кушинга имеет большая дексаметазоновая проба. Она проводится по такой же схеме, что и малая, однако доза дексаметазона не 1 мг, а 8 мг. При наличии продуцирующей кортизол опухоли надпочечников проба будет отрицательной, а при болезни Иценко-Кушинга (аденома гипофиза) положительной — кортизол снизится в 2 и более раза.
Пациентам с аденомой надпочечников необходимо также исследовать в крови хромогранин А, кальцитонин, паратгормон, ионы крови, адрено-кортикотропный гормон, альдостерон и ренин.
Негормональную и доброкачественную аденому небольшого размера надо наблюдать не реже 1 раза в год. Врач контролирует размер опухоли по данным КТ без контрастного усиления, кортизол и некоторые другие показатели крови. Если динамики нет, то лечение не нужно. Этот вариант аденомы встречается наиболее часто.
1. Размер опухоли более 4 см.
2. Установленная гормональная активность опухоли.
Удаление опухоли надпочечников в настоящее время возможно щадящими и малотравматичными методами. Такой подход возможен только в специализированном учреждении, где подобные операции проводятся на потоке. Современное представление о хирургии свидетельствует о том, что хирург мастерски овладевает технологией проведения определенного вида операции в том случае, когда проводит не менее 100 операций в год данного профиля. Именно опыт обеспечивает высокое качество работы хирурга.
Еще несколько лет назад открытый способ операции на надпочечниках был единственным методом оперативного лечения и является и сейчас привычным для многих хирургов. При этом проводится большой разрез 20-30 см, пересекаются мышцы брюшной стенки, грудной стенки и диафрагмы. Высокая травматичность, длительный период реабилитации, ряд осложнений характерны для такого доступа к надпочечнику.
Позже появился лапароскопический метод операции на надпочечниках, являющийся малотравматичным. Доступ осуществляется через брюшную стенку через 2-3 прокола. При этом методе травмируется брюшина, что может приводить к развитию спаек в ней. Кроме того, нагнетается углекислый газ, необходимый для создания пространства с целью формирования доступа к надпочечнику через брюшную полость. Вследствие этого объем грудной полости может уменьшаться за счет поднятия диафрагмы и снижать жизненную емкость легких, что тяжело переносится пациентами с сердечно-сосудистой и легочной патологией. Лапароскопический метод противопоказан тем, у кого были оперативные вмешательства в брюшной полости, и существует риск наличия спаек.
В нашем Центре применяется третий из существующих доступов — поясничный. Следует отметить, что почки с надпочечниками расположены за брюшиной, поэтому подход к ним со стороны спины — более удобен и менее травматичен. Такой доступ называется ретроперитонеоскопический — забрюшинный. При этой операции не задействована брюшина, практически отсутствует риск повреждения органов в брюшной полости, человек удобно лежит на животе, что исключает проблемы с позвоночным столбом после операции. Зачастую достаточно одного разреза около 2 см, оперируемая зона визуализируется на видеомониторе. Пациенты хорошо переносят такую операцию и могут быть выписаны на 2 день после операции.
Функциональное подразделение нашего Центра — Северо-Западный эндокринологический центр по количеству операций на надпочечниках уже несколько лет занимает первое место в России. В год выполняется более 200 вмешательств, как правило, поясничным доступом. Пребывание в стационаре не превышает 3-4 суток.
Большинство оперативных вмешательств на надпочечниках жителям России проводятся по федеральным квотам (бесплатно для пациента). Операции могут выполняться платно желающим и жителям других стран.
Для того, чтобы лечиться в Центре, необходимо получить консультацию нашего хирурга эндокринного отделения. При наличии направления из поликлиники по месту жительства консультация осуществляется бесплатно (по ОМС). Явиться на консультацию пациенту нужно со всеми имеющимися медицинскими обследованиями.
В случае необходимости углубленного обследования врач на консультации может предложить пациенту госпитализацию на 2-4 дня для уточнения диагноза и определения показаний к оперативному лечению. В таком случае обследование проводится в рамках ОМС (бесплатно для пациента).
Иногородние пациенты, имеющие вопросы, или для госпитализации могут отправить копию паспорта, полиса ОМС, СНИЛС, результаты обследования по адресу: Mail@endoinfo.ru или 6762525@gosmed.ru
Запись на консультацию к специалистам Северо-Западного эндокринологического центра производится по тел.: 8 (812) 676 2525, для регионов 8 800 250 30 32 или заполните форму ниже:
Поля отмеченные знаком * , обязательны для заполнения.
Аденома надпочечника это гиподенсное образование в виде опухоли доброкачественного характера, образуется на коре надпочечников. Итогом развития становится злокачественное объемное образование. Аденома встречается как у женщин, так и у мужчин, но вероятность возникновения аденомы у женского пола больше, чем у мужского пола.
Гиподенсивное образование является последствием многих болезней, новообразований имеющих как злокачественный, так и доброкачественный (аденома; очаговая узловая гиперплазия) характер.
Причину возникновения болезни ученые установить не могут. Некоторые факторы могут быть причиной заболевания:
- Нарушение гормонального фона;
- Передача болезни по наследству;
- Неправильное питание (лишний вес, ожирение);
- Большой период восстановления после физических травм;
- Возрастной фактор (30 лет и выше);
- Употребление табачных изделий;
- Средства контрацепции в виде таблеток (противозачаточные);
- Нарушение синтезирования в коре надпочечника.
В медицинской практике, за исключением редких случаев, аденома наблюдается на одном из надпочечников. Липома левого надпочечника возникает чаще правого.
Новообразования классифицируют на:
- Продуцирующие гормоны;
- Не продуцирующие гормоны.
Гормонопродуцирующие образования делятся на несколько видов:
- Кортикостерома (производит глюкокортикоиды);
- Кортикоэстрома (формирует эстрогены);
- Альдостерома (формирует минералкортикоиды);
- Андростерона (формирует андрогены);
- Комбинированная (выработка нескольких гормонов).
Аденома может быть:
- Адренокортикальная, узловая структура (узелок) в капсуле с жидкостью (светлая);
- Онкоцитарная, состоящая из клеток, имеющая структуру в виде зерна;
- Пигментная, капсула с жидкостью (красная, темно-красная).
Шанс развития адренокортикальной аденомы у всех полов одинаковый, но чаще встречается только у пациентов старше 30 лет. В основном её обнаруживают при полном обследовании организма пациента.
В зависимости от размера опухоли:
- Пикоаденома (каждая сторона не больше 3 мм);
- Микроаденома (не больше 10 мм);
- Макроаденома (от 10 до 40 мм);
- Гигантские аденомы (40 мм и больше).
Злокачественной считается новообразование, превышающее 30 мм.
В зависимости от цвета клетки делится на:
- Темноклеточная;
- Светлоклеточная;
- Также смешанная.
Гиперплазия надпочечников может быть врожденной из-за различных нарушений организма женщины, при протекании беременности. Причины приобретения гиперплазии тесно связаны с нервной системой, и эмоциональным состоянием человека.
Гиперплазия левого надпочечника может быть вызвана гормонально-активной доброкачественной опухолью. Гиперплазия левого надпочечника связана с взаимодействием клеток (наличие дефектных ген, хромосом). Заболевание может зависеть от активности гормонов, может и не зависть.
Новообразование удаляется при величине в 30 мм. Операцию проводят лапароскопическим методом, меньшие из них анализируются на распространение очага гиперплазии.
Постоянно повышенное артериальное давление, не падающее при помощи лекарств, первый сигнал о наличии аденомы у пациента. В раннем возрасте, у девочек и мальчиков, аденому, можно распознать во многих внешних изменениях: изменение фигуры, изменение голоса, оволосение.
Гормонально-активные образования имеют множества симптомов, зависящие от активного гормона. В любом случае все симптомы надпочечной аденомы связаны с нарушением гормонального баланса. Симптоматика при кортикостероме:
- Непрерывное ожирение;
- Нарушение дыхания;
- Растяжение связок (небольшие гематомы, отечность);
- Активное потоотделение;
- Возникновение остеопороза (кости становятся ломкими);
- Развитие грыжи, боли при ходьбе;
- Резкие перепады настроения;
- Бесплодие;
- Нарушается процесс менструации.
Если опухоль продуцирует мужской гормон (андростерон), имеются следующие симптомы у женщин:
- Наблюдается оволосение;
- Развивается мускулатура;
- Изменяется голос, становится грубым;
- Нарушается процесс менструации;
- Уменьшение молочных желез.
У мужчин андростерона никак не проявляется, чаще всего она обнаруживается случайным образом, при прохождении полного обследования. Аденому другого вида, может развить в мужчинах женские гормоны, начинается общая феминизация.
Чем грозит пренебрежение симптомов аденомы?
Доброкачественное образование, со временем, может перерасти в злокачественную опухоль (рак надпочечника). Даже хирургическое вмешательство (удаление надпочечника) не гарантирует благоприятных последствий (только в 40 %)
Внимание! Даже после прохождение полного курса лечения, невозможно избавиться от всех изменений организма, вследствие гормонального дисбаланса.
Альдостером характеризуется поступлением альдостерона в кровь, в основном у женского пола. Имеют следующие признаки:
- Увеличение объема крови;
- Повышается кровяное давление;
- Различные мышечные спазмы
- Нарушение работы сердца;
- Мышечная гипотония (понижение тонуса);
- Задержка жидкости и натрия в организме.
* Только при условии получения данных о заболевании пациента, представитель клиники сможет рассчитать точную цену на лечение.
Диагностика может быть как лабораторной, так и инструментальной. При лабораторном обследовании определяется вид аденомы: гормонопродуцирующая или нет. Исследование крови на уровень таких гормонов как: альдостерон и кортизол.
Инструментальная, направлена на дальнейшее изучение новообразования, местоположения, размеров, оценивается распространенность.
Неактивные новообразования чаще всего выявляются при полном обследовании пациента. При подозрениях на гормонопродуцирующую аденому, могут быть использованы следующие диагностические методы:
- УЗИ органов брюшной полости;
- КТ (компьютерная томография);
- МРТ;
- Анализ крови на глюкозу;
- Анализ крови для исследования гормонального дисбаланса;
- Биопсия опухоли.
Биопсия используется для определения типа новообразования, доброкачественная или злокачественная. Особенно при рассмотрении опухоли больше 3 сантиметров.
Внимание! Аденому левого надпочечника обнаружить легче. Но при этом нужно знать, что микроаденома гипофиза также имеет схожие симптомы с аденомой надпочечника. Микроаденома гипофиза – это доброкачественное новообразование, размеры которого не превышают 1 см, формируется из железистой ткани.
Общая диагностика определяет параметры опухоли:
- Размер;
- Форму;
- Плотность;
- Местонахождение;
- Тип образования;
- Исследование гормонального фона.
При появлении первых симптомов, необходимо провести диагностику, по статистике у 13% пациентов аденома развивается до рака надпочечников.
Курс гормонотерапии необходим для балансировки гормонального фона организма. Если новообразование доброкачественное и гормонально-неактивное, терапии вполне достаточно. Но в случае гормонопродуцирующей аденомы, требуется хирургическое вмешательство, для удаления надпочечника.
Операция на надпочечниках может проводится двумя способами:
- Классическим методом;
- Метод лапароскопии.
Классическое удаление аденомы подразумевает полостную операцию, путем разреза над поясницей. Он используется при обнаружение больших новообразований как злокачественного, так и доброкачественного характера, а также при двустороннем расположении. Хирург проводит осмотр на поражение полости патологическим образованием. Из-за большой величины разрезов, данный метод считается более травматичным, удаление производится вместе с надпочечником
Метод лапароскопии применяется при небольших размерах доброкачественной опухоли. Нет необходимости в больших разрезах, в данной операции делается 3 небольших разреза на тканях. Операция контролируется при помощи оптических систем, вводимых через надрезы. Восстановление организма после такого типа операции происходит намного быстрее. Данный метод так же используется при расположении новообразования в латеральной ножке надпочечника, при этом не возникает проблем с сохранением органа, при центральном расположении сохраняется до 40% здоровой ткани.
Внимание! Удаление аденомы правого надпочечника намного тяжелее, чем левого, это обусловлено более легким доступом к левой железе, но заболевание правого происходит реже левого.
Возможна так же химиотерапия, используется при обнаружении злокачественной опухоли, для замедления развития новообразования. Радиотерапия используется при 3 и 4 стадиях развития злокачественной опухоли.
Существует множество народных методик лечения аденомы надпочечника, но аденома это серьезная патология лечение, которой нельзя откладывать. Так же возможно лечение с помощью фракции АСД (антисептик-стимулятор Дорогова), применяется ветеринарами. Препарат способствуют нормализации обменных процессов, основной задачей фракции является замедление роста новообразования. Требуется консультация у лечащего врача.

Профилактика необходима во избежание повторного развития опухоли (если была удалено только патологическое образование). Пациентам нужно наблюдаться у врача эндокринолога, контроль гормонального баланса, УЗИ брюшной полости.
Обследования необходимо проходить два раза в год. Так же в профилактических целях необходимо:
- Бросить курить;
- Отказаться он жирной пищи, а так же употребление кофеина;
- Употреблять побольше свежих фруктов и овощей;
- Необходимо избавиться от лишнего веса.
После удаления надпочечника особое внимание необходимо уделить гормональному балансу прооперированного. После удаления надпочечника может возникнуть ощущение дискомфорта, которое перебивается лекарствами, время реабилитации может длится от нескольких недель и выше, в зависимости от типа аденомы.
В тяжелых случаях могут возникнуть некоторые осложнения:
- Одышка;
- Повреждение соседствующих тканей;
- Инсульт;
- Инфекции;
- Негативное восприятие лекарств;
- Может возникнуть послеоперационная грыжа;
- Нарушение гормонального фона.
При удалении доброкачественной опухоли на ранней стадии, ожидается полное восстановление организма в течение скорого времени. Осложнений в дальнейшей жизни не происходит, если второй надпочечник здоров. После прохождения курса реабилитации, гормональный фон полностью восстанавливается. Второй надпочечник всецело выполняет функцию обоих, без лекарственной терапии.
Анонимно. 32 года. 5 лет назад поставили диагноз – аденома левого надпочечника. Опухоль была доброкачественной. Провели лапароскопическую операцию. После удаления на мой образ жизни никак не повлияла. Активно занимаюсь спортом, родила детей.
Анонимно. 38 лет. Удалили опухоль в левом надпочечнике пару лет назад. Вначале была в ужасе от послеоперационного шрама, в скором времени привыкла. 2-3 недели ушло на реабилитацию организма. После операции стала лучше чувствовать себя, восстановилось мое эмоциональное состояние, вернулись менструации. На самочувствие не жалуюсь
Анонимно, Москва. 45 лет. После осмотра организма, у меня обнаружили аденому надпочечника. Побывал во многих клиниках, мнение врачей расходилось, многие советовали делать операцию с удалением органа. Объемное образование удалили лапароскопическим методом, в течение нескольких дней уже был дома. Чувствую себя отлично, на образ жизни операция никак не повлияла.
Аденома левого надпочечника является довольно часто встречающимся заболеванием, которое в 70% случаев встречается у женщин. Проявляется недуг в образовании доброкачественной железистой опухоли.
Каковы причины ее возникновения? В чем заключаются предпосылки? Какие симптомы могут указывать на ее наличие, а также что необходимо для лечения? Что ж, об этом и многом другом сейчас речь и пойдет.
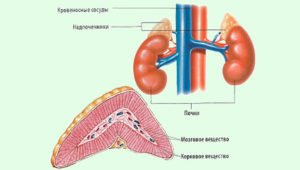
Надпочечники – это парные эндокринные железы, которые играют важнейшую роль в регуляции обмена веществ, а также в адаптации организма к негативным условиям (к стрессовым, если быть точнее).
Анатомически они находятся на верхнем полюсе почек, а состоят из двух слоев – коркового и мозгового. В каждом из них синтезируются гормоны. В мозговом вырабатывается адреналин. В корковом – андрогены, глюкокортикоиды и минералокортикоиды.
Гормоны отвечают за регуляцию диастолического и систолического давления, за водно-солевой баланс и обмен веществ. Андрогены принимают участие в развитии вторичных половых органов. Адреналин, как известно, является гормоном стресса.
Что же представляет собой аденома левого надпочечника? Это произошедшее из железистой ткани доброкачественное новообразование однородной структуры, способное продуцировать гормоны. К сожалению, из-за этого своего свойства она способна вызывать в организме тяжелые нарушения.
Продуцирующая гормон аденома левого надпочечника делится на такие виды:
- Кортикостерома. Она синтезирует глюкокортикоиды.
- Кортикоэстрома. Такая опухоль производит эстрогены.
- Андростерома. Синтезирует андрогены.
- Альдостерома. Она формирует минералкортикоиды.
- Комбинированная. Аденома данного типа продуцирует сразу несколько гормонов.
По структуре опухоль может быть таких видов:
- Узловая, адренокортикальная. Имеет светлый цвет, находится в капсуле с жидкостью. Встречается часто, имеет очень высокий риск переродиться в злокачественное новообразование.
- Пигментная. Также представляет собой капсулу с жидкостью, но темно-красного оттенка. Диагностируется примерно у 10% пациентов. В группе риска – пациенты с болезнью Иценко-Кушинга.
- Онкоцитарная. Она состоит из клеток, имеет «зерновую» структуру. Очень редкая патология. Если такая опухоль сформировалась, то велика вероятность, что она быстро разрастется и охватит весь орган.
Также аденомы левого надпочечника классифицируют по размеру. Таких видов четыре:
- Пикоаденома. 3 мм.
- Микроаденома. Максимум 10 мм.
- Макроаденома. Более 10, но менее 40 мм.
- Гигантская опухоль. Размер превышает 40 мм.
Важно оговориться, что любая аденома более 30 мм считается злокачественной. Еще опухоли подразделяются на темноклеточные, светлоклеточные и смешанные.
Почему именно формируется аденома – до сих пор точно неизвестно. Причины образования опухолей до конца не исследованы. Считается, что в группу риска входят курящие люди. Но это лишь предположение. Что удалось доказать – так что это факт развития опухолей в результате повышенной нагрузки, оказываемой на железистую ткань. К предпосылкам можно отнести такие факторы:
- Инфаркты и инсульты.
- Наследственная предрасположенность.
- Патологии соматического, эндокринного характера.
- Гипертония.
- Двусторонняя гиперплазия коры надпочечников.
- Опухоли и кисты, образованные в других органах.
- Операции или травмы, затронувшие надпочечники либо близлежащие органы.
Есть еще некоторые состояния, которые надо отметить вниманием. Они прямой причиной развития аденомы не являются, но вполне способны оказать определяющее влияние на запуск патологического процесса. Определить их можно в такой перечень:
- Регулярные стрессы и переживания, психоэмоциональное напряжение.
- Ожирение.
- Сахарный диабет второго типа.
- Дислипидемия.
- Хронически повышенное давление.
- Ослабленный иммунитет.
- Гиперпродуцирование гормонов.
- Употребление оральных контрацептивов не в соответствии с инструкцией.
Образование аденомы левого надпочечника протекает поначалу без каких-либо проявлений. Опухоль обнаружить очень сложно, особенно на ранней стадии. Плюс ко всему, если и появляются какие-то симптомы, то большая их часть схожа с проявлениями других недугов. А наиболее часто встречающимся признаком является хронически повышенное артериальное давление, которое не удается сбить никакими лекарствами.
Если опухоль формируется в раннем возрасте, то ее можно распознать по внешним изменениям. У ребенка преображается фигура и голос, появляется оволосение. Как бы там ни было, активные изменения зависят от того, какой гормон продуцирует опухоль.
При кортикостероме, например, которая является часто встречающимся новообразованием, часты следующие симптомы:
- Нарушенное дыхание.
- Беспричинное ожирение.
- Отечность, гематомы, растяжение связок.
- Активное потоотделение.
- Боли при ходьбе.
- Повышение ломкости костей.
- Развитие остеопороза и грыжи.
- Депрессивность, резкие перепады настроения.
- Бесплодие.
- Нарушенный процесс менструации у женщин.
Если, например, аденома левого надпочечника (МКБ-10 D35.0) продуцирует мужские гормоны, то у женщин это проявляется такими симптомами:
- Развитие мускулатуры.
- Оволосение по мужскому типу.
- Изменение голоса (он становится грубым).
- Уменьшение молочных желез.
- Нарушение менструального цикла.
У мужчин андростерона себя никак не проявляет. А вот опухоль другого вида может спровоцировать начало общей феминизации.
Специфические признаки имеются у альдостеромы. Она провоцирует увеличение объема крови, появление мышечных спазм, повышение кровяного давления, нарушение работы сердца, а также задержку натрия и жидкости в организме.
Как правило, аденома левого надпочечника у женщин и у мужчин обнаруживается в ходе планового медицинского обследования. После ее обнаружения обязательно назначают лабораторную диагностику. Ее цель – определить, является аденома гормонопродуцирующей или нет.
Также обязательно нужно сдать кровь, чтобы специалисты проанализировали уровень содержания в ней кортизола и альдостерона.
Инструментальная диагностика аденомы правого и левого надпочечников назначается для того, чтобы выявить точное местоположение новообразования, его размер, а также распространенность.
Если эндокринолог считает целесообразным, то он может назначить прохождение таких мероприятий:
- Компьютерная томография.
- МРТ.
- УЗИ органов брюшной полости.
- Анализ для изучения гормонального дисбаланса.
- Биопсия опухоли.
- Анализ крови на глюкозу.
Некоторые моменты надо пояснить. Поскольку надпочечник находится глубоко в забрюшинном пространстве, УЗИ не всегда может дать необходимое количество информации. А потому МРТ и КТ предпочтительнее. Компьютерную томографию часто дополняют контрастированием. Но лучших результатов удается добиться, выполняя исследование на мультиспиральном томографе. Данный аппарат позволяет получить больше срезов опухоли.
Биопсию провести довольно-таки сложно. Опять же, по причине локализации. И травмоопасность данной процедуры не сильно оправдывается. Диагностическая ценность, в свою очередь, тоже мала. Однако без биопсии не обойтись, если врач предполагает, что орган поражен метастазом рака.
Очень важно в процессе обследования дифференцировать аденому медиальной ножки левого надпочечника от другого новообразования. А именно от микроаденомы гипофиза. Симптоматика схожа, да и происхождение тоже – так называется новообразование, размером не более 1 см, которое образовано из железистой ткани.
Нельзя не рассказать и о последствиях аденомы левого надпочечника. Если человек запустит опухоль, то вскоре столкнется с осложнениями. Ведь вырабатываемые надпочечником гормоны нормализуют работу важнейших систем организма. Любые нарушения приводят к печальным последствиям. Среди них:
- Ожирение. К нему приводит нарушение синтезирования кортизола. Данное последствие обычно поражает женщин в возрасте от 20 до 40 лет. И ожирение наблюдается у 90% пациенток. Как правило, оно носит локализованный характер – откладывается на лице, животе, груди. На «ожиревших» местах можно заметить истончившийся кожный покров и даже частичную атрофию мышечного аппарата. Результатом может стать кровоизлияние в подкожный слой и багровые стрии.
- Остеопороз. К нему приводит нехватка кортизола. Если организму будет недостаточно этого гормона, то структура костной ткани ослабнет (причина – постоянная потеря минеральных элементов). Это чревато уменьшением высоты позвоночного столба и переломами компрессионного типа.
- Проблемы с нервной системой. Может возникнуть все что угодно – начиная заторможенностью, заканчивая психотическими реакциями и депрессией. К этому также приводит нехватка кортизола и альдостерона. Именно из-за этого импульсы по нервным волокнам передаются неправильно.
- Сахарный диабет. Он возникает из-за нарушения выработки гормона, который отвечает за синтез инсулина.
- Мышечная слабость и судороги. К этому последствию приводит снижение количества калия в кровотоке.
И, конечно же, всегда есть риск перерождения аденомы в злокачественное новообразование. Потому что любая опухоль может привести к раку. И уже в этом случае прогноз будет непредсказуемым.
Теперь следует поговорить и о лечении аденомы левого надпочечника. Если опухоль небольшая, то врач может назначить лапароскопию. Очень важно, чтобы еще не было метастазов.
Лапароскопия проводится следующим образом: на тканях средней и верхней части брюшины делают несколько небольших надрезов, длина которых не превышает 5-12 мм. Через них хирург вводит специальный оптический прибор – именно с его помощью он будет следить за процессом удаления.
После окончания операции пациент будет находиться в больнице еще 3-5 суток. Реабилитация не займет много времени – больные быстро восстанавливаются, так как метод проведения вмешательства эндоскопический.
Если у человека диагностирована, допустим, аденома на левом надпочечнике с наличием гидронефротического мешка, то лапароскопия ему не поможет. В тяжелых случаях показано классическое удаление опухоли.
Выполнив резекцию, можно эффективно избавиться от патологии. Но понадобится делать полосной разрез брюшной стенки. Это травматичная операция, так как площадь затрагивается не маленькая. И реабилитация, разумеется, занимает намного больше времени.
Надо оговориться, что даже объемное образование (аденому) левого надпочечника удалить легче, чем опухоль меньшего размера на правой стороне. Все из-за анатомических особенностей. Доступ к левому надпочечнику менее затруднен, чем к правому. Соответственно, он поддается лечению проще.
Продолжая рассказывать о лечении аденомы левого надпочечника, нужно отметить, что бывают такие случаи, когда при проведении биопсии выявляют злокачественный характер опухоли. В таком случае пациенту назначают радиоволновое и химическое воздействие на аденому. Прием специфических препаратов поможет воспрепятствовать стремительному росту атипичных клеток.
При злокачественной аденоме левого надпочечника лекарствами, показанными к применению, являются адреностатики.
В случае если удаление опухоли не представляется возможным, прибегают к медикаментозной терапии. Известным препаратом считается «Метирапон» — средство, подавляющее терминальный этап синтеза кортизола. Также часто назначают «Кетоконазол» — синтетический препарат, оказывающее фунгистатическое и фунгицидное действия.
Специалисты скептически относятся к средствам нетрадиционной медицины. Но некоторые считают, что на начальной стадии развития опухоли к ним можно прибегнуть. Что ж, в качестве дополнительной терапии это может быть уместно. Купировать неприятные симптомы можно, сделав целебные средства по следующим рецептам:
- Залить стаканом кипятка герань (30 г). Дать настояться 15-20 минут. Потом выпить как чай.
- Взять сушеные цветки подснежника (80 г) и залить спиртом (500 мл). Отправить на 40 дней в теплое место. Потом процедить и пить по 20 капель два раза в день до приема пищи. Рекомендуется разводить в небольшом количестве воды.
- Листья тутового дерева (50 г) залить кипятком (600 мл). На 20 минут отправить на слабый огонь. По истечении времени выключить, дать 15 минут настояться. Потом процедить. Выпить в течение дня вместо чая.
- Медуницу (30 г) залить горячей водой (1 л). В течение 30 минут настаивать. Потом принимать по 200 мл 4 раза в день.
Перед применением того или иного народного средства обязательно нужно проконсультироваться у своего лечащего врача.
Если опухоль стала злокачественной, и поразила орган, то его, вероятней всего, придется удалить целиком. Согласно оставленным об операции аденомы левого надпочечника отзывам, возникающие последствия зависят от индивидуальных особенностей организма, а также от метода осуществления вмешательства.
Конечно, какое-то время пациент испытывает дискомфорт. Его удается «заглушить» приемом лекарств, прописанных доктором. На реабилитацию уходит как минимум несколько недель. Человеку придется часто посещать врача, а также встать на учет, чтобы после восстановления регулярно проходить обследования. Они необходимы для убеждения в том, что никаких новых опухолей не появилось, и пациент здоров.
После операции возможны осложнения. Среди них:
- Сильная одышка.
- Присоединение инфекции.
- Повреждение соседствующих тканей.
- Инсульт.
- Отторжение организмом лекарств.
- Послеоперационная грыжа.
- Проблемы с гормональным фоном.
Однако все это случается крайне редко, так как в наше время медицина достаточно развита, а потому применяемые методы хирургии современны и практически безопасны.
Но гормональному балансу прооперированного нужно уделить особое внимание. Пациенту придется пройти курс реабилитации, направленный на восстановление его фона. При соблюдении здорового образа жизни и показанной врачом диеты проблем не возникнет – второй надпочечник будет всецело выполнять функцию обоих, и для этого даже не потребуется принимать специфических лекарств.