Аденома надпочечника поддается только хирургическому удалению. В некоторых случаях вмешательство можно отложить, за образованием просто наблюдают. Хирургическое удаление возможно провести тремя способами, каждый из которых имеет свои преимущества и недостатки. О том, когда требуется операция для аденомы надпочечника, как именно она удаляется, а также о восстановлении и жизни после, читайте далее в нашей статье.
Медикаментозного метода лечения при аденоме надпочечника не существует. Тем не менее не все опухоли нуждаются в срочном удалении. Для гормонально-активных образований показанием является избыточное образование кортизола, альдостерона и половых гормонов. Операция проводится при:
- выраженных обменных нарушениях (ожирение, сахарный диабет);
- тяжелом течении гипертонии, которая не снимается комбинацией 2-3 гипотензивных препаратов;
- нарушении половой функции – импотенции, снижении полового влечения у мужчин или симптомах вирилизации (рост волос на теле и лице у женщин, сбой менструального цикла, бесплодие).
Чаще всего удаляют альдостеромы и кортикостеромы. Если аденома не вырабатывает гормоны, то ее обнаружение чаще всего является случайной находкой.
Некрупные опухоли не нуждаются в оперативном лечении, но при достижении 4 и более см или быстром росте аденома становится подозрительной в отношении злокачественного перерождения и требует удаления.
А здесь подробнее об УЗИ надпочечников.
Для того чтобы правильно выбрать метод операции и снизить риск осложнений, пациентам важно пройти комплексное обследование. Оно включает:
- анализы крови: общий, биохимический с определением сахара, холестерина, печеночных и почечных проб, коагулограмма, кортизол, ренин, альдостерон, катехоламины, кислотность, электролиты;
- анализ мочи: общий, кортизол, катехоламины и их метаболиты (конечные продукты обмена);
- ЭКГ;
- визуализацию надпочечников – УЗИ, КТ (МРТ);
- УЗИ брюшной полости;
- рентгенографию, томографию области гипофиза;
- экскреторную урографию (введение контраста для исследования почек);
- ангиографию брюшной аорты;
- сцинтиграфию (радиоизотопное сканирование) надпочечника и костей, скелета при риске метастазов;
- тонкоигольную аспирационную биопсию надпочечника.
Последние два метода назначают при признаках злокачественного роста опухоли, что при аденомах бывает редко.
Смотрите на видео о процедуре биопсии надпочечника:
Операция на надпочечниках является существенным стрессом для организма, так как она влияет на все показатели обмена, кровообращения, электролитного состава крови, водно-солевого баланса. Поэтому при обнаружении отклонений от нормы уровня холестерина, сахара, артериального давления, ритма сердца они должны быть максимально приведены к норме. Гормональный дисбаланс также стараются по возможности компенсировать или провести симптоматическую терапию.
Аденома надпочечника – это доброкачественная опухоль, которая чаще всего расположена с одной стороны. Поэтому наиболее распространенными методами ее удаления является лапароскопия (разрезы на животе) или через поясничный (ретроперитонеальный) доступ. При наличии противопоказаний к ним применяют открытый способ.
Для нее необходим специальный инструментарий, который позволяет хирургу видеть ход операции. С помощью роботизированной системы DaVinci (Да Винчи) хирург управляет ходом адреналэктомии на расстоянии, он даже может непосредственно не присутствовать в операционной. Последний вариант является пока экономически самым затратным.
Лапароскопия предусматривает введение газовой смеси в живот для увеличения операционного поля, это рефлекторно может ухудшить легочную вентиляцию и работу сердца.
К достоинствам метода относятся:
- небольшие разрезы на коже;
- отсутствие длительного восстановительного периода;
- больной может встать с постели и ходить через несколько часов;
- риск грыжевого выпячивания передней брюшной стенки отсутствует;
- послеоперационный болевой синдром умеренный, достаточно применения обычных обезболивающих препаратов для его снятия;
- низкая вероятность кровопотери;
- есть возможность осмотра брюшной полости с увеличением и поворотом инструмента в разные стороны;
- из-за отсутствия контакта с перчатками и перевязочным материалом реже появляются спайки кишечника.

Его выбирают для крупных образований, которые могут оказаться злокачественными, или при подтвержденном диагнозе рака. Традиционный доступ с рассечением передней брюшной стенки также выполняется, если у больного имеется выраженное ожирение, а поясничный метод по каким либо причинам не может быть использован.
Основной недостаток – тяжелый восстановительный период с сильным болевым синдромом, необходимостью пребывания в стационаре 2-3 недели после операции, так как имеется риск нагноения, кровотечения, нарушения работы кишечника.

Эндоскоп вводится через поясничную область в забрюшинное (ретроперитонеальное) пространство. Обладает преимуществами перед передним доступом из-за близости расположения почек с надпочечниками к спине. Отсутствует необходимость прохождения через органы брюшной полости и их смещения, этот способ не противопоказан при спаечной болезни.
После операции пациент может передвигаться по палате уже к вечеру, нет существенных диетических ограничений. Отличительной особенностью является отсутствие видимости органов брюшной полости и пути продвижения инструмента, труднее менять направление из-за ограниченного пространства, что требует высокой профессиональной квалификации хирурга, поэтому выполняется не во всех клиниках.
Самый распространенный метод адреналэктомии – лапароскопический боковой доступ. Пациент укладывается на противоположный бок, операционный стол устанавливают под изгибом так, чтобы реберная дуга и подвздошная кость были удалены друг от друга максимально.
Этапы операции:
- Введение газовой смеси.
- Установка инструментов по передней, средней и задней линии подмышек на уровне поясницы.
- Рассечение связки между почкой и селезенкой (слева) или печенью и ободочной кишкой (справа).
- Нахождение надпочечника, выделение его из капсулы, перевязка вены, артерии и удаление.
- Снижение внутрибрюшного давления.
- Осмотр ложа надпочечника, остановка кровотечения.
- Установка дренажа.
- Ушивание брюшины и кожи.
Реабилитационный период имеет особенности в зависимости от метода операции.
Больной остается в стационаре на сутки до контрольного осмотра. Ограничения по двигательному режиму требуются не более 2-3 часов, затем можно ходить. Если нет признаков осложнений, то пациент выписывается под наблюдение эндокринолога и по месту жительства.
После доступа через брюшную полость нужно обеспечить щадящее питание. На протяжении 12 часов нельзя есть, пить можно по 20-30 мл. К вечеру разрешается легкий ужин – протертый суп или овсяная каша, кефир, но не более стакана.
На 3 недели рекомендуется составлять рацион из таких блюд:
- отварные овощи, пюре из картофеля;
- каши, кроме перловой, ячневой, пшена, все остальные крупы варят в 1,5-2 раза дольше;
- подсушенный хлеб, сухари;
- некислые свежие молочные продукты в натуральном виде (без искусственных добавок, красителей);
- мясное и рыбное суфле, паровые тефтели, котлеты;
- сладкие фрукты для приготовления сока, компота, киселя;
- отвар шиповника, цикорий, слабо заваренный чай, настой мяты и ромашки.
На 1-2 месяца под полным запретом находится алкоголь, жирные, острые, соленые и жареные блюда.
Постельный режим продолжается около суток, пить не разрешается, но можно смачивать губы водой и соком лимона. На утро можно начинать пить и есть небольшими порциями.
В первый день назначается питьевая диета – кисель, рисовый или овсяный отвар, процеженный компот, слабый мясной бульон. Со вторых суток рацион постепенно расширяется за счет кисломолочных продуктов, сухарей, парового омлета.
С третьего дня переходят на меню, рекомендованное при лапароскопической адреналэктомии. Обычно пациенту необходимо стационарное наблюдение не менее 2 недель, затем он выписывается для продолжения лечения в поликлинических условиях.
Процент смертельных случаев после удаления надпочечника не превышает 0,3-0,5%. Тем не менее эта операция является довольно сложной, так как выброс гормонов в кровь может вызвать неконтролируемое нарушение показателей кровообращения, особенно при наличии феохромоцитомы. Если задета вена почек или нижняя полая, то срочно необходимо вскрытие брюшной полости для остановки кровотечения.
Если у больного был эндоскопический вид операции, то он в экстренном порядке меняется на открытый.
К вероятным осложнениям относятся:
- повреждение селезенки, кишечника, поджелудочной железы;
- кровотечение;
- воспаление брюшины (перитонит);
- инфицирование послеоперационной раны;
- остановка перистальтики (сокращений) кишечника;
- образование тромба внутри сосуда, передвижение его по кровеносному руслу с закупоркой более мелких сосудистых ветвей.

Надпочечниковая недостаточность при одностороннем поражении бывает редко, но длительный выброс избыточного количества кортизола снижает образование гипофизом кортикотропина, из-за чего второй надпочечник бывает не активен. Проявляется низким давлением крови, снижением уровня сахара, натрия, резкой слабостью. Это требует введения гормонов с последующим медленным снижением их дозы.
В целом прогноз после удаления аденомы благоприятный, особенно если не успели развиться сосудистые осложнения артериальной гипертензии и сахарного диабета. У большинства пациентов адреналэктомия позволяет достичь восстановления гормонального фона, улучшения самочувствия и повышения работоспособности.
А здесь подробнее о продуктах для надпочечников.
Высокая гормональная активность аденомы или размер более 4 см при отсутствии симптомов относятся к показаниям для операции. Она является единственным вариантом лечения для таких пациентов. Проводится эндоскопическим методом – лапароскопия или ретроперитонеоскопия. При сомнительном диагнозе назначается открытая адреналэктомия.
Для снижения риска осложнений нужно провести полное обследование до операции. Течение восстановительного периода зависит от вида хирургического вмешательства. При ранней диагностике аденомы ее удаление повышает качество жизни пациентов.
В некоторых ситуациях обязательно проводится удаление надпочечника, последствия при этом будут для организме женщин и мужчин. Они могут появиться сразу или же в отдаленной перспективе, даже если была операция по удалению аденомы.
При заболевании или после операции требуется тщательно выбирать продукты для надпочечников. Ведь влияние питания на выработку гормонов и, соответственно, на работу органов велико. Для больных при гиперплазии и аденоме после удаления полезна диета с исключением продуктов, вредных и для здорового человека.
Если обнаружена феохромоцитома, операция требуется в 90% случаев. Для начала проводится подготовка пациента для исключения гипертонического криза и прочих нарушений. После операции феохромоцитомы надпочечника нужна реабилитация, диета. Прогноз для жизни хороший. Можно ли алкоголь?
Может быть гиперплазия надпочечников как врожденная у детей, так и приобретенная у взрослых. Гиперплазия коры, ножки может быть нодулярная, узловая. Лечение подразумевает удаление или подавление продуцирования.
При подозрении на наличие определенных патологий проводят УЗИ надпочечников. Его делают немного по-разному ребенку, у женщин и мужчин. Подготовка минимальная. Норма в размерах может отличаться в зависимости от возраста и пола. Что делать, если есть образование?
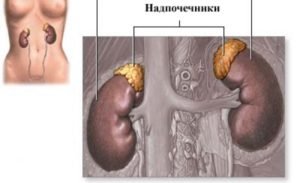
Аденома надпочечника это гиподенсное образование в виде опухоли доброкачественного характера, образуется на коре надпочечников. Итогом развития становится злокачественное объемное образование. Аденома встречается как у женщин, так и у мужчин, но вероятность возникновения аденомы у женского пола больше, чем у мужского пола.
Гиподенсивное образование является последствием многих болезней, новообразований имеющих как злокачественный, так и доброкачественный (аденома; очаговая узловая гиперплазия) характер.
Причину возникновения болезни ученые установить не могут. Некоторые факторы могут быть причиной заболевания:
- Нарушение гормонального фона;
- Передача болезни по наследству;
- Неправильное питание (лишний вес, ожирение);
- Большой период восстановления после физических травм;
- Возрастной фактор (30 лет и выше);
- Употребление табачных изделий;
- Средства контрацепции в виде таблеток (противозачаточные);
- Нарушение синтезирования в коре надпочечника.
В медицинской практике, за исключением редких случаев, аденома наблюдается на одном из надпочечников. Липома левого надпочечника возникает чаще правого.
Новообразования классифицируют на:
- Продуцирующие гормоны;
- Не продуцирующие гормоны.
Гормонопродуцирующие образования делятся на несколько видов:
- Кортикостерома (производит глюкокортикоиды);
- Кортикоэстрома (формирует эстрогены);
- Альдостерома (формирует минералкортикоиды);
- Андростерона (формирует андрогены);
- Комбинированная (выработка нескольких гормонов).
Аденома может быть:
- Адренокортикальная, узловая структура (узелок) в капсуле с жидкостью (светлая);
- Онкоцитарная, состоящая из клеток, имеющая структуру в виде зерна;
- Пигментная, капсула с жидкостью (красная, темно-красная).
Шанс развития адренокортикальной аденомы у всех полов одинаковый, но чаще встречается только у пациентов старше 30 лет. В основном её обнаруживают при полном обследовании организма пациента.
В зависимости от размера опухоли:
- Пикоаденома (каждая сторона не больше 3 мм);
- Микроаденома (не больше 10 мм);
- Макроаденома (от 10 до 40 мм);
- Гигантские аденомы (40 мм и больше).
Злокачественной считается новообразование, превышающее 30 мм.
В зависимости от цвета клетки делится на:
- Темноклеточная;
- Светлоклеточная;
- Также смешанная.
Гиперплазия надпочечников может быть врожденной из-за различных нарушений организма женщины, при протекании беременности. Причины приобретения гиперплазии тесно связаны с нервной системой, и эмоциональным состоянием человека.
Гиперплазия левого надпочечника может быть вызвана гормонально-активной доброкачественной опухолью. Гиперплазия левого надпочечника связана с взаимодействием клеток (наличие дефектных ген, хромосом). Заболевание может зависеть от активности гормонов, может и не зависть.
Новообразование удаляется при величине в 30 мм. Операцию проводят лапароскопическим методом, меньшие из них анализируются на распространение очага гиперплазии.
Постоянно повышенное артериальное давление, не падающее при помощи лекарств, первый сигнал о наличии аденомы у пациента. В раннем возрасте, у девочек и мальчиков, аденому, можно распознать во многих внешних изменениях: изменение фигуры, изменение голоса, оволосение.
Гормонально-активные образования имеют множества симптомов, зависящие от активного гормона. В любом случае все симптомы надпочечной аденомы связаны с нарушением гормонального баланса. Симптоматика при кортикостероме:
- Непрерывное ожирение;
- Нарушение дыхания;
- Растяжение связок (небольшие гематомы, отечность);
- Активное потоотделение;
- Возникновение остеопороза (кости становятся ломкими);
- Развитие грыжи, боли при ходьбе;
- Резкие перепады настроения;
- Бесплодие;
- Нарушается процесс менструации.
Если опухоль продуцирует мужской гормон (андростерон), имеются следующие симптомы у женщин:
- Наблюдается оволосение;
- Развивается мускулатура;
- Изменяется голос, становится грубым;
- Нарушается процесс менструации;
- Уменьшение молочных желез.
У мужчин андростерона никак не проявляется, чаще всего она обнаруживается случайным образом, при прохождении полного обследования. Аденому другого вида, может развить в мужчинах женские гормоны, начинается общая феминизация.
Чем грозит пренебрежение симптомов аденомы?
Доброкачественное образование, со временем, может перерасти в злокачественную опухоль (рак надпочечника). Даже хирургическое вмешательство (удаление надпочечника) не гарантирует благоприятных последствий (только в 40 %)
Внимание! Даже после прохождение полного курса лечения, невозможно избавиться от всех изменений организма, вследствие гормонального дисбаланса.
Альдостером характеризуется поступлением альдостерона в кровь, в основном у женского пола. Имеют следующие признаки:
- Увеличение объема крови;
- Повышается кровяное давление;
- Различные мышечные спазмы
- Нарушение работы сердца;
- Мышечная гипотония (понижение тонуса);
- Задержка жидкости и натрия в организме.
* Только при условии получения данных о заболевании пациента, представитель клиники сможет рассчитать точную цену на лечение.
Диагностика может быть как лабораторной, так и инструментальной. При лабораторном обследовании определяется вид аденомы: гормонопродуцирующая или нет. Исследование крови на уровень таких гормонов как: альдостерон и кортизол.
Инструментальная, направлена на дальнейшее изучение новообразования, местоположения, размеров, оценивается распространенность.
Неактивные новообразования чаще всего выявляются при полном обследовании пациента. При подозрениях на гормонопродуцирующую аденому, могут быть использованы следующие диагностические методы:
- УЗИ органов брюшной полости;
- КТ (компьютерная томография);
- МРТ;
- Анализ крови на глюкозу;
- Анализ крови для исследования гормонального дисбаланса;
- Биопсия опухоли.
Биопсия используется для определения типа новообразования, доброкачественная или злокачественная. Особенно при рассмотрении опухоли больше 3 сантиметров.
Внимание! Аденому левого надпочечника обнаружить легче. Но при этом нужно знать, что микроаденома гипофиза также имеет схожие симптомы с аденомой надпочечника. Микроаденома гипофиза – это доброкачественное новообразование, размеры которого не превышают 1 см, формируется из железистой ткани.
Общая диагностика определяет параметры опухоли:
- Размер;
- Форму;
- Плотность;
- Местонахождение;
- Тип образования;
- Исследование гормонального фона.
При появлении первых симптомов, необходимо провести диагностику, по статистике у 13% пациентов аденома развивается до рака надпочечников.
Курс гормонотерапии необходим для балансировки гормонального фона организма. Если новообразование доброкачественное и гормонально-неактивное, терапии вполне достаточно. Но в случае гормонопродуцирующей аденомы, требуется хирургическое вмешательство, для удаления надпочечника.
Операция на надпочечниках может проводится двумя способами:
- Классическим методом;
- Метод лапароскопии.
Классическое удаление аденомы подразумевает полостную операцию, путем разреза над поясницей. Он используется при обнаружение больших новообразований как злокачественного, так и доброкачественного характера, а также при двустороннем расположении. Хирург проводит осмотр на поражение полости патологическим образованием. Из-за большой величины разрезов, данный метод считается более травматичным, удаление производится вместе с надпочечником
Метод лапароскопии применяется при небольших размерах доброкачественной опухоли. Нет необходимости в больших разрезах, в данной операции делается 3 небольших разреза на тканях. Операция контролируется при помощи оптических систем, вводимых через надрезы. Восстановление организма после такого типа операции происходит намного быстрее. Данный метод так же используется при расположении новообразования в латеральной ножке надпочечника, при этом не возникает проблем с сохранением органа, при центральном расположении сохраняется до 40% здоровой ткани.
Внимание! Удаление аденомы правого надпочечника намного тяжелее, чем левого, это обусловлено более легким доступом к левой железе, но заболевание правого происходит реже левого.
Возможна так же химиотерапия, используется при обнаружении злокачественной опухоли, для замедления развития новообразования. Радиотерапия используется при 3 и 4 стадиях развития злокачественной опухоли.
Существует множество народных методик лечения аденомы надпочечника, но аденома это серьезная патология лечение, которой нельзя откладывать. Так же возможно лечение с помощью фракции АСД (антисептик-стимулятор Дорогова), применяется ветеринарами. Препарат способствуют нормализации обменных процессов, основной задачей фракции является замедление роста новообразования. Требуется консультация у лечащего врача.

Профилактика необходима во избежание повторного развития опухоли (если была удалено только патологическое образование). Пациентам нужно наблюдаться у врача эндокринолога, контроль гормонального баланса, УЗИ брюшной полости.
Обследования необходимо проходить два раза в год. Так же в профилактических целях необходимо:
- Бросить курить;
- Отказаться он жирной пищи, а так же употребление кофеина;
- Употреблять побольше свежих фруктов и овощей;
- Необходимо избавиться от лишнего веса.
После удаления надпочечника особое внимание необходимо уделить гормональному балансу прооперированного. После удаления надпочечника может возникнуть ощущение дискомфорта, которое перебивается лекарствами, время реабилитации может длится от нескольких недель и выше, в зависимости от типа аденомы.
В тяжелых случаях могут возникнуть некоторые осложнения:
- Одышка;
- Повреждение соседствующих тканей;
- Инсульт;
- Инфекции;
- Негативное восприятие лекарств;
- Может возникнуть послеоперационная грыжа;
- Нарушение гормонального фона.
При удалении доброкачественной опухоли на ранней стадии, ожидается полное восстановление организма в течение скорого времени. Осложнений в дальнейшей жизни не происходит, если второй надпочечник здоров. После прохождения курса реабилитации, гормональный фон полностью восстанавливается. Второй надпочечник всецело выполняет функцию обоих, без лекарственной терапии.
Анонимно. 32 года. 5 лет назад поставили диагноз – аденома левого надпочечника. Опухоль была доброкачественной. Провели лапароскопическую операцию. После удаления на мой образ жизни никак не повлияла. Активно занимаюсь спортом, родила детей.
Анонимно. 38 лет. Удалили опухоль в левом надпочечнике пару лет назад. Вначале была в ужасе от послеоперационного шрама, в скором времени привыкла. 2-3 недели ушло на реабилитацию организма. После операции стала лучше чувствовать себя, восстановилось мое эмоциональное состояние, вернулись менструации. На самочувствие не жалуюсь
Анонимно, Москва. 45 лет. После осмотра организма, у меня обнаружили аденому надпочечника. Побывал во многих клиниках, мнение врачей расходилось, многие советовали делать операцию с удалением органа. Объемное образование удалили лапароскопическим методом, в течение нескольких дней уже был дома. Чувствую себя отлично, на образ жизни операция никак не повлияла.
До недавнего времени опухоли надпочечников считались довольно редким явлением, а на их долю приходилось не более 1% всех новообразований. Ситуация изменилась с внедрением в общеклиническую практику таких методов исследования, как УЗИ, компьютерная и магнитно-резонансная томография, позволяющих визуализировать патологию этого органа. Выяснилось, что опухоли, в частности, аденома надпочечника, встречаются часто, а по некоторым данным их можно обнаружить у каждого десятого жителя нашей планеты.
Рак надпочечников диагностируется редко, а доброкачественные опухоли берут свое начало в корковом или мозговом слое. Неактивные аденомы коркового слоя надпочечника составляют более 95% всех выявляемых опухолей этой локализации.
Аденома – доброкачественная железистая опухоль, которая может секретировать гормоны, вызывая разнообразные и, подчас, тяжелые нарушения в организме. Часть аденом не отличается такой способностью, а потому протекает бессимптомно и может быть обнаружена случайно. Среди пациентов с такой патологией больше женщин, возраст которых колеблется между 30 и 60 годами.
Доброкачественные опухоли, которые диагностируются в надпочечнике, нельзя называть аденомами до проведения тщательного обследования пациента. При случайном обнаружении бессимптомно протекающих новообразований рекомендуется называть их инсиденталомами, указывая на неожиданность такой находки. После того, как пациент будет обследован, а злокачественная природа новообразования исключена, можно будет с большой долей вероятности судить о наличии аденомы.

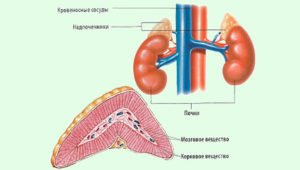
Корковый слой надпочечника представлен тремя зонами, вырабатывающими разные виды гормонов. Минералокортикоиды клубочковой зоны ответственны за нормальный водно-солевой обмен, поддержание уровня натрия и калия в крови; глюкокортикоиды (кортизол) пучковой зоны обеспечивают правильный углеводный и жировой обмен, выбрасываются в кровь при стрессовых состояниях, помогая организму вовремя справиться с внезапными проблемами, а также участвуют в иммунных и аллергических реакциях. Сетчатая зона, синтезирующая половые стероиды, обеспечивает формирование вторичных половых признаков у подростков и поддержание нормального уровня половых гормонов в течение всей жизни.
Гормоны мозгового слоя надпочечников – адреналин, норадреналин – принимают участие во всевозможных обменных процессах, регулируют сосудистый тонус, уровень сахара в крови, а при стрессовой ситуации в кровь попадает их большое количество, позволяющее компенсировать в короткий срок опасные состояния. Опухоли мозгового слоя надпочечников регистрируются очень редко, а аденомы и вовсе образуются только в корковом веществе.
Среди гормонально активных аденом выделяют альдостерому, кортикостерому, глюкостерому, андростерому. Неактивные бессимптомные опухоли чаще появляются как вторичное явление при заболеваниях других органов, в частности, сердечно-сосудистой системы (артериальная гипертензия).
Для определения злокачественного потенциала выявленного новообразования, врачу важно установить скорость его роста. Так, аденома увеличивается на несколько миллиметров в течение года, в то время как рак стремительно набирает массу, достигая иногда 10-12 см за относительно короткий промежуток времени. Считается, что каждая четвертая опухоль, диаметр которой превышает 4 см, окажется злокачественной при морфологической диагностике.
Точные причины появления доброкачественных железистых опухолей надпочечников неизвестны. Предполагается стимулирующая роль гипофиза, синтезирующего адренокортикотропный гормон, усиливающий выброс гормонов коркового слоя при определенных обстоятельствах, требующих их повышенного количества: травмы, хирургические вмешательства, стресс.
Факторами риска можно считать:
- Наследственную предрасположенность;
- Женский пол;
- Ожирение;
- Возраст более 30 лет;
- Наличие патологии других органов – сахарный диабет, гипертония, изменение липидного обмена, поликистоз яичников.
Как правило, аденома носит односторонний характер, хотя в некоторых случаях ее можно выявить и в левом, и в правом надпочечнике одновременно. Внешне опухоль имеет вид округлого образования в плотной четко выраженной капсуле, цвет ткани аденомы – желтый или коричневый, а структура ее однородная, что указывает на доброкачественность процесса. Аденома левого надпочечника встречается несколько чаще, чем правого.
Вид аденомы определяется ее гормональной активностью и вырабатываемым при этом гормоном:
Гормонально неактивные аденомы – не выделяют гормоны и протекают бессимптомно.
- Гормонально активные опухоли:
- альдостерома;
- кортикостерома;
- андростерома;
- кортикоэстрома;
- смешанная опухоль.
Гистологический тип определяется видом клеток – светлоклеточная, темноклеточная разновидности и смешанный вариант.
Наиболее часто диагностируется кортикостерома, выделяющая глюкокортикоиды и проявляющаяся синдромом Иценко-Кушинга. Более редкой считается альдостерома и совсем редкие – аденомы, продуцирующие половые гормоны.
Подавляющее большинство аденом не производят никаких гормонов, а ввиду того, что размеры их редко превышают 3-4 см, то и местных признаков в виде сдавления крупных сосудов или нервов не возникает. Такие образования выявляются случайно при проведении КТ или МРТ по поводу патологии органов брюшной полости.
Количество случаев диагностики этих новообразований значительно возросло, но идея их удаления каждому пациенту – более чем неразумна и нерациональна. Кроме того, польза от удаления бессимптомно протекающей и очень медленно растущей опухоли сомнительна, поскольку само оперативное вмешательство довольно травматично и может доставить больше проблем, чем носительство аденомы.
Неактивные в функциональном отношении опухоли могут возникать как следствие патологии других органов – сахарного диабета, артериальной гипертензии, ожирения, требующих усиленной функции надпочечной железы.
В отличие от неактивных аденом, гормонпродуцирующие опухоли надпочечников всегда имеют яркую и довольно характерную клиническую картину, поэтому пациенты нуждаются в соответствующем лечении эндокринологов и даже хирургов.
Кортикостерома – самая частая разновидность аденомы коркового слоя надпочечника, которая выделяет в кровь избыточное количество кортизола. Опухоль чаще поражает женщин молодого возраста. Симптомы ее сводятся к так называемому кушингоидному синдрому:
симптомом синдрома Иценко-Кушинга
Ожирение с преимущественным отложением жира в верхней части туловища (шея, лицо, живот), что придает больным характерный внешний вид;
Помимо описанных признаков, больные могут отмечать снижение настроения и апатию вплоть до тяжелой депрессии, вялость, заторможенность. Сахарный диабет сопутствует этой патологии в 10-20% случаев, а скачки артериального давления беспокоят практически всех пациентов. Артериальная гипертензия может носить злокачественный характер, цифры давления в момент криза довольно высоки, поэтому риск инсульта в этот момент особенно велик. С течением времени в патологический процесс вовлекаются и почки.
У женщин неприятные внешние проявления в виде ожирения и стрий нередко дополняются гирсутизмом – появлением волос там, где обычно они растут у лиц мужского пола (уши, нос, верхняя губа, грудь). Часты нарушения менструального цикла и бесплодие, отражающие тяжелый гормональный дисбаланс.
Альдостерома считается более редкой разновидностью аденомы коры надпочечника. Она выделяет альдостерон, способствующий задержке в организме натрия и воды. Такое состояние приводит к увеличению объема циркулирующей крови, усилению сердечного выброса и артериальной гипертензии, которая по праву может считаться основным симптомом опухоли. Снижение концентрации калия при альдостероме вызывает судороги, мышечную слабость, аритмии.
Аденомы, способные к синтезу половых гормонов, встречаются редко, но симптомы их достаточно характерны и заметны, если опухоль выделяет гормоны противоположного пола, нежели ее обладатель. Так, андростерома, выделяющая мужские половые гормоны, у мужчин диагностируется довольно поздно по причине отсутствия симптоматики, в то время как у женщин появление избытка мужских гормонов влечет огрубение голоса, рост бороды и усов и выпадение волос на голове, перестройку мускулатуры по мужскому типу, отсутствие менструаций, уменьшение молочных желез. Такие симптомы почти сразу обращают на себя внимание и наводят на мысль о патологии надпочечника.
Гормонопродуцирующие аденомы надпочечников имеют настолько характерные симптомы, что нередко диагноз может быть поставлен уже после осмотра и беседы с пациентом.
Прощупывание крупной опухоли сквозь брюшную стенку говорит не в пользу ее доброкачественного характера. Образование больших размеров в забрюшинной области может быть признаком аденомы почки, однако последняя имеет немного другую симптоматику и без труда определяется с помощью УЗИ или КТ.
Для подтверждения догадок врачами используется:
- Биохимический анализ с целью определения уровня гормонов, сахара крови, а также целесообразно определять липидный спектр;
- КТ, МРТ, ультразвуковая диагностика;
- Пункция новообразования, что производится очень редко.

Биопсия аденомы надпочечника весьма затруднена по причине его локализации, травматичность этой процедуры мало оправдана, а диагностическая ценность невысока при подозрении доброкачественного новообразования. В основном этот метод применяют при предполагаемом поражении органа метастазом рака другой локализации.
Выбор тактики лечения аденомы надпочечника определяется ее видом. Так, функционально неактивные опухоли, диагностированные случайно, требуют наблюдения, периодической (раз в год) КТ и анализа крови на гормоны. При стабильном состоянии лечение не требуется.
Если опухоль выделяет гормоны или ее диаметр превышает 4 см, то возникают прямые показания к хирургическому удалению аденомы. Операция должна производиться только в специализированных центрах, имеющих необходимое оборудование.
лапароскопическая адреналэктомия – хирургическое удаление надпочечников
Самой травматичной считается операция открытым доступом через большой разрез до 30 см длиной. Более современный способ – лапароскопическое удаление через проколы брюшной стенки, но повреждение брюшины и проникновение в брюшную полость делают травматичной и эту операцию. Наиболее рациональный и самый современный путь удаления опухоли – через поясничный доступ, не затрагивая брюшину. В этом случае больной уже через пару дней может быть выписан домой, а косметический эффект настолько хорош, что следы операции окружающим незаметны вовсе.
Важно отметить, что при любом подозрении на опухоль надпочечника, пациент должен направляться в специализированный медицинский центр, где врачи эндокринологи и хирурги выберут оптимальный способ лечения для конкретного больного.
Автор: врач-гистолог Гольденшлюгер Н.И.
Аденомы разных размеров в надпочечниках встречается относительно часто. Что это такое, и какую роль выполняют сами надпочечники, знает далеко не каждый.

Парный эндокринный орган подвергается множеству негативных влияний с разных сторон, как экзогенного, так и эндогенного характера. Совершенно любое отклонение от нормы, а особенно аденома надпочечника, может привести к очень плачевным последствиям.
Основная миссия надпочечников – продуцировать специфические гормональные вещества. Аденома надпочечника – доброкачественное новообразование, способное к малигнизации (перерождению в злокачественную форму). У женщин и мужчин заболевания проявляется по-разному. К тому же риск заболеть у слабой половины человечества гораздо выше.
Большинство аденом, локализируемых в структуре надпочечников, обладают той же способностью, что и типичные железистые структуры пораженного органа — они продуцируют конкретный тип гормонов. Такое заболевание надпочечников способно генерировать колоссальные «порции» веществ, которые по-особому будут влиять на человека.
Гормонально активные опухоли условно разделены на такие виды:
- Альдостеромы (опухолевый конгломерат способен секретировать минералкортикоиды);
- Андостерома (опухоль генерирует андрогены в большом количестве);
- Кортикоэстрома (вырабатывает эстрогенсодержащие вещества);
- Кортикостерома (опухоль вырабатывает глюкокортикостероиды);
- Комбинированные опухоли (способны вырабатывать в большом количестве сразу несколько гормонов);
- Гормонально стабильная опухоль, не способная вырабатывать какие-либо вещества.
По сути, опухоль в одинаковой мере может поразить ткани, как левого, так и правого надпочечника. Также встречаются клинические случаи, когда на одном из парных железистых органов образовывалось сразу несколько совершенно разных опухолей.
Согласно статистике у мужчин чаще встречается именно аденома левого надпочечника, чем правого. У женщин подобной тенденции к одностороннему поражению не наблюдается.
Классифицировать опухолевые конгломераты можно и по-другому принципу:
- Аденома адренокортикального характера. Самая распространенная форма патологии. Конгломерат аномальных клеток представлен в виде узелка, заключенного в особую капсулу. Подобная аденома встречается, как в правом надпочечнике, так и в левом. Склонна в некоторых случаях к малигнизации;
- Пигментная аденома – редкая форма. Зачастую сопутствует клиническим проявлениям синдрома Иценко-Кушинга. Характерный окрас – насыщенно-винный. Размер, как правило, не превышает 2,5 сантиметров;
- Онкоцитарный тип опухоли. Еще более редкий вид недуга. За счет того, что аномальные клетки содержат огромное количество митохондрий, они достигают огромных размеров, а также влияют на саму структуру опухоли. Ключевая особенность – зернистость конгломерата.
По размерам опухоли могут быть маленькими, крупными и гигантскими. Классификация по типу расположения также довольно проста:
- Аденома, поражающая правый надпочечник;
- Опухоль левого надпочечника;
- Двустороння форма патологии.
Слои, формирующие сложную структуру надпочечников, представляют собой идеальную базу для возникновения различных опухолевых конгломератов. Однако точные причины, почему в надпочечнике возникает тот или иной вид опухоли до сих пор точно не установлены.
Учитывая тот факт, что признаки аденомы надпочечников не активной в гормональном плане отсутствуют даже на последних стадиях развития, выявить недуг самому просто невозможно. Единственный выход – проходить обследования профилактического характера на регулярной основе. Особо актуально это для тех людей, которые входят в группу риска заболеть данным недугом.
Вот основные неблагоприятные факторы и возможные причины аденомы надпочечников у мужчин и женщин:
- Курение;
- Злоупотребление алкоголем;
- При беременности на любом из триместров сохраняется риск развития аденомы;
- В период кормления грудью;
- Возраст (у людей старше 40 лет резко повышает риск развития заболевания);
- Отягощенный семейный анамнез (если кто-то из близких родственников страдал от аденомы, ситуация может повториться и с младшими членами семьи);
- Избыточный вес;
- Высокие показатели холестерина в крови пациента, которые не стабилизируются длительное время;
- Наличие эндокринных патологий хронического характера (к примеру, сахарный диабет по второму типу);
- Наличие в анамнезе инсультов и инфарктов;
- Тяжелые травмы, вынуждающие пациента проходить длинный курс реабилитации;
- Излишне долгий период приема противозачаточных средств (особенно, если контрацептивы радикально изменяли гормональный фон);
- Поликистозные формации в яичниках у женщин.
Симптомы аденомы надпочечников напрямую связаны с размером, локализацией и гормональной активностью новообразования. Чаще всего опухоли не превышает размер в 3,5 – 4 сантиметра. Никакого давления на окружающие органы они не оказывают, но могут вызывать существенную дисфункцию тех формаций, на которых они располагаются.
Симптомы и лечение аденомы надпочечников также напрямую связаны. Первоначальной целью врачей будет стабилизация гормонального фона, устранение неприятных клинических проявлений, а затем и устранение самих новообразований.
Гормонально «тихие» аденомы надпочечников не вызывают симптомы, даже самые незначительные. Если опухоль достигла больших размеров, но не синтезирует какие-либо гормоны, выявить ее можно только случайно, обследуя другие органы и системы.
Если же опухоль может увеличить «порции» тех или иных гормональных веществ, пациент непременно заметит определенные отклонения от нормы. Специфика клинической картины зависит от самой опухоли.
Кортикостеромы вырабатывают кортизол. Подобная аденома надпочечников будет вызывать ряд симптомов, объединенных в один медицинский термин «синдром Иценко-Кушинга». Недуг чаще встречают у женщин, которые старше 45 лет.
Самые распространенные симптомы: ожирение (в 95% всех зафиксированных случаев), липидные запасы откладываются на шее, животе и лице, атрофия мышечного полотна, истончение кожных покровов. На фоне выраженного гиперкортицизма наблюдается появление стрий.
Нередко пациенты страдают от выраженной депрессии. Развивается остеопороз, особо заметна деструкция позвонков. Дегенеративные изменения опорно-двигательного аппарата увеличивают риск возникновения внезапных переломов.
Альдостеромы вырабатывают альдостерон. Это в свою очередь приводит к развитию синдрома Конна. У пациентов наблюдается тотальная задержка натрия в организме. Из-за этого постепенно нарастают явления неконтролируемой артериальной гипертензии.
С мочой уходит калий в аномально большом количестве. Это основная причина внезапно возникающих судорог. Пациенты жалуются на мышечную слабость и общее недомогание.
Андростеромы вырабатывают мужские половые гормоны. У женщин появляются мужские черты – усиливается рост волос по всему телу, появляются усы и борода, видоизменяется тип фигуры, голос становится грубее, наблюдается выраженная менструальная дисфункция, сильно страдает репродуктивная система.
У мужчин все симптомы не так заметны. Внезапную «мужественность» обычно никто из мужчин пациентов не воспринимает, как патологию. Из-за этого опухоль обнаруживают позднее, чем у женщин.
Если аденома надпочечника была обнаружена случайно, когда проводилась диагностика другой патологии, перед врачами стоит две ключевых задачи:
- Определить структуру и тип новообразования (к примеру, при помощи ультразвуковых волн, направленных на надпочечники);
- Идентифицировать гормональный статус опухоли (выяснить, способна ли она продуцировать гормоны).
При общем обследовании, диагностировании конкретного заболевания, для диагноза аденомы надпочечников необходимо будет назначить целый ряд диагностических мероприятий. Вот основные методы:
- Исследования на УЗИ тканей надпочечников. Врачи могут в целом получить представление о размерах и конфигурации новообразования;
- КТ с контрастным усилением. Диагносты оценивают размеры опухоли, а также ряд важных параметров – плотность, текстуру, способность к накоплению контраста;
- МРТ – диагностическая процедура, приемлемая при первичном осмотре при подозрении на аденому или в ходе профилактических осмотров. Считается менее информативной, чем КТ, поэтому и используется только, как альтернативный вариант.
При необходимости исследуют не только надпочечники, но и ткани соседних органов, почки. УЗИ и КТ – оптимальный вариант.
С целью более детально изучить саму опухоль и ее функциональные качества используют ряд специфических анализов:
- Биопсия аденомы надпочечников. Проводится редко, так как очень травматичная сама по себе. Основная задача проведения данного исследования – исключить риск развития очагов с метастазами;
- Определение уровня кортизола в суточной моче позволит оценить базовые способности надпочечников вырабатывать этот гормон;
- Малая дексаметазоновая проба направлена на идентификацию синдрома Иценко-Кушинга;
- Большая дексаметазоновая проба – анализ, аналогичный предыдущему, но проводится он несколько иначе.
Также актуальными могут быть исследования, направленные на определение уровня ренина, альдостерона, хромагранина, женских и мужских половых гормонов. Пациентов при этом тревожит масса вопросов: как сдавать анализы, сдать их в государственной лаборатории или в частной клинике, как подготовиться, от чего можно отказаться, а какие манипуляции являются жизненно необходимыми. Обо всем этом врач расскажет на приеме и сможет объяснить, как пациенту вести себя на этапе диагностики.
Рак аденомы надпочечников – явление редкое, но чрезвычайно опасное и тяжелое для лечения. Основные факторы риска малигнизации доброкачественных новообразований в железах:
- Возраст старше 55 лет;
- Отягощенный анамнез;
- Множественные эндокринные опухоли;
- Образ жизни, напрямую ведущий к постепенному ухудшению здоровья.
Основные признаки или симптомы рака коры надпочечников ничем не отличаются от базовой симптоматики при типичных доброкачественных опухолях. Если злокачественная опухоль вырабатывает эстроген, кортизол и другие гормоны симптомы «переизбытка» гормональных веществ симптомы, скорее всего, будут просто более заметными.
Только оперативно лечат рак новообразований, опухоль надпочечников удаляют вместе с пораженной железой. Также может быть показана лучевая терапия, химиотерапия. Однако введение химиопрепаратов считается не востребованным терапевтическим мероприятиям. Причина: низкая эффективность в силу нечувствительности раковых клеток к препаратам.
Наличие метастаз в надпочечнике диагностируют тем же способом, что и злокачественные опухоли. При этом, очаги могут формироваться и в самих железах, и в других органах. Например, раковая опухоль в правом надпочечнике может дать метастазы в правую железу, которая считается здоровой.
Может быть, и совершенно другая ситуация: раковый конгломерат может располагаться совершенно в другом месте. На каком-то этапе злокачественная опухоль начинает продуцировать метастазы. С током крови раковые клетки могут мигрировать по всему организму, оседая в любых органах и тканях, в том числе и надпочечниках. Проще говоря, в железах могут формироваться вторичные очаги рака.
Как распознать характер метастаз, определить способна ли опухоль метастазировать, что делать с метастазирующим источником, как отличить один вид рака от другого – это самые актуальные вопросы в современной онкологической и эндокринологической практике.
Адренокортикальная аденома – самый распространённый тип опухолей, который формируется в надпочечниковой коре. Однако рассматривая новообразования с позиции потенциальной злокачественности, стоит более подробно рассмотреть более редкий вид заболеваний – аденомы мозгового вещества надпочечников.
Все опухоли разделяют на два типа:
- Светлоклеточная аденома надпочечника – новообразование заполнено светлыми аномальными клетками;
- Темноклеточная аденома – доброкачественная опухоль, которая образуется из клеток темного цвета.
С позиции злокачественности опухолевые конгломераты делятся на две категории:
- Доброкачественные (феохромоцитомы);
- Злокачественные (феохромобластомы).
Для злокачественных новообразований характерно бессимптомное течение до момента миграции метастазов в другие органы. В таком случае дисфункция пораженных раковыми клетками органов формирует определенную клиническую картину.
Лечение аденомы надпочечников, которая не продуцирует гормоны и не склонна к развитию, не проводится. Пациентам необходимо регулярно посещать кабинет лечащего врача и проходить профилактические медосмотры. Ни в коем случае не стоит общаться к народникам и псевдоцелителям, лечащим народными средствами аденому надпочечников. Подобные эксперименты могут привести к тому, что «спящая» опухоль малигнизируется.
Медикаментозное воздействие при аденоме надпочечников необходимо для устранения симптомов, которые возникли в ходе заболевания, а также с целью скоординировать гормональный фон. Иногда приходиться по несколько раз корректировать схему терапевтического воздействия.
Врач должен лечить самым действенным средством. Самые эффективные препараты назначаются в индивидуальной дозировке для каждого конкретного пациента. Как лечить аденому надпочечника решают онколог, эндокринолог и терапевт.
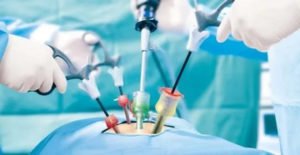
Удаление аденомы левого или правого надпочечника может проходить по трем возможным сценариям:
- Полостная операция – самый распространённый вариант удаления надпочечника. Хирург формирует крупный разрез, через который получает доступ к пораженному органу и удаляет его. Операция проводится под общим наркозом. Могут возникать самые различные осложнения после удаления аденомы надпочечника;
- Лапароскопическое вмешательство – более современный вид лечения. В брюшной стенке выполняется ряд проколов. Через них хирург получает доступ к пораженному органу. Вмешательство менее травматично для человека. Негативные последствия подобного удаления аденомы сведены к минимуму. Реабилитационный период также минимальный;
- Операция с ретроперитонеоскопическим доступом – самый современный формат хирургического лечения. Проколы формируется в районе поясницы. Пациент быстро восстанавливается.
После любого типа оперативного вмешательства пациентам назначают стабилизационную терапию. Схема включает прием гормональных средств.
Реабилитация пациентов, у которых была удалена аденома надпочечников, направлена на стабилизацию показателей гомеостаза. В зависимости от того, какая опухоль была удалена, подбирают соответствующие медикаменты.
После полостной операции пациенту предстоит долгий период восстановления. Первые 10 – 15 дней он должен наблюдаться в стационаре. При лапароскопическом методе вмешательства сроки пребывания минимальны (5 – 10 дней). Если гормонально активные опухоли существенно ухудшили состояние здоровья человека, за ним наблюдают в стационаре до появления первых клинических признаков улучшения.
Многие специалисты считают, что аденома надпочечников чаще возникает у тех, кто неправильно питается. В этом определенно есть доля правды.
Меню при аденоме надпочечников, а также после удаления опухоли приблизительно одинаковые. Есть целый ряд общий рекомендаций, которые нужно соблюдать:
- Завтрак должен быть не ранее 6.00 и не позднее 10.00;
- 30 – 40% рациона должны составлять свежие овощи, 10% — фрукты, не больше 20% животный белок, до 15% фасолевые и орехи и до 30% зерновые компоненты;
- Желательно готовить пищу на предельно допустимых низких температурах;
- Избегать в меню картофеля, сахара, пшеницы;
- Воздерживать от соли не нужно, но важно и не злоупотреблять ею (противопоказания к употреблению соли при аденоме только одно — сильная гипертония).
Главный принцип питания и диеты при аденоме надпочечников – прием здоровой пищи с оптимальным составом витаминов и минералов. От продуктов, которые «напичканы» консервантами и стабилизаторами нужно отказаться навсегда.
Прогноз для пациентов с аденомой надпочечников положительный. В большинстве случаев даже сильные негативные трансформации внутреннего состояния и внешности пациентов, вызванные гормональным разладом, исчезают через 7 – 12 месяцев после эффективного лечения.

 Гормонально неактивные аденомы – не выделяют гормоны и протекают бессимптомно.
Гормонально неактивные аденомы – не выделяют гормоны и протекают бессимптомно.