Аденома гипофиза относится к самым распространённым опухолевым образованиям в черепно-мозговой коробке. На долю поражения гипофиза по разным данным приходится от 8 до 18% от всех случаев новообразований в головном мозге. Точные причины, по которым развивается патологическое состояние на сегодняшний день точно не установлено, есть лишь возможные факторы, способные повлиять на процесс образования опухоли. Среди таких факторов инфекционные процессы в головном мозге, черепно-мозговые травмы, а также генетическая предрасположенность. Симптоматика заболевания зависит от вида локализовавшейся в гипофизе опухоли.
Аденома имеет обширную классификацию, одним из видов градации является разделение новообразования по гистологическому типу. Различают:
- ацидофильная аденома или соматотропинома, встречается в 13-15 % от всех видов образований;
- базофильная аденома или кортикотропинома, диагностируется в 8-15 % случаев;
- пролактинома, встречается чаще всего в 25-28 % случаев;
- гонадотропинома 7-9 %;
- тиротропинома самый редкий вид аденомы, диагностируется менее чем в 1 % случаи;
- смешанные формы аденомы гипофиза, секретизирующие более одного гормона, встречаются в 3-5% случаев.
Это аденомы, которые продуцируют гормоны, названия им даны в зависимости от того, какой именно гормон вырабатывает опухоль.
Существует также группа аденом, которые не продуцируют гормоны, такие опухоли, как правило, обнаруживаются случайно, так как симптоматика в основном отсутствует. Лишь при значимых размерах новообразования, более одного сантиметра, когда начинает происходить сдавливание соседних тканей, пациент начинает чувствовать тревожные симптомы, которые выражаются преимущественно в головных болях и потере остроты зрения. При гормонально неактивной микроаденоме, размером до 1 сантиметра, клиническая картина в основном отсутствует. К этой группе относят следующие образования:
- онкоцитома;
- аденокарцинома;
- неонкоцитическая аденома и др.
Одной из разновидностей образований гипофиза является кортикотропинома или базофильная аденома. 
Главная симптоматика кортикотропиномы представляет собой развитие сопутствующей патологии — болезнь Иценко-Кушинга.
Это эндокринное заболевание, развивающиеся на фоне выработки кортикотропиномой излишнего количества адренокортикотропного гормона (АКТГ), которые в свою очередь отвечают за правильную работу надпочечников. В результате избытка АКТГ, надпочечники начинают усиленно работать, они увеличиваются в размере и начинают гиперактивно секретизировать кортикостероиды, которые и становятся причиной болезни Иценко-Кушинга. Выходит целая цепная реакция, но своё начало патологический процесс берет именно с поражения гипофиза.
Когда развивается болезнь Иценко-Кушинга, ещё эту патологию называют гиперкортицизмом, в этот момент происходит целый каскад гормональных нарушений в организме, приводящих к ярко выраженной клинической картине.

Претерпевают изменений и мышцы, некоторые из них атрофируются. Особенно это заметно по бедренным и ягодичным мышцам, в результате чего возникает эффект скошенных ягодиц. Также происходит атрофия мышц живота, а образованный на месте талии жир, напоминает лягушечий живот.
Кожа, как правило, становится болезненно тонкой, шелушится, но при этом присутствует повышенная потливость. Из-за резкого набора веса появляются стрии — растяжки. Локализуются они преимущественно в области живота, бедер и груди. Растяжки объёмные, шириной порядка сантиметра и более имеют багряный 
Поражения затрагивают не только внешнюю сторону человека, но и касаются и внутренних органов и скелета. Костная ткань истончается, что приводит к частым вывихам и переломам, развивается остеопороз. Деформация костей приводит к сильным болезненным ощущения в суставах, а в конце концов возникает сколиоз и кифосколиоз.
У больных наблюдается выраженная артериальная гипертензия, что приводит к нарушению работы сердечной мышцы. На фоне этого развивается острая сердечная недостаточность, которая может стать причиной смерти больного.
Изменения происходят и в работе нервной системы. У пациента могут наблюдаться перепады настроения от депрессивных состояний до эйфории. Может развиться заторможенность, в некоторых случаях стероидные психозы.
Также у женщин часто развивается гурситизм — оволосение по мужскому типу. На фоне гурситизма нарушается менструальный цикл, вплоть до аменореи (отсутствии цикла более шести месяцев).
Терапия основывается на применении хирургического метода. Производят трансназальное удаление аденомы из полости гипофиза. При явных признаках болезни Иценко-Кушинга, даже если размеры аденомы невелики, требуется её удаление. После удаления опухоли проводится заместительная терапия для восстановления гормонального баланса. В большинстве случаев, порядка 70-80% наступает ремиссия, возможность рецидива сохраняется у 12-20% пациентов.
На фоне оперативного вмешательства проводят также медикаментозное лечение с применением препаратов, подавляющих выработку АКТГ. Терапия медикаментами производится с момента постановки диагноза и в 
Для недопущения рецидива, важно выполнять все предписания врача и не медлить с операцией. В противном случае состояние больного будет лишь усугубляться, сопровождаясь другими патологическими нарушениями, в тоге чего наступает не просто рецидив заболевания, но и зачастую летальный исход.
Если диагностировать аденому гипофиза своевременно и предпринять необходимые меры по лечению и профилактике рецидива, прогноз в этом случае будет благоприятным. Большинство пациентов вне запущенной стадии патологии, достигают полной ремиссии. После прохождения курса реабилитации, таким пациентам необходимо хотя бы раз в год проходить комплексное обследование, которое должно включать в себя сдачу анализов на уровень гормонов в крови, а также рентгенологическое исследование гипофиза.
Микроскопические исследования показали, что базофильная опухоль гипофиза состоит из крупных полигональной формы клеток, в цитоплазме которых содержится грубая базофильная зернистость и плохо контурируемое ядро, расположенное в центре. Эти клетки характеризуются тем, что они интенсивно окрашиваются основными красителями. Базофильные клетки образуют отдельные тяжи, или беспорядочные клеточные скопления. За пределами аденомы в передней доле гипофиза количество базофильных и главных клеток преобладает над эозинофильными. Строма базофильной аденомы обычно развита слабо, ипогда гиалинизировапа. В толще стромы в большом количество определяются кровеносные и лимфатические сосуды. Эпителиальные клеточные элементы гипофизарной аденомы иногда прорастают в оболочки основания мозга.
Базофильная аденома гипофиза при болезни Иценко — Кушинга чаще всего сопровождается гиперплазией коры надпочечников. В последних наблюдается значительное расширение зон, особенно пучковой и сетчатой. Эпителиальные клетки этих зон очень набухают, в пучковой зоне нарушается трабекулярное строение эпителиальных тяжей, во многих клеточных элементах появляются признаки дистрофических изменений. В корковом слое надпочечников нередко встречаются множественные мелкие аденоматозпые узелки.
При электронномикроскопическом исследовании клеток гиперплазированных надпочечников обнаруживается резкое расширение цистерн эндоплазматического ретикулума, укрупнение рибосом и митохондрий, увеличение их количества. Рибосомы и митохондрии становятся в несколько раз большими, чем в норме, кристы в них частично (а иногда и полностью) разрушаются, увеличивается количество линидных канель. В некоторых случаях линидных капель в цитоплазме может и но быть. В отдельных клетках встречаются гигантские причудливой формы митохондрии, в полости которых обнаруживаются микротельца и миелиновоподобные структуры (В. М. Гордиенко, И. В. Комиссаренко, Н. Mitschko и др.).
При болезни Иценко — Кушинга в патологический процесс вовлекаются всо эндокринные железы. Наиболее отчетливые изменения наблюдаются в половой системе. В яичниках могут обнаруживаться различные опухолевые образования, такио как арренобластомы, тератомы, различные кистозные перерождения. При отсутствии же опухоли в яичниках нередко определяются выраженный склероз и гиалиноз стенок сосудов, диффузный склероз паренхимы яичников, значительное уменьшение либо полное отсутствие граафовых пузырьков, гипотрофия матки, гипертрофия клитора. В семенниках отмечаются дистрофическио и атрофические изменения с признаками нарушения сперматогенеза.
В щитовидной, а также околощитовидной железе нередко можно обнаружить атрофические изменения, а иногда и адономатозные образования. В зобной железе иногда бывают опухолевые разрастания типа тимом. Нередко наблюдаются морфологические изменения в поджелудочной железе, которые выражаются жировой дистрофией, развитием очагов склероза и некроза (Л. Д. Крымский, А. П. Майсюк).
Болезнь Иценко — Кушинга часто сопровождается изменениями в костном скелете. Повышенная и стойкая концентрация в крови глюкокортикоидов приводит к разрушению белковой матрицы костной ткани, что проявляется остеопорозом как трубчатых, так и пластинчатых костей скелета. Наиболее выраженные изменения наблюдаются в грудном и поясничном отделах позвоночника, в черепе, ребрах, в крупных костях таза. Реже поражаются кости стоп и кистей, а также длинные трубчатые кости.
В позвонках могут возникать компрессионные переломы, деформации, расширение межпозвоночных пространств. У детей характерным является изменение процесса окостенения скелета, нередко наблюдается парушепие дифференцировки скелета, кистей и дистального отдела предплечья, могут также возникать псевдоэпифизы, различные остеохондропатии и может задерживаться рост костей в длину. В связи с выраженными явлениями остеопороза во многих костных фрагментах образуются трещины и микропереломы параллельпо с атрофией костных балок за счет их рассасывания. Миелоидный костный, мозг при этом замещается либо жировой, либо фиброретикулярной тканью (А. В. Русаков, А. Л. Кууз, Б. М. Иоффе и Л. А. Перепуст, М. А. Жуковский с соавт.).
По миопию некоторых авторов, причиной указанных патологических изменепий в костной ткани является вторичное поражение опухолевым процессом околощитовидпых желез церебрально-гипофизарного генеза или непосредственное влияние межуточно-гипофизартюго фактора на минеральный обмен. Описаны случаи сочетания болезни Иценко — Кушинга с акромегалией, сопровождающейся специфическими для этого заболевания изменениями в костном скелете (McCormick R. и др., G. Laforet).
Болезнь Иценко — Кушинга характеризуется также изменениями со стороны сердечно-сосудистой системы, в первую очередь аорты, коронарных и мозговых сосудов.
В связи с тем что одпим из клинических проявлений данного заболевания является гипертония, у больных почти всегда обнаруживается гипертрофия миокарда и расширение левого желудочка, кардиосклероз, диффузное расширение и атеросклероз аорты (А. И. Бухман). Нередко при болезни Иценко— Кушинга наблюдается избыточное эпикардиальное отложение жира. В далеко зашедших случаях у таких больных может наступить декомпенсация сердечно-сосудистой системы, приводящая иногда к гемодинамическому отеку легких.
На фоне циркуляторных нарушений в малом и большом круге кровообращения иногда возникают геморрагические инфаркты во внутренних органах. В почках обнаруживаются выраженные дистрофические изменения, гиалиноз сосудистых клубочков, фиброз, различные виды дистрофии эпителия извитых канальцев. Часто при болезни Иценко — Кушинга возникает хронический интерстициальный нефрит, который может привести к нефросклерозу (А. М. Вихерт, А. Ф. Ушкалов, А. П. Калинин). В стенках кровеносных сосудов наблюдаются признаки илазматического пропитывания и отложения солей извести, склероз и гиалиноз артериол. В печени обнаруживаются глубокие дистрофические изменения, иногда признаки цирроза.
Медицина рассматривает и изучает причины, по которым зарождается и прогрессирует хромофобная аденома гипофиза. Это заболевание, основания возникновения которого неизвестны.
Если развивается такая неоплазма, то человек подвергается возникновению различных симптомов, с одной стороны, таких как:
- рентгенологические;
- офтальмологические;
- неврологические.
С другой стороны, такие симптомы, как нарушения со стороны эндокринной системы. Медики отмечают, что в большинстве случаев хромофобная аденома гипофиза проходит без обнаружения всяческих симптомов. Такое заболевание возможно обнаружить случайно. Нарушение со стороны эндокринной системы проявляются в недостаточности желез половых и надпочечников. А также допускается вариант, что результатом недостаточности может выступать снижение определённых гормонов. Такое может произойти в тех случаях, когда происходит сдавливание или разрушение клеток базофильной передней доли гипофиза.
Это заболевание может начать своё развитие от тридцати до пятидесяти лет. На ранних сроках заболевания одним из основных симптомов является нарушение половой функции. У женского пола такое нарушение может проявиться в виде расстройства месячного цикла. Бывает даже такое, что менструация прекращается сразу же. У мужской половины может проявляться в виде понижения потенции и либидо.
А также к симптомам можно отнести:
- Бледность кожи, бывает и желтоватый;
- Ожирение;
- Оволосение (у мужчин);
- Повышение холестерина в крови;
- Утомляемость;
- Снижение уровня электролитов.
Одна из распространённых неоплазм в черепно-мозговой коробке — это базофильная аденома гипофиза. Причины такого заболевания так и не были обнаружены, были выявлены всего лишь факторы.
К ним отнесли инфекционные процессы в мозге головы, также могут быть травмы черепно-мозговые или же генетическая предрасположенность. Симптомы такой болезни напрямую зависят от расположения в гипофизе новообразования. Такое заболевание может постигнуть чаще женское население, нежели мужское. Такая аденома может возникнуть от тридцати до пятидесяти лет. Один из основных симптомов — это заболевание Иценко-Кушинга. Эта болезнь представляет собой заболевание эндокринной системы, развивается оно на фоне выработки лишнего числа адренокортикотропного гормона. Такой гормон отвечает за работу надпочечников. Если в организм начинает испытывать переизбыток данного гормона, то надпочечники начинают работать сильнее и в результате этого увеличиваются в размере, что становиться причиной заболевания Иценко-Кушинга.
У большинства больных начинает происходить неравномерное ожирение. Это образование жировых отложений только в области шеи, живота, груди и лица, а ноги и руки при этом остаются худыми.
Эозинофильная аденома гипофиза — это тринадцать процентов всех неоплазм гипофиза. Такое заболевание очень медленно развивается и не даёт метастазы. Давление новообразования провоцирует эрозию стенок и происходит их расширение изнутри. Если неоплазма начинает подниматься выше, чем диафрагма седла, то происходит сдавливание зрительного нерва, а после начинает ухудшаться зрение.
Если заболевание прогрессирует, то происходит битемпоральная гемианопсия, после чего происходит потеря зрения вплоть до слепоты, а также присутствуют и головные боли.
Гиперсекреция роста гормонов несет огромное значение в способности организма понижать глюкозу в тканях мышц. Если нагрузка глюкозы в норме, то происходит снижение степени гормона роста. Если концентрация гормона роста отсутствует, то это рассматривается как признак, который доказывает, что присутствует активная стадия акромегалии.
Аденома гипофиза (adenoma hypophysis)
доброкачественная опухоль, исходящая из клеток передней доли гипофиза (аденогипофиза) и локализующаяся в полости турецкого седла клиновидной кости основания черепа. От 22 до 30% всех внутричерепных опухолей представляют собой А. г. В основном А. г. обнаруживают у лиц в возрасте 20—40 лет, у женщин несколько чаще. А. г. могут сочетаться с опухолями, исходящими из других желез внутренней секреции и клеток АПУД-системы (Апуд-система).
Современная классификация А. г. основывается на сопоставлении клинической симптоматики и величин концентрации тропных гормонов в крови с имунно-гистохимической и электронно-микроскопической характеристикой опухоли. Различают гормонально-активные и гормонально-неактивные А. г. Гормонально-активные А. г. продуцируют тропные гормоны гипофиза; на развитие подобных опухолей указывают повышение концентрации этих гормонов в сыворотке крови и наличие выраженного клинического синдрома, являющегося следствием гиперпродукции того или иного гормона. К гормонально-активным А. г. относят пролактиномы, секретирующие пролактин, соматотропиномы, секретирующие соматотропный гормон (гормон роста), кортикотропиномы, секретирующие кортикотропин, тиреотропиномы, секретирующие гиреотропный гормон, гонадотропиномы, секретирующие гонадотропные гормоны, и др.
Около половины всех гормонально-активных А. г. составляют пролактиномы. Примерно у 1 /3 больных с А. г. диагностируют соматотропиномы, относительно нечасто встречаются смешанные опухоли — пролактосоматотропиномы и пролактокортикотропиномы. Остальные А. г. относятся к редко встречающимся опухолям. Гормонально-неактивные А. г. (синоним: онкоцитомы, ноль-клеточные опухоли) составляют очень небольшую часть всех А. г. и до появления неврологических симптомов, связанных с воздействием большой опухоли на окружающие ее структуры, являются клинически «немыми» опухолями.
В зависимости от размера различают микроаденомы (диаметр опухоли меньше 10 мм) и макроаденомы гипофиза, которые могут существенно различаться по клиническому течению и реакции на различные виды терапии. А. г. чаще являются солидными опухолями с хорошо различимой капсулой (однако у микроаденом капсула менее выражена или даже совсем отсутствует). В А. г. могут быть кистозные изменения, признаки кровоизлияний в опухоль, кальцификаты. Последние особенно характерны для пролактином. У большинства А. г. нет морфологических признаков злокачественности. однако многие из них (особенно пролактиномы и пролактосоматотропиномы) проявляют склонность к прорастанию в твердую оболочку головного мозга и окружающие гипофиз костные структуры.
На ранней стадии А. г. развиваются в полости турецкого седла (эндоселлярные опухоли), Постепенно увеличиваясь, опухоль может распространяться книзу, в клиновидную пазуху (инфраселлярно), кверху — в направлении диафрагмы турецкого седла и перекреста зрительных нервов (супраселлярно), латерально, оказывая воздействие на структуры кавернозного синуса, базальные отделы височных долей головного мозга и магистральные сосуды головы, кзади — в направлении ствола мозга (ретроселлярно) и кпереди — в направлении лобных долей, глазницы, решетчатого лабиринта и полости носа (антеселлярно).
Клинические, радиоиммунологические, иммунно-гистохимические и электронно-микроскопические характеристики А. г. не всегда совпадают. Наибольшие сложности связаны с весьма часто обнаруживаемой радиоиммунологическими методами гиперпролактинемией, которая развивается не только при пролактиномах, но и при других типах А. г. вследствие избыточной продукции пролактина окружающими опухоль пролактотрофами. В некоторых случаях в «немых» А. г. обнаруживают секреторные гранулы, похожие на гранулы, содержащие АКТГ или пролактин, что объясняют образованием гормонов с измененными биологическими свойствами.
Патогенез А. г. изучен недостаточно. Существует концепция первичного поражения гипоталамуса со вторичным вовлечением в процесс ткани аденогипофиза, последовательно проходящей стадии гиперплазия → аденоматоз → аденома, а также концепция первичного поражения гипофиза, следствием которого является возникновение аденомы. Образование некоторых А. г. (тиреотропином, гонадотропином) происходит вследствие гипоталамической гиперстимуляции гипофиза, подтвержденной исследованием продукции рилизинг-гормонов гипоталамусом, на фоне первичного снижения активности периферических желез внутренней секреции (например, при первичном гипотиреозе, гипогонадизме), что указывает на существование различных механизмов формирования А. г. Гормонально-неактивные А. г. не вызывают четких эндокринно-обменных нарушений. Постепенно развивающийся гипопитуитаризм при гормонально-неактивных А. г объясняется повреждением растущей опухолью ткани гипофиза.
Клинические проявления гормонально-активных А. г. состоят из эндокринно-обменного синдрома, офтальмоневрологических и рентгенологических симптомов. Выраженность эндокринно-обменного синдрома отражает уровень избыточно вырабатываемого гормона гипофиза и степень повреждения ткани, окружающей опухоль. При некоторых А. г., например кортикотропиномах, некоторых тиреотропиномах, клиническая картина обусловлена не столько избыточной выработкой самого тропного гормона, сколько связанной с этим активацией органа-мишени, выражающейся гиперкортицизмом, Тиреотоксикозом.
Офтальмоневрологические симптомы, свидетельствующие о наличии А. г. (первичная атрофия зрительных нервов, изменения поля зрения по типу битемпоральной гемианопсии, гипопсии и др.), зависят от супраселлярного роста опухоли, при этом из-за давления опухоли на диафрагму турецкого седла возникает головная боль, локализующаяся в лобной, височной, позади глазничной областях, обычно тупая, не сопровождающаяся тошнотой, не зависящая от положения тела и не всегда снимающаяся аналгезирующими средствами. Дальнейший рост опухоли кверху приводит к повреждению гипоталамических структур. Рост А. г. в латеральном направлении вызывает сдавление III, IV, VI и ветвей V черепных нервов с развитием офтальмоплегии и диплопии. Рост опухоли книзу, в направлении дна турецкого седла, и распространение процесса в пазуху клиновидной кости, решетчатые пазухи может сопровождаться чувством заложенности носа и истечением из носа цереброспинальной жидкости (ликвореей).
Внезапное усиление головной боли и офтальмоневрологической симптоматики у больных с А. г. связано чаще всего либо с ускорением роста опухоли, например в период беременности, либо с кровоизлиянием в опухоль. Кровоизлияние в опухоль считают тяжелым, но не фатальным осложнением. Установлено, что кровоизлияния в А. г. происходят довольно часто и могут приводить, помимо усиления головной боли, зрительных нарушений и развития гипопитуитаризма, к спонтанному «излечению» от гормонально-активной А. г. Спонтанные «излечения» наиболее присущи пролактиномам. Увеличение опухоли во время беременности, возможно, связано с неизбежным увеличением аденогипофиза в этот период; отмечено, что у большинства больных с пролактиномами после родоразрешения опухоль уменьшается.
Симптомами А. г., выявляемыми при рентгенологическом исследовании, являются изменение формы и размеров турецкого седла, истончение и деструкция костных структур, образующих его, и др. При компьютерной томографии может быть визуализирована и сама опухоль.
Для отдельных гормонально-активных А. г. характерны специфические клинические симптомы. Пролактиномы у женщин проявляются синдромом галактореи — аменореи (см. Галактореи — аменореи синдром). Нередко основным эндокринным проявлением этих опухолей является только галакторея или только нарушение менструального цикла, или бесплодие, но чаще отмечают сочетание этих симптомов. Примерно у трети женщин с пролактиномами наблюдаются умеренное ожирение, нерезко выраженный гипертрихоз, акне, себорея волосистой части головы, нарушения половой функции — снижение Либидо, Аноргазмия и др. У мужчин основными эндокринными проявлениями пролактиномы являются нарушения половой функции (снижение либидо, импотенция), Гинекомастия и галакторея сравнительно редки. У женщин с пролактиномами к моменту выявления опухоли офтальмоневрологические нарушения встречаются не более чем в 26% случаев, у мужчин офтальмоневрологическая симптоматика доминирует. Это связано, по-видимому, с тем, что у женщин пролактиномы чаще выявляют еще на стадии микроаденомы, а у мужчин из-за медленного нарастания таких неспецифических симптомов, как половая слабость и др., почти всегда обнаруживают опухоль уже больших размеров.
Соматотропиномы клинически проявляются синдромом акромегалии (Акромегалия) или Гигантизмом у детей. При акромегалии помимо типичных для этой болезни изменений скелета и мягких тканей могут повышаться АД, развиваться ожирение и симптомы сахарного диабета; нередко наблюдается увеличение щитовидной железы (чаще без нарушения функции). Часто отмечают гирсутизм, появление папиллом, невусов, бородавок на коже, выраженную сальность кожи, усиленное потоотделение; работоспособность больных снижена. Офтальмоневрологическая симптоматика при соматотропиномах развивается на определенной стадии при экстраселлярном росте опухоли. Кроме перечисленных выше симптомов отмечают периферическую полиневропатию, проявляющуюся парестезиями, снижением чувствительности в дистальных отделах конечностей, болями в конечностях.
Кортикотропиномы относятся к редко встречающимся А. г. По современным данным, при болезни Иценко — Кушинга (см Иценко — Кушинга болезнь) кортикотропиномы обнаруживаются почти в 100% случаев. Прогрессирующее увеличение кортикотропином после двусторонней адреналэктомии. произведенной по поводу болезни Иценко — Кушинга, называют синдромом Нелсона. Кортикотропиномы чаще, чем А. г. других типов, могут малигнизироваться и метастазировать. Эндокринно-обменный синдром при кортикотропиномах обусловлен как гиперкортицизмом с проявлениями, характерными для болезни Иценко — Кушинга, так и гиперпродукцией АКТГ и родственных ему пептидов — β-липотропного фактора гипофиза, меланоцитостимулирующего гормона, с усилением пигментации кожи. Офтальмоневрологическая симптоматика при кортикотропиноме обычно не выявляется, поскольку эти опухоли, вызывающие тяжелые эндокринные нарушения, диагностируются, как правило, рано. Для кортикотропином характерны Эндокринные психические расстройства.
Гонадотропиномы и тиреотропиномы также являются редко встречающимися А. г. Их эндокринно-обменные проявления зависят от того, первичны ли эти опухоли, или они развились вследствие длительно существующего поражения железы-мишени (например, при гипогонадизме или гипотиреозе). Первичные тиреотропиномы вызывают развитие тиреотоксикоза, вторичные обнаруживаются на фоне гипотиреоза. При гонадотропиномах отмечают гилогонадизм, редко — галакторею в результате сопутствующей гиперсекреции пролактина тканью аденогипофиза, окружающей опухоль. Гонадотропиномы диагностируются обычно на основании офтальмоневрологических симптомов, т.к. эндокринные проявления этих опухолей неспецифичны.
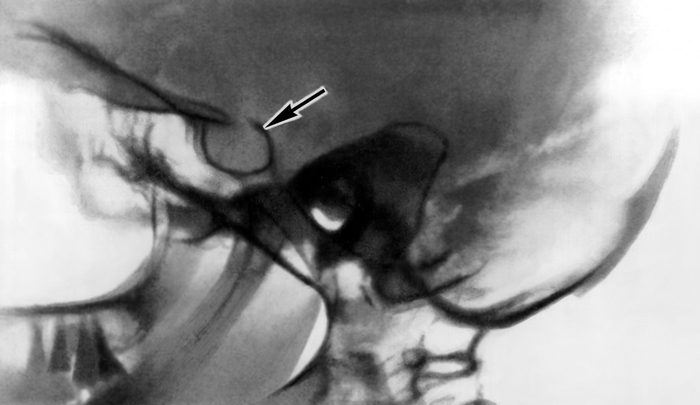
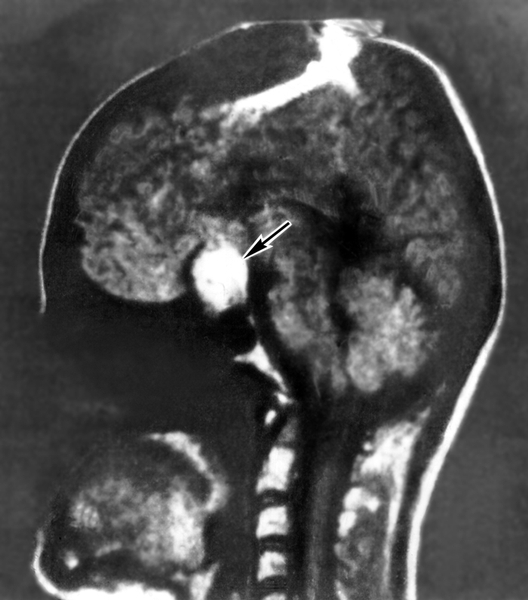
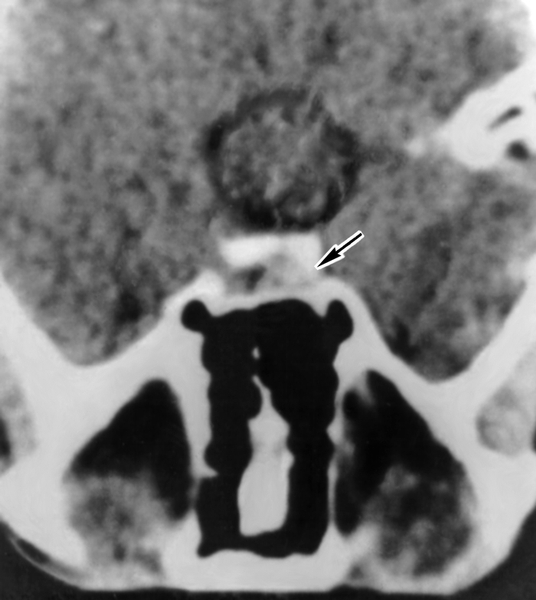
Основными методами диагностики А. г. являются клинико-биохимическое и рентгенологическое исследование (краниография), радиоиммунологический метод, компьютерная томография, ЯМР-томография. При подозрении на А. г. в первую очередь производят рентгенокраниографию (рис. 1) в двух проекциях и томографию области турецкого седла для выявления характерных признаков внутриселлярного объемного процесса, вызывающего изменения костных структур — остеопороз, деструкцию спинки турецкого седла и др. Характерной является двухконтурность дна турецкого седла. Установить присутствие опухоли, особенности ее структуры (солидная, кистозная и др.), направление распространения и величину позволяет компьютерная томография (рис. 2) с контрастным усилением. ЯМР-томография при А. г. позволяет в некоторых случаях выявить инфильтративный рост опухоли (рис. 3). При подозрении на латеральный рост опухоли (в сторону кавернозных синусов) проводят церебральную ангиографию. С помощью пневмоцистернографии обнаруживают смещение хиазмальных цистерн, а также признаки «пустого» турецкого седла (см. Гипофиз).
Специфичным высокочувствительным методом диагностики А. г. является радиоиммунологическое определение концентрации гипофизарных гормонов в сыворотке крови.
Диагностика А. г. обязательно должна быть комплексной. Заподозрить А. г. можно при наличии эндокринно-обменного синдрома или офтальмоневрологических нарушений. Выраженная эмоциональная лабильность больных с А. г., трудности диагностического поиска, вероятность гипердиагностики, медленный рост и доброкачественное клиническое течение многих А. г. требуют тактичного и бережного ознакомления больных с результатами обследования. Врач прежде всего должен убедиться, что эндокринно-обменный синдром не явился результатом приема некоторых лекарственных средств (нейролептиков, ряда антидепрессантов и противоязвенных препаратов, вызывающих развитие галактореи, или кортикостероидов, способствующих появлению так называемого кушингоидизма и др.) или нервно-рефлекторных воздействий (частая самопальпация молочных желез, наличие внутриматочного контрацептива, хронический аднексит, которые могут способствовать возникновению рефлекторной галактореи). Обязательно должен быть исключен первичный гипотиреоз, являющийся частой причиной галактореи. Вслед за этим назначают определение концентрации тропных гормонов гипофиза в крови и рентгенологическое исследование черепа. Значительное увеличение концентрации соответствующего гормона в крови в сочетании с рентгенологическими признаками А. г. подтверждает диагноз. Если при соматотропиномах к моменту диагностики, как правило, выявляют макроаденомы, то пролактиномы, особенно у женщин, часто диагностируют лишь на основании значительной пролактинемии (выше 100 мкг/л) при нормальных размерах турецкого седла. Если концентрация гормонов гипофиза в крови невысока, а рентгенологическое исследование указывает на наличие объемного образования в области турецкого седла, используют компьютерную томографию, ЯМР-томографию, пневмоцистернографию, церебральную ангиографию.
Для выявления аномальной реакции аденоматозной ткани на фармакологическое воздействие используют также специальные нагрузочные фармакологические пробы. При подозрении на А. г. больного следует направить на консультацию к специалисту-офтальмологу. Исследование остроты и полей зрения, осмотр глазного дна позволяют диагностировать зрительные нарушения (хиазмальный синдром), иногда — поражение глазодвигательного нерва.
Дифференциальный диагноз проводят с гормонально-неактивными опухолями, расположенными в области турецкого седла, с опухолями негипофизарной локализации, продуцирующими пептидные гормоны, и с гипоталамо-гипофизарной недостаточностью (Гипоталамо-гипофизарная недостаточность) неопухолевого генеза. Дифференцировать А. г. необходимо с синдромом «пустого» турецкого седла, для которого также характерно развитие офтальмоневрологического синдрома.
Лечение А. г. комплексное, зависит от типа аденомы (гормонально-активная или гормонально-неактивная), ее размеров, выраженности и тяжести клинических проявлений. Эффективность оперативного лечения, дистанционной и внутритканевой лучевой терапии, медикаментозного лечения зависит от стадии развития опухоли и тяжести клинической симптоматики.
Пролактиномы, независимо от размеров, при отсутствии нарастающих нарушений зрительных функций сначала лечат консервативно агонистами дофаминовых рецепторов (парлоделом и др.), при этом на фоне длительного лечения женщинам можно разрешить беременность. Лечение рефракторных к медикаментозной терапии эндоселлярных пролактином оперативное. Используют также прецизионное протонное облучение. Предпочтение отдается микрохирургическим методам лечения. При больших опухолях, распространяющихся на параселлярные структуры, проводят нейрохирургическую операцию с последующей послеоперационной лучевой терапией.
Для соматотропином и пролактосоматотропином при эндоселлярной локализации опухоли оперативное лечение и протонная лучевая терапия являются альтернативными методами. При невозможности радикального оперативного лечения из-за прорастания опухоли в решетчатые пазухи и глазницу или при крайне больших размерах опухоли в послеоперационном периоде для профилактики роста опухоли проводят дистанционную гамма-терапию, используют парлодел или другие препараты — агонисты дофаминовых рецепторов.
Кортикотропиномы у больных молодого возраста, проявляющиеся синдромом Нелсона или болезнью Иценко — Кушинга легкой или средней тяжести, чаще подвергают дистанционной лучевой терапии; при небольших размерах опухоли предпочтение отдают протонному облучению. В тяжелых случаях целью первого этапа лечения является ликвидация или уменьшение степени гиперкортицизма с помощью химиотерапии и оперативного удаления одного или обоих надпочечников, а дистанционное облучение гипофиза (предпочтительно — протонное) проводят на следующем этапе лечения.
Тиреотропиномы и гонадотропиномы лечат в зависимости от их величины и распространенности, начиная с заместительной гормонотерапии, в дальнейшем, при необходимости, присоединяют оперативное лечение и лучевую терапию.
Лечение гормонально-неактивных А. г. комплексное (оперативное лечение и лучевая терапия); в последующем больным назначают корригирующую гормонотерапию.
Необходимо подчеркнуть, что после оперативного, лучевого, а тем более комплексного лечения больные с А. г. должны оставаться под постоянным наблюдением эндокринолога. В процессе комплексного лечения, и особенно после него, возможно развитие надпочечниковой недостаточности (см. Надпочечники) и гипоталамо-гипофизарной недостаточности (Гипоталамо-гипофизарная недостаточность).
Прогноз А. г. зависит от величины, гормональной активности опухоли и клинического течения болезни. При пролактиномах прогноз для жизни благоприятен, за исключением случаев малигнизации опухолей.
Библиогр.: Виноградова И.Н. и Тяпина Р.С. Современные представления о лечении опухолей гипофиза, Вопр. нейрохир., № 3, с. 52, 1987; Дедов И.И., Беленков Ю.Н., Мельниченко Г.А. и др. Использование ядерно-магнитного резонанса в диагностике аденом гипофиза, Пробл. эндокринол., т. 35, № 4, с. 33, 1989, библиогр.; Опухоли гипофиза и хиазмально-селлярной области, под ред. Б.А. Самотокина и В.А. Хилысо, Л., 1985; Старкова Н.Т. Клиническая эндокринология, с. 12, М., 1983; Г.А. Мельничевко, К.И. Минатва.
Рис. 1. Рентгенограмма черепа (боковая проекция) больной с макропролактиномой: видно значительное увеличение размеров турецкого седла (указано стрелкой).
Рис. 3. Томограмма головы, полученная методом ЯМР-томографии (сагиттальный разрез), больной с пролактиномой (указана стрелкой).
Рис. 2. Компьютерная томограмма области турецкого седла (аксиальная проекция) больного с соматотропиномой (указана стрелкой).
Аденома гипофиза (adenoma hypophysis)
опухоль, происходящая из аденоцитов передней доли гипофиза; проявляется эндокринными нарушениями, а при росте за пределы турецкого седла — расстройствами зрения и другими неврологическими нарушениями.
Аденома гипофиза анапластическая (устар.; a. hypophysis anaplasticum) — см. Аденокарцинома гипофиза.
Аденома гипофиза ацидофильная (a. hypophysis acidophilicum; син.: А. гипофиза оксифильная, А. гипофиза эозинофильная) — А. г., развивающаяся из ацидофильных аденоцитов; проявляется гигантизмом или акромегалией.
Аденома гипофиза базофильная (a. hypophysis basophilicum) — А. г., развивающаяся из базофильных аденоцитов; проявляется чаще в форме болезни Иценко — Кушинга.
Аденома гипофиза главно-клеточная — см. Аденома гипофиза хромофобная.
Аденома гипофиза злокачественная (устар.; a. hypophysis malignum) — см. Аденокарцинома гипофиза.
Аденома гипофиза индифферентно-клеточная — см. Аденома гипофиза хромофобная.
Аденома гипофиза оксифильная (a. hypophysis oxyphilicum) — см. Аденома гипофиза ацидофильная.
Аденома гипофиза смешанная (а. hypophysis mixtum) — А. г., развивающаяся из различных аденоцитов (хромофобных, ацидофильных, базофильных); проявления зависят от преобладания того или иного типа аденоцитов.
Аденома гипофиза хромофобная (a. hypophysis chromophobicum; син.: А. гипофиза главно-клеточная, А. гипофиза индифферентно-клеточная) — А. г., развивающаяся из хромофобных аденоцитов; обычно проявляется синдромом адипозогенитальной дистрофии, а при больших размерах — признаками сдавления нервных образований.
Аденома гипофиза эозинофильная (a. hypophysis eosinophilicum) — см. Аденома гипофиза ацидофильная.