Аденома надпочечника поддается только хирургическому удалению. В некоторых случаях вмешательство можно отложить, за образованием просто наблюдают. Хирургическое удаление возможно провести тремя способами, каждый из которых имеет свои преимущества и недостатки. О том, когда требуется операция для аденомы надпочечника, как именно она удаляется, а также о восстановлении и жизни после, читайте далее в нашей статье.
Медикаментозного метода лечения при аденоме надпочечника не существует. Тем не менее не все опухоли нуждаются в срочном удалении. Для гормонально-активных образований показанием является избыточное образование кортизола, альдостерона и половых гормонов. Операция проводится при:
- выраженных обменных нарушениях (ожирение, сахарный диабет);
- тяжелом течении гипертонии, которая не снимается комбинацией 2-3 гипотензивных препаратов;
- нарушении половой функции – импотенции, снижении полового влечения у мужчин или симптомах вирилизации (рост волос на теле и лице у женщин, сбой менструального цикла, бесплодие).
Чаще всего удаляют альдостеромы и кортикостеромы. Если аденома не вырабатывает гормоны, то ее обнаружение чаще всего является случайной находкой.
Некрупные опухоли не нуждаются в оперативном лечении, но при достижении 4 и более см или быстром росте аденома становится подозрительной в отношении злокачественного перерождения и требует удаления.
А здесь подробнее об УЗИ надпочечников.
Для того чтобы правильно выбрать метод операции и снизить риск осложнений, пациентам важно пройти комплексное обследование. Оно включает:
- анализы крови: общий, биохимический с определением сахара, холестерина, печеночных и почечных проб, коагулограмма, кортизол, ренин, альдостерон, катехоламины, кислотность, электролиты;
- анализ мочи: общий, кортизол, катехоламины и их метаболиты (конечные продукты обмена);
- ЭКГ;
- визуализацию надпочечников – УЗИ, КТ (МРТ);
- УЗИ брюшной полости;
- рентгенографию, томографию области гипофиза;
- экскреторную урографию (введение контраста для исследования почек);
- ангиографию брюшной аорты;
- сцинтиграфию (радиоизотопное сканирование) надпочечника и костей, скелета при риске метастазов;
- тонкоигольную аспирационную биопсию надпочечника.
Последние два метода назначают при признаках злокачественного роста опухоли, что при аденомах бывает редко.
Смотрите на видео о процедуре биопсии надпочечника:
Операция на надпочечниках является существенным стрессом для организма, так как она влияет на все показатели обмена, кровообращения, электролитного состава крови, водно-солевого баланса. Поэтому при обнаружении отклонений от нормы уровня холестерина, сахара, артериального давления, ритма сердца они должны быть максимально приведены к норме. Гормональный дисбаланс также стараются по возможности компенсировать или провести симптоматическую терапию.
Аденома надпочечника – это доброкачественная опухоль, которая чаще всего расположена с одной стороны. Поэтому наиболее распространенными методами ее удаления является лапароскопия (разрезы на животе) или через поясничный (ретроперитонеальный) доступ. При наличии противопоказаний к ним применяют открытый способ.
Для нее необходим специальный инструментарий, который позволяет хирургу видеть ход операции. С помощью роботизированной системы DaVinci (Да Винчи) хирург управляет ходом адреналэктомии на расстоянии, он даже может непосредственно не присутствовать в операционной. Последний вариант является пока экономически самым затратным.
Лапароскопия предусматривает введение газовой смеси в живот для увеличения операционного поля, это рефлекторно может ухудшить легочную вентиляцию и работу сердца.
К достоинствам метода относятся:
- небольшие разрезы на коже;
- отсутствие длительного восстановительного периода;
- больной может встать с постели и ходить через несколько часов;
- риск грыжевого выпячивания передней брюшной стенки отсутствует;
- послеоперационный болевой синдром умеренный, достаточно применения обычных обезболивающих препаратов для его снятия;
- низкая вероятность кровопотери;
- есть возможность осмотра брюшной полости с увеличением и поворотом инструмента в разные стороны;
- из-за отсутствия контакта с перчатками и перевязочным материалом реже появляются спайки кишечника.

Его выбирают для крупных образований, которые могут оказаться злокачественными, или при подтвержденном диагнозе рака. Традиционный доступ с рассечением передней брюшной стенки также выполняется, если у больного имеется выраженное ожирение, а поясничный метод по каким либо причинам не может быть использован.
Основной недостаток – тяжелый восстановительный период с сильным болевым синдромом, необходимостью пребывания в стационаре 2-3 недели после операции, так как имеется риск нагноения, кровотечения, нарушения работы кишечника.

Эндоскоп вводится через поясничную область в забрюшинное (ретроперитонеальное) пространство. Обладает преимуществами перед передним доступом из-за близости расположения почек с надпочечниками к спине. Отсутствует необходимость прохождения через органы брюшной полости и их смещения, этот способ не противопоказан при спаечной болезни.
После операции пациент может передвигаться по палате уже к вечеру, нет существенных диетических ограничений. Отличительной особенностью является отсутствие видимости органов брюшной полости и пути продвижения инструмента, труднее менять направление из-за ограниченного пространства, что требует высокой профессиональной квалификации хирурга, поэтому выполняется не во всех клиниках.
Самый распространенный метод адреналэктомии – лапароскопический боковой доступ. Пациент укладывается на противоположный бок, операционный стол устанавливают под изгибом так, чтобы реберная дуга и подвздошная кость были удалены друг от друга максимально.
Этапы операции:
- Введение газовой смеси.
- Установка инструментов по передней, средней и задней линии подмышек на уровне поясницы.
- Рассечение связки между почкой и селезенкой (слева) или печенью и ободочной кишкой (справа).
- Нахождение надпочечника, выделение его из капсулы, перевязка вены, артерии и удаление.
- Снижение внутрибрюшного давления.
- Осмотр ложа надпочечника, остановка кровотечения.
- Установка дренажа.
- Ушивание брюшины и кожи.
Реабилитационный период имеет особенности в зависимости от метода операции.
Больной остается в стационаре на сутки до контрольного осмотра. Ограничения по двигательному режиму требуются не более 2-3 часов, затем можно ходить. Если нет признаков осложнений, то пациент выписывается под наблюдение эндокринолога и по месту жительства.
После доступа через брюшную полость нужно обеспечить щадящее питание. На протяжении 12 часов нельзя есть, пить можно по 20-30 мл. К вечеру разрешается легкий ужин – протертый суп или овсяная каша, кефир, но не более стакана.
На 3 недели рекомендуется составлять рацион из таких блюд:
- отварные овощи, пюре из картофеля;
- каши, кроме перловой, ячневой, пшена, все остальные крупы варят в 1,5-2 раза дольше;
- подсушенный хлеб, сухари;
- некислые свежие молочные продукты в натуральном виде (без искусственных добавок, красителей);
- мясное и рыбное суфле, паровые тефтели, котлеты;
- сладкие фрукты для приготовления сока, компота, киселя;
- отвар шиповника, цикорий, слабо заваренный чай, настой мяты и ромашки.
На 1-2 месяца под полным запретом находится алкоголь, жирные, острые, соленые и жареные блюда.
Постельный режим продолжается около суток, пить не разрешается, но можно смачивать губы водой и соком лимона. На утро можно начинать пить и есть небольшими порциями.
В первый день назначается питьевая диета – кисель, рисовый или овсяный отвар, процеженный компот, слабый мясной бульон. Со вторых суток рацион постепенно расширяется за счет кисломолочных продуктов, сухарей, парового омлета.
С третьего дня переходят на меню, рекомендованное при лапароскопической адреналэктомии. Обычно пациенту необходимо стационарное наблюдение не менее 2 недель, затем он выписывается для продолжения лечения в поликлинических условиях.
Процент смертельных случаев после удаления надпочечника не превышает 0,3-0,5%. Тем не менее эта операция является довольно сложной, так как выброс гормонов в кровь может вызвать неконтролируемое нарушение показателей кровообращения, особенно при наличии феохромоцитомы. Если задета вена почек или нижняя полая, то срочно необходимо вскрытие брюшной полости для остановки кровотечения.
Если у больного был эндоскопический вид операции, то он в экстренном порядке меняется на открытый.
К вероятным осложнениям относятся:
- повреждение селезенки, кишечника, поджелудочной железы;
- кровотечение;
- воспаление брюшины (перитонит);
- инфицирование послеоперационной раны;
- остановка перистальтики (сокращений) кишечника;
- образование тромба внутри сосуда, передвижение его по кровеносному руслу с закупоркой более мелких сосудистых ветвей.

Надпочечниковая недостаточность при одностороннем поражении бывает редко, но длительный выброс избыточного количества кортизола снижает образование гипофизом кортикотропина, из-за чего второй надпочечник бывает не активен. Проявляется низким давлением крови, снижением уровня сахара, натрия, резкой слабостью. Это требует введения гормонов с последующим медленным снижением их дозы.
В целом прогноз после удаления аденомы благоприятный, особенно если не успели развиться сосудистые осложнения артериальной гипертензии и сахарного диабета. У большинства пациентов адреналэктомия позволяет достичь восстановления гормонального фона, улучшения самочувствия и повышения работоспособности.
А здесь подробнее о продуктах для надпочечников.
Высокая гормональная активность аденомы или размер более 4 см при отсутствии симптомов относятся к показаниям для операции. Она является единственным вариантом лечения для таких пациентов. Проводится эндоскопическим методом – лапароскопия или ретроперитонеоскопия. При сомнительном диагнозе назначается открытая адреналэктомия.
Для снижения риска осложнений нужно провести полное обследование до операции. Течение восстановительного периода зависит от вида хирургического вмешательства. При ранней диагностике аденомы ее удаление повышает качество жизни пациентов.
В некоторых ситуациях обязательно проводится удаление надпочечника, последствия при этом будут для организме женщин и мужчин. Они могут появиться сразу или же в отдаленной перспективе, даже если была операция по удалению аденомы.
При заболевании или после операции требуется тщательно выбирать продукты для надпочечников. Ведь влияние питания на выработку гормонов и, соответственно, на работу органов велико. Для больных при гиперплазии и аденоме после удаления полезна диета с исключением продуктов, вредных и для здорового человека.
Если обнаружена феохромоцитома, операция требуется в 90% случаев. Для начала проводится подготовка пациента для исключения гипертонического криза и прочих нарушений. После операции феохромоцитомы надпочечника нужна реабилитация, диета. Прогноз для жизни хороший. Можно ли алкоголь?
Может быть гиперплазия надпочечников как врожденная у детей, так и приобретенная у взрослых. Гиперплазия коры, ножки может быть нодулярная, узловая. Лечение подразумевает удаление или подавление продуцирования.
При подозрении на наличие определенных патологий проводят УЗИ надпочечников. Его делают немного по-разному ребенку, у женщин и мужчин. Подготовка минимальная. Норма в размерах может отличаться в зависимости от возраста и пола. Что делать, если есть образование?
При такой патологии, как опухоль надпочечника операция является единственным радикальным решением вопроса. Иногда, при наличии небольшого образования, или отсутствия роста, лечение может заключаться в поддерживающей терапии и динамическом наблюдении.

Тип хирургического вмешательства полностью зависит от задачи, которую преследует хирург. При открытом доступе проводится рассечение, и железа вместе с новообразованием удаляется. Лапароскопическим методом также можно проводить удаление опухоли надпочечника, но при этом делаются небольшие разрезы, что в значительной степени снижает риск проникновения инфекции и сокращает восстановительный период.
Операция по удалению опухоли надпочечника должна проводиться в следующих случаях:
- Если опухоль генерирует избыточное количество гормонального вещества. При этом происходит развитие синдрома Кушинга (гиперкортицизм с повышением веса и давления, нарушением обмена глюкозы, снижением иммунитета), или синдрома Кона (альдостеронизм с выведением калия и жидкости, развитием судорожного синдрома и миастении).
- При симптоматике, которая не купируется при помощи лекарственных средств (феохоромоцитома с повышением давления и опасностью развития инсульта или инфаркта).
- При подозрении на перерождении опухоли в злокачественное новообразование.
- Если опухоль при наблюдении в динамике сильно увеличилась в размерах.
Основные моменты подготовки к оперативному вмешательству такие же, как и при других патологических состояниях. Но при наличии гормонально активной опухоли надпочечников большой проблемой становится гормональный дисбаланс. Избыток ряда веществ в крови у больного может привести к серьезным осложнениям.
Состояние больного следует привести к норме до проведения операции. Это достигается путем назначения ряда препаратов, купирующих высокое давление, восстанавливающих основные виды обменных процессов. Данный процесс занимает от нескольких дней до нескольких недель, в зависимости от степени нарушений.
Обязательным условием становится проведение всех необходимых исследований. Большинство опухолей надпочечников могут быть прекрасно отображены при помощи КТ или МРТ. Эти процедуры помогают также уточнить, является ли новообразование доброкачественным или нет. Дело в том, что злокачественные процессы выглядят при этом несколько иначе, чем прочие опухоли.
С целью уточнения локализации процесса иногда рекомендуется прохождение сцинтиграфии. Она заключается в том, что больному вводят радиоактивное вещество внутривенно. Это исследование достаточно информативное и безопасное, но весьма дорогостоящее.
- при наличии беременности сообщить об этом врачу;
- известить о приеме лекарственных препаратов или трав, не отмеченных в амбулаторной карточке;
- обычно при постоянном использовании кроворазжижающих средств, их следует прекратить принимать за пару недель до операции;
- врач обязан предоставить пациенту список лекарств, необходимых для приема после операции, чтобы больной взял их с собой в больницу;
- с врачом или медицисткой сестрой оговаривается диета, которую требуется соблюдать для подготовки к хирургическому лечению;
- за один день до проведения операции следует сделать очистительную клизму.
Существует два основных способа оперативного вмешательства при опухоли надпочечников. Это – открытая и лапароскопическая адреналэктомия.
При опухоли больших размеров оперативное вмешательство проводится при помощи открытой адреналэктомии. При этом существует несколько форм доступа, которые выбирает хирург:
- Передний. Осуществляется через горизонтальный надрез под грудной клеткой. При удалении одного органа разрез производится со стороны его локализации. Иногда разрез делается вертикально.
- Задний. Надрез проводится на спине ниже грудной клетки.
- Боковой. Часто используется при выраженном ожирении у больного.
- Брюшной. Надрезается часть грудной клетки и брюшной полости. Такой метод применяется для удаления опухоли большого размера, и позволяет оценить состояние близлежащих тканей.
Эта методика в настоящее время используется достаточно часто. Для ее проведения не требует полное вскрытие одной из полостей тела. Хирург делает четыре надреза, не превышающие 1, 3 сантиметра. В них помещается камера для визуализации процесса и специальные инструменты. Сосуды в ходе операции прижигаются. Железа после удаления направляется на гистологическое исследование в лабораторию.
После проведения оперативного вмешательства пациент помещается в палату со специальным оборудованием, которое позволяет мониторировать все основные жизненные функции его организма. Если использовался открытый доступ, больной может быть выписан через неделю, а в случае лапароскопической методики реабилитационный период сокращается до нескольких дней.
Самое важное – это определения гормонального состояния человека. С этой целью используются различные методики, в том числе и лабораторные тесты. Внимательно отслеживается и контролируется давление и степень вероятности инфекционного заражения. При удалении обоих надпочечников сразу рекомендуется прием заместительной терапии гормонами. При операции на одном органе чаще всего такое лечение не требуется.
Как при любом оперативном лечении при такой операции, как удаление опухоли надпочечника последствия могут быть следующие:
- тромбоэмболия;
- нарушения дыхания;
- повреждение структур близлежащих органов;
- инсульт или острая коронарная недостаточность;
- непереносимость лекарственных препаратов;
- нарушение гормонального фона;
- колебания АД;
- кровотечение;
- болевой синдром;
- спаечный процесс.
При своевременном обнаружении и удалении опухоли прогноз для жизни и последующей трудовой деятельности считается благоприятным.
У больного после удаления андростеномы может сохраняться низкий рост. После оперативного вмешательства по поводу феохомоцитомы иногда наблюдаются остаточные явления в виде частого сердцебиения, преходящей или постоянной гипертонии, которая снижается при помощи антигипертензивной терапии.
После устранения альдостеромы почти 70% больных выздоравливают. Через 1,5-2 месяца после удаления котикостеромы доброкачественного характера симптомы исчезают, значительно улучшается общее состояние больного и изменяется внешний вид.
При наличии раковой опухоли и наличия метастазов прогноз неблагоприятный.
Многие годы безуспешно боретесь с ПРОСТАТИТОМ и ПОТЕНЦИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить простатит принимая каждый день.
Большинство пациентов после такой процедуры не ощущают неприятные симптомы в течение следующих 14 лет (приблизительное число), лишь 10 из 100 больных еще раз проходят этот путь. В послеоперационный период после удаления аденомы простаты очень важно соблюдать все предписания, дабы не спровоцировать развития осложнений. Это обусловлено особыми условиями, ведь пациенту будет вставлен катетер в мочевик для дренажа мочи и крови.
Восстановление будет длительным. Оно состоит из нескольких периодов: реабилитация в стенах больницы и восстановление в домашних условиях. В это время нельзя сразу же возвращаться к привычному образу жизни, ведь следует хотя бы на 2 недели дать своему организму отдохнуть.
Для улучшения потенции наши читатели успешно используют M-16. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Реабилитация после удаления аденомы простаты начинается сразу же после проведения хирургического вмешательства. Пациента переводят в палату, где он должен будет проснуться после наркоза. В его мочевом пузыре будет находиться катетер, что иногда может спровоцировать повторные спазмы. Их очень трудно лечить, но со временем они пойдут самостоятельно.
Последующая методика лечения сводится к выжиданию. При отсутствии осложнений и инфицирования, пациент проходит следующий этап восстановления мочеиспускания после удаления аденомы простаты.
Больному нужно постоянно следить за своим состоянием и составом мочи. Допускаются кровяные примеси, что свидетельствует о заживлении раны. Но тут нужно придерживаться одного условия: количество крови в моче должно быть незначительным. Обычно по возвращении домой мужчина перестает фиксировать примеси в моче из-за их отсутствия.
Прооперированный человек после удаления аденомы простаты задумывается о восстановительном периоде. Так, сколько дней стоит провести в постели? Все зависит от выбранной методики оперирования и сложности случая. Одних пациентов домой отпускаю на следующий день, а другие поводят в палате около 8 суток. Катетер находится в мочевом пузыре от 4 до 8 дней.
Если удаление аденомы простаты прошло успешно, у пациента не было зафиксировано инфицирования раны, послеоперационный период продолжается в домашних условиях. В это время стоит в точности придерживаться рекомендаций медика, чтобы не возвратиться в больницу с осложнениями. В это время больному запрещено:
- Активно заниматься спортом или физическим трудом;
- Поднимать тяжелые предметы;
- Мерзнуть.
Это очень сложный и коварный период, так как человек не всегда может понять, что у него началось осложнение. Это особенно касается случаев ТУР операции, когда на теле мужчины нет разрезов. Внешняя и внутренняя рана требует времени для заживления, поэтому в течение ближайших 14 дней необходимо воздержаться от активного ритма жизни.
Если у человека была диагностирована аденома простаты, послеоперационный период требует соблюдения таких правил:
- Употребление небольшого количества воды для уменьшения напряжения мочевого пузыря (зависит от вида операции);
- Постельный режим с прогулками, но с полным отсутствием физической активности;
- Садится за руль автомобиля запрещено;
- Не делать потуги во время акта дефекации;
- Чтобы обеспечить соблюдение предыдущего пункта необходимо правильное и сбалансированное питание;
- Посещение уролога обязательно;
- Категорически запрещен прием препаратов, разжижающих кровь;
- Отказ от вредных привычек;
- Душ разрешен;
- Принятие ванны, посещение сауны и бани запрещено на месяц.
Период восстановления сложный, и в это время мужчине нельзя вести привычную сексуальную жизнь. Главная задача после такой операции по удалению простаты – максимально восстановить отток мочи, сексуальную функцию. Некоторым пациентам понадобится консультация сексолога.
Если же операция не принесла желаемого результата, тогда реабилитация после аденомы простаты сводится к установке в пенис простатического стента, который будет расширять просвет уретры. Это абсолютно безопасная процедура, так как изделие имеет маленький размер и не приносит дискомфорта.
Такие операции аденомы простаты очень эффективны, но все зависит от индивидуального организма человека и соблюдения предписаний врача. В период восстановления возможны разнообразные осложнения:
- Развитие воспалительного процесса;
- Нарушение мочеиспускания;
- ТУР-синдром;
- Кровотечение;
- Ретроградная эякуляция.
Мужской организм в период реабилитации усиленно старается восстановить баланс, поэтому он активно наращивает удаленные клетки. Это провоцирует высокую температуру и увеличивает интенсивность сокращения мышцы сердца. Такая усиленная работа ослабляет и без того нарушенный иммунитет, поэтому инфекция проникает в организм намного легче.
Проблемы с мочевым пузырем беспокоят пациентов гораздо меньше. Обычно причиной такого состояния становится ошибка медработника во время операции аденомы простаты. Но даже такой просчет можно за короткое время устранить. Но бывают случаи, когда организм таким симптом недержания мочи реагирует на произведенные действия. Со временем процесс мочеиспускания восстановится. Помочь пациенту смогут специальные препараты для тонизации мышц мочевого пузыря.
ТУР-синдром – редкое осложнение после операции. Его проявлением бывает тошнота и рвота. Такое состояние обусловлено попаданием в кровь жидкости (небольшая доза).
Кровотечение у больного во время реабилитации может произойти по двум причинам: врачебная ошибка или вскрытие артериального ствола. В любом случае следует обратиться к лечащему врачу за консультацией. Такое состояние может не нести большой угрозы здоровью пациента, ведь зачастую оно исчезает самостоятельно.
Последний вариант осложнений – ретроградная эякуляция может быть диагностирована в период реабилитации у некоторых мужчин. Все зависит от индивидуальных особенностей и реакции организма на произведенную операцию аденомы простаты. В любом случае при негативных признаках во время восстановления пациент обязан проконсультироваться с медиком.
Это самый первый и частый вопрос, который задают мужчины лечащему врачу после операции. Для каждого пациента будет вынесен свой приговор, но лишь у 30% прооперированных больных могут наблюдаться проблемы с дальнейшей половой жизнью. Особенно это проявляется у тех мужчин, которые и до операции имели проблемы с потенцией. Обычно негативные признаки после вмешательства усиливаются, но ненадолго.
Именно поэтому так важно контролировать свое состояние и проходить обследования у врача. Избавиться от таких сексуальных дисфункций можно только с помощью комплексного курса лечения. В большинстве случаев пациенты возвращаются к привычной жизни уже через месяц.
Реабилитация после такого вмешательства должна быть проведена в полной мере, чтобы организм смог восстановить все функции. В этот период не стоит выходить на работу. Рекомендованы пешие длительные прогулки на свежем воздухе. Уже через 2 недели, но только с разрешения врача, пациент сможет посещать бассейн и делать легкую разминку. Это ускорит процесс выздоровления.
Нельзя пренебрегать спортом после реабилитации. Установлено, что отсутствие движения и физической активности провоцирует рецидив или развитие других нарушений предстательной железы.
Какие нюансы стоит знать об операции по удалению аденомы простаты и в чем сложности процедуры? Что говорят отзывы тех людей, которые ее перенесли?
Аденома простаты, или, выражаясь научным языком, гиперплазия предстательной железы за последние десятилетия стала одной из самых популярных болезней мужской мочеполовой системы. Эта патология обнаруживается приблизительно у одной пятой части мужчин до 40 лет, у половины в возрасте 50 лет и в 9 из 10 случаев была обнаружена у мужчин до 80 лет. Эта болезнь возглавляет список случаев обращения к урологу, которые связаны не только с проблемами мочеиспускания, но и проблемами «сексуального здоровья».
Предстательная железа – один из важнейших внутренних органов, который принимает участие в исполнении мужчиной репродуктивной функции. С возрастом в этом органе могут образовываться уплотнения, сгустки материи, клубки волокон. Эти новообразования и называются гиперплазией.
На сегодняшний день эта патология успешно лечится как медикаментозно, так и путем прямого хирургического вмешательства. Самое главное – своевременно определить наличие заболевания и начать терапию, тогда можно достичь позитивных итогов даже без вмешательства хирургов.
Так как через предстательную железу проходит мочеиспускательный канал, из-за увеличения размера органа, этот канал сдавливается. Это и обуславливает основной признак этого заболевания – задержки в мочеиспускании. Обычно, это становится заметно когда за один раз мочи выделяется меньше, количество позывов увеличивается, и струя при этом со временем «вянет».
Среди причин можно выделить главным образом наследственную предрасположенность и возраст. Возраст является ключевым фактором, именно у мужчин, которым больше сорока лет, аденома встречается чаще. Не стоит доверять мифам о том, что венерические заболевания, перенесенные ранее, могут стать причиной развития новообразования. Также ею не является нерегулярная половая жизнь.
Часть симптомов уже были названы, но, кроме вышеперечисленных, стоит назвать еще такие:
- кажется, что после мочеиспускания мочевой пузырь не был целиком опустошен;
- эректильная дисфункция;
- ночные позывы к мочеиспусканию;
- данный процесс может прерываться.

Но когда заболевание достигло того уровня, когда вылечить его препаратами не представляется возможным, используют метод хирургического вмешательства. Этот метод является эффективнее медикаментозного, но он имеет свои недостатки и определенные риски, лечение можно назвать рисковым.
Самые популярные разновидности операций аденомы простаты:
- Трансуретральная резекция простаты (ТУР).
Суть заключается в том, что в уретру пациента вводится специальное устройство, которое называется резектоскоп. Во время вмешательства больной пребывает в положении лежа на спине, с раздвинутыми ногами, которые согнуты в коленях. С помощью этого прибора, введенного через внешнее отверстие мочеиспускательного канала, и проводится хирургическое вмешательство.
Посредством этого прибора осуществляется и процедура по удалению аденомы предстательной железы. Он способен «соскребать лишние ткани» и тут же выполнять «прижигание» капилляров, которые начинают кровоточить. Последняя манипуляция помогает избежать внутреннего кровотечения.
Одним из обязательных пунктов является установка во внешний мочеиспускательный канал катетера, ведущего к мочевому пузырю. Эта трубка будет изъята спустя неделю после хирургического вмешательства.
Трансуретральная резекция простаты (ТУР) относится к высокотехнологичным методам медицины, она существует не так давно, но успешно применяется в современной медицине для удаления гиперплазии предстательной железы.
Все действия чаще всего проводятся под общей анестезией. Иногда допускается применение спинномозговой анестезии в подобных случаях.
Очевидным плюсом является то, что не применяется рассечение покрывных тканей тела, а это значит, что послеоперационная реабилитация будет проходить быстрее и восстановление будет эффективнее, лечение продлится недолго. К тому же после нее не остается шрамов, так как плоскостного разреза не было.

Для улучшения потенции наши читатели успешно используют M-16. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Данный вид вмешательства подразумевает плоскостной разрез брюшной полости. Он проделывается в зоне между пупком и лобком. В ходе открытой операции хирург вырезает все доброкачественные выросты специальным скальпелем. Так же как после трансуретральной резекции простаты, в уретру помещается катетер.
К плюсам относят то, что процедура зачастую оказывается куда более эффективной, чем ТУР. К минусам же можно отнести более долгий период восстановления и нахождения на послеоперационном наблюдении в стационаре.
Какими могут быть последствия трансутеральной резекции простаты (ТУР) и трансвезикальной аденомэктомии?
Риск открытия внутреннего кровотечения. Среди последствий это, пожалуй, самое опасное. Как и после любого другого вмешательства, после удаления аденомы предстательной железы всегда есть риск возникновения кровотечения. Этот риск зависит и от качества проведения хирургического вмешательства, равно как от коагуляционных свойств организма, то есть работы функции сворачивания крови.
Если кровотечение возникло в ходе процедуры, может применяться переливание крови, что зачастую может быть единственной возможностью спасти пациенту жизнь во время сильного кровотечения от опасной потери крови. Также может возникнуть опасность закупоривания кровеносных сосудов сгустками запекшейся крови, что также представляет опасность жизни пациента после трансуретральной резекции простаты (ТУР) и трансвезикальной аденомэктомии.
Статистика показывает, что такие случаи достаточно распространены, особенно среди мужчин преклонного возраста, переживших работу хирурга.
Гидроинтоксикация. Также является одним из наиболее популярных последствий после удаления аденомы простаты и вдобавок одним из самых тяжелых. Также эта патология может называться в медицинской литературе как ТУР-синдром. Фактором развития синдрома является попадание в кровь жидкости, используемой для очищения внешнего мочеиспускательного канала во время вмешательства по удалению гиперплазии предстательной железы. Данные о статистике таких осложнений могут разниться в разных источниках, но обычно все цифры колеблются в диапазоне от 0,1 до 6,7 процентов. Как вы видите, процент этот небольшой.
Да и к тому же самые современные технологии, которые используются во время работы хирурга, дают возможность свести к нулю вероятность такого последствия.
Задержка мочи. Еще одним популярным последствием является задержка мочи после вмешательства, и многие отзывы об этом говорят. Особенно остро это ощущается мужчинами в возрасте более 60 лет. Факторы, провоцирующие это последствие чаще всего – закупоривание мочевыводящих проток сгустками крови. Также этому может стать причиной ошибка хирурга в ходе процедуры. Чтобы избежать серьезных проблем со здоровьем, пациенту необходимо обратиться к врачу для решения этой проблемы. В условиях современной медицины это сделать просто, а вот задержки с решением этой проблемы могут быть серьезнее, чем может показаться. Не медлите с решением насущных проблем, чтобы избежать дополнительных неприятных последствий.

К данным проблемам чаще всего относят такие:
- подтекание мочи;
- болезненные ощущения;
- затруднения при процессе.
Конечно, в основном такие проблемы проходят со временем без дополнительного врачебного вмешательства. Если не проходят, то, скорее всего, хирург во время операции допустил ошибку, и нужно будет снова обращаться в больницу для устранения проблемы.
Опасность заключается в том, что воспалительные процессы могут перерасти в хронические и периодически давать о себе знать.

Нарушение потенции. Такие осложнения вполне объяснимы, но встречаются они менее чем в 10% случаев. Конечно, это возможное последствие наводит страх на многих пациентов. Однако современная медицина делает все возможное, чтобы свести к нулю эту вероятность. Если операция подготовлена и проведена правильно, не стоит опасаться дисфункции потенции.
После любой операции больному нужно будет провести в стационаре некоторое время. Это делают, во-первых, чтобы контролировать положение катетера и реакцию на него организма, во-вторых, чтобы наблюдать общее самочувствие пациента после любого из видов хирургии.
После операции доктора советуют пить как можно больше жидкости, чтобы форсировать процесс реабилитации и восстановления всех функций мочеполовой системы мужчины. Дома больному строго запрещаются любые физические нагрузки, особенно поднятие тяжестей. Особенно это относится к первым неделям после хирургического вмешательства. Нужно быть особенно осторожным к своему здоровью. Необходимы постоянные консультации с врачом.
- После операции были осложнения – серьезные проблемы с мочеиспусканием. Была боль и недержание мочи, полная эректильная дисфункция. Сейчас спасением стали урологические прокладки, но как быть дальше – не знаю. Юрий, 56 лет.
- Отцу (70 лет) сделали операцию лазером за границей. Пока что все хорошо, проходит реабилитацию. Болезнь обнаружили на крайней стадии, поэтому операция была сложной. Ждем, что будет дальше. Сергей, 37 лет.
- У меня обнаружили аденому предстательной железы в 40 лет, сначала лечили медикаментозно, но помогло мало. Поэтому я, наконец, решился на хирургическое вмешательство. Через неделю назначили ТУР. Даже по описанию страшновато, а как почитал о последствиях, так теперь, вообще, боюсь предстоящей операции. Антон, 42 года.
- Решился на операцию только тогда, когда пригрозили развитием рака от аденомы. К счастью, прошло успешно и уже год как без серьезных осложнений, лечение перенес легко. Спасибо врачам за внимание и профессионализм. Игорь, 55 лет.
- Никогда
- Один раз в сутки
- Реже, чем в 50% случаев
- Примерно в 50% случаев
- Чаще, чем в половине случаев
- Почти всегда
- Никогда
- Один раз в сутки
- Реже, чем в 50% случаев
- Примерно в 50% случаев
- Чаще, чем в половине случаев
- Почти всегда
- Никогда
- Один раз в сутки
- Реже, чем в 50% случаев
- Примерно в 50% случаев
- Чаще, чем в половине случаев
- Почти всегда
- Никогда
- Один раз в сутки
- Реже, чем в 50% случаев
- Примерно в 50% случаев
- Чаще, чем в половине случаев
- Почти всегда
- Никогда
- Один раз в сутки
- Реже, чем в 50% случаев
- Примерно в 50% случаев
- Чаще, чем в половине случаев
- Почти всегда
- Никогда
- Один раз в сутки
- Реже, чем в 50% случаев
- Примерно в 50% случаев
- Чаще, чем в половине случаев
- Почти всегда
- Никогда
- Один раз в сутки
- Реже, чем в 50% случаев
- Примерно в 50% случаев
- Чаще, чем в половине случаев
- Почти всегда

Послеоперационный период после удаления аденомы предстательной железы у каждого протекает по-разному. Само заболевание представляет собой доброкачественную опухоль, с которой обычно сталкиваются мужчины, достигшие 50-летнего возраста, хотя оно в последнее время все чаще встречается у представителей более молодого поколения.
Единственный метод избавления от патологии является проведение хирургического вмешательства: открытая операция, ТУР и другое. Удаление новообразования приводит к тому, что пациент испытывает облегчение. В дальнейшем наблюдается малый процент людей, которые после такой операции вновь обращались к врачу.

Для профилактики развития инфекционных бактерий, проникающих в предстательную железу через катетер, резектоскоп при ТУР или другие приборы, применяются антибиотики. Их назначаются как до проведения операции, так и после нее. Однако некоторые врачи избегают подобной практики. Вместо этого они в начале послеоперационного периода наблюдают за пациентом, следя за проявлением симптомов, соответствующих инфекционным заболеваниям.

После удаления аденомы предстательной железы первый день необходимо провести в постели. Если состояние пациента не улучшается, то это режим продлевается еще на 1-2 дня.
Перед тем как снимать катетер, врач наполняет мочевой пузырь с целью оценить процесс мочеиспускания. Это позволит понять, насколько успешно прошла операция.

Чтобы быстро вернуться к нормальному состоянию, нужно в точности выполнять те рекомендации, что дал врач перед выпиской. В течение восстановительного периода следует отказаться от вредных привычек, соблюдать определенную диету и другое.
В частности, после ТУР и других операций рекомендуется полностью исключить подъем тяжестей и оказания серьезных нагрузок на организм.
Помимо этого, требуется обязательно соблюдать следующие условия:
- Придерживаться строгой диеты, куда входят овощи, фрукты и другие продукты, богатые клетчаткой.
- Регулярно посещать врача.
- Больше пить жидкости.
- Отказаться от вредных привычек.
- Отказаться от половой жизни. Обычно этот период длится в течение 1,5 месяца.
- Исключить посещение бань, саун и других помещений с высокой температурой.

Эффективность открытой операции и ТУР по удалению аденомы предстательной железы достаточно высока. Но несмотря на это, существует вероятность появления различных осложнений в течение восстановительного периода.
Иногда после операции на предстательной железе возникает кровотечение. Это происходит вследствие некачественно проведенного хирургического вмешательства либо от вскрывшегося артериального ствола. Чаще всего подобное осложнение проходит самостоятельно, но в некоторых случаях требуется дополнительная операция, купирующая источник кровотечения.

Это осложнение сегодня проявляется довольно редко. Оно характеризуется тем, что в кровь во время операции попало небольшое количество жидкости, следствием чего становятся тошнота, рвота и некоторые другие симптомы.

Она характеризуется тем, что семенная жидкость проникает в мочевыводящие протоки и выходит наружу вместе с мочой. Кроме того, после операции на определенный срок нарушается эректильная функция, не приводящая в дальнейшем к импотенции.
В надпочечнике встречается широкий спектр заболеваний, которые требуют оценки необходимости проведения операции по удалению надпочечника:
— синдром Конна (альдостерома);
— адренокортикальный рак (рак надпочечников);
— аденома надпочечника (гормонально активная аденома надпочечника; гормонально неактивная аденома надпочечника);
Операция на надпочечнике является сложным хирургическим вмешательством, требующим высокого мастерства и опыта хирурга. Если Вам рекомендована операция по удалению надпочечника, Вам необходимо знать о некоторых важных особенностях этого раздела хирургии, без которых трудно выбрать правильный путь лечения.
Во-первых, надпочечник относится к жизненно важным органам эндокринной системы, вырабатывающим широкий спектр гормонов – глюкокортикоиды, минералокортикоиды, адреналин, норадреналин, половые гормоны. В отличие от, например, щитовидной железы, полное замещение функции надпочечника путем использования синтетических аналогов гормонов в настоящее время невозможно. Возникновение надпочечниковой недостаточности после обширных операций по удалению ткани надпочечника приводит к появлению потребности в приеме ряда препаратов в течение всей жизни пациента. Именно поэтому операции по удалению надпочечников не должны проводиться без должных показаний, только на основании выявления в надпочечнике опухоли.
Во-вторых, объемные образования в надпочечнике (опухоли надпочечника) выявляются весьма часто, причем в последние годы – все чаще и чаще. Это связано не с увеличением истинной заболеваемости опухолями надпочечников, а скорее с общим улучшением качества диагностики и, в особенности, с широким распространением качественных УЗИ-аппаратов и компьютерных томографов. При компьютерной томографии брюшной полости, выполняемой по другим поводам, случайно выявленные образования надпочечников (для них даже придумали специальный термин – «инсиденталомы», от incidental – случайный) встречаются у 5-6% пациентов. В старые времена ко всем случаям выявления опухолей надпочечников подходили весьма просто – всем пациентам проводили операцию на надпочечниках, однако последние годы заставили врачей задуматься о том, насколько действительно необходимо подобное агрессивное отношение к этим опухолям, ведь число пациентов с инсиденталомами надпочечников очень велико, а количество пациентов, погибающих ежегодно от заболеваний надпочечников, очень мало.
В-третьих, при оценке прогноза опухоли надпочечника следует учитывать две основные характеристики опухоли: способность вырабатывать гормоны и строение опухоли (доброкачественная или злокачественная).
К счастью, злокачественные опухоли надпочечников встречаются значительно реже, чем доброкачественные, однако такие опасные заболевания, как адренокортикальный рак и злокачественная феохромоцитома протекают очень агрессивно, лечатся плохо и в значительном числе случаев приводят к смерти пациента (если только, конечно, не была вовремя проведена операция на надпочечнике с полным удалением опухоли). Именно поэтому исключение злокачественного строения опухоли надпочечника является обязательным этапом обследования пациента. В подавляющем большинстве случаев для того, чтобы определить, какое строение имеет опухоль надпочечника, не требуется проводить ее биопсию – для этого используются другие, менее травматичные методы диагностики. В настоящее время наиболее широко используемым методом является компьютерная томография надпочечников с болюсным контрастным усилением (т.е. с внутривенным введением контраста). По способности опухоли надпочечника накапливать контраст врачи могут сделать вывод о том, какое строение имеет опухоль (аденома надпочечника, рак надпочечника, феохромоцитома, метастаз другой опухоли в надпочечник). Для такого вмешательства, как операция по удалению надпочечника, знание строения опухоли на дооперационной этапе является крайне важным. В некоторых случаях для уточнения диагноза используется позитронно-эмиссионная томография (ПЭТ) или биопсия надпочечника.
Гормональная активность опухоли надпочечника определяется путем определения уровня гормонов надпочечника в крови или моче. Если решается вопрос о том, что пациенту может быть показана операция по удалению надпочечника, должны быть выполнены следующие гормональные исследования:
— анализ крови на хромогранин А, ренин, альдостерон, кортизол, АКТГ, кальцитонин, паратгормон, ионы крови;
— анализ суточной мочи на метанефрины;
— анализ суточной мочи на кортизол.
Общая логика назначения операции на надпочечниках такова: операция необходима, если по данным обследования возникают данные, не позволяющие исключить злокачественную опухоль надпочечника, либо если опухоль надпочечника избыточно вырабатывает гормоны и тем самым нарушает жизнь пациента. Небольшие, не вырабатывающие гормоны опухоли надпочечника, в отношении которых нет сведений о злокачественности, чаще всего не должны подвергаться операции по удалению надпочечника.
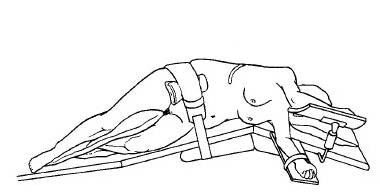
Положение пациента на столе для
проведения открытой операции на надпочечнике
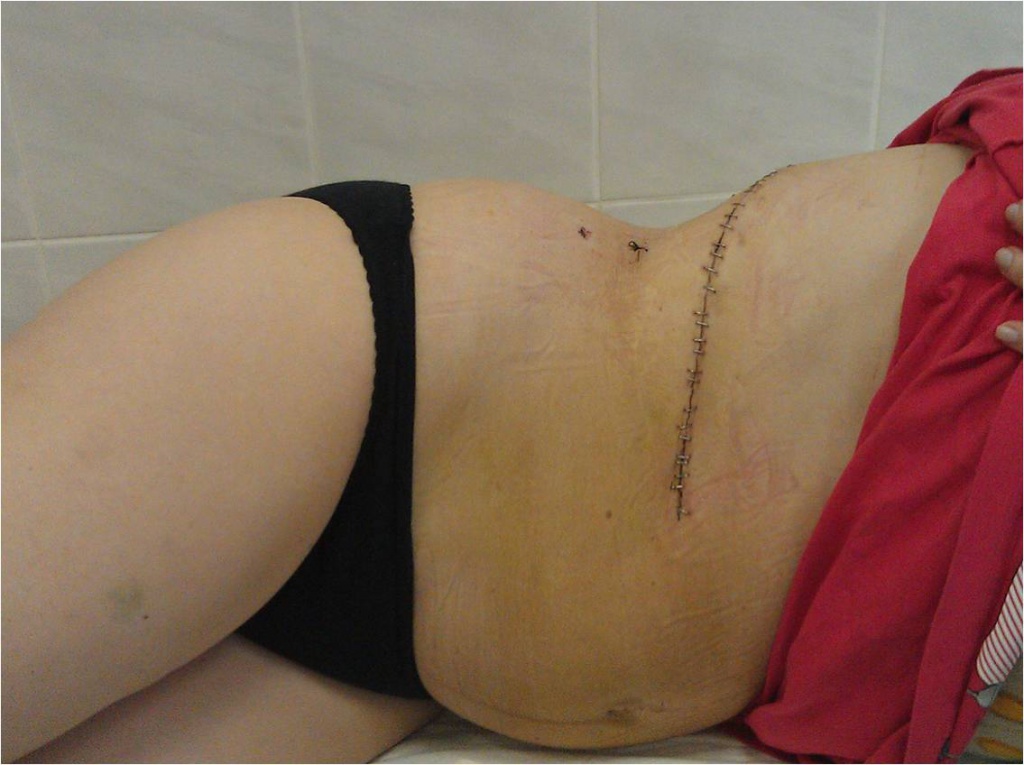
Косметический результат после открытой операции по удалению надпочечника
Исторически вторым и в наши дни нередко используемым доступом при операциях на надпочечниках является лапароскопический доступ (т.е. доступ через брюшную полость с использованием эндоскопической техники). Операция проводится в положении пациента на спине с проведением нескольких проколов передней брюшной стенки для введения в брюшную полость эндоскопической камеры и нескольких инструментов. Во время лапароскопической операции по удалению надпочечника кишечник отодвигается в сторону, обнажается задняя стенка брюшной полости. Производится рассечение брюшины на задней стенке брюшной полости, затем обнажается надпочечник. После клипирования основных сосудов надпочечника он удаляется, затем производится ушивание брюшины и ран на передней брюшной стенки. Для произведения операции в брюшную полость накачивается углекислый газ, который создает пространство для работы хирурга. Повышенное давление газа в брюшной полости давит на диафрагму снизу и тем самым отдавливает легкие вверх, уменьшая их жизненную емкость. Повышение внутрибрюшного давления ухудшает вентиляцию легких и затрудняет произведение анестезии пациентам, что может быть важно при проведении операций на надпочечниках больным, имеющим тяжелую сопутствующую патологию (заболевания легких, сердечно-сосудистые заболевания).
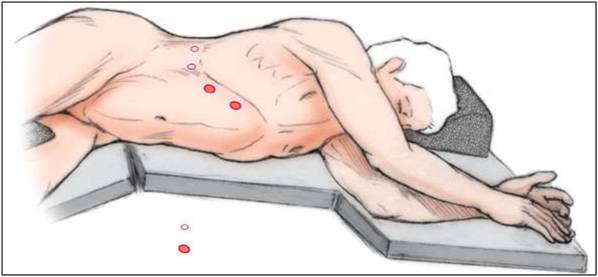
Положение пациента для проведения лапароскопической операции по удалению надпочечника
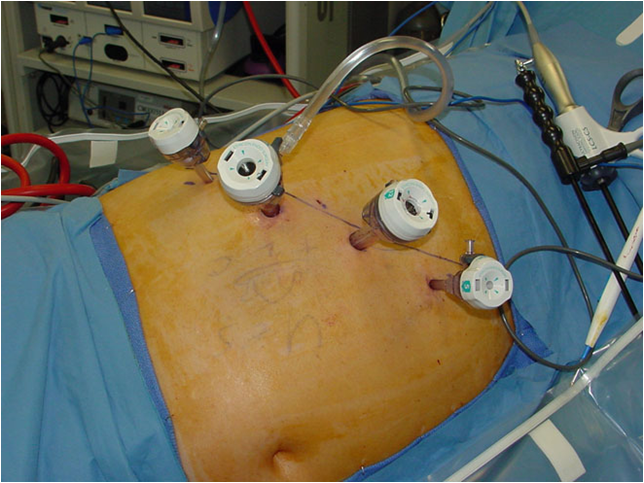
Установка троакаров для инструментов при лапароскопической операции на надпочечнике
Вторым важным недостатком лапароскопического доступа при операциях на надпочечниках является травматизация инструментами кишечника, что в ряде случаев может приводить к развитию спаечной болезни и затем – к кишечной непроходимости. Также следует отметить, что лапароскопическая операция на надпочечниках достаточно длительна.
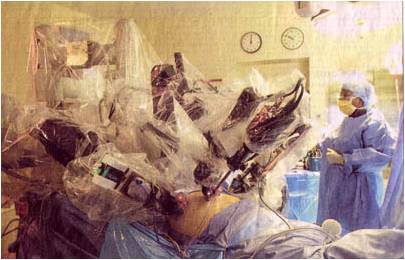
Роботизированная операция на надпочечнике
с использованием комплекса DaVinci
С помощью лапароскопического доступа может быть проведено и роботизированное удаление надпочечника. Использование хирургического робота Da Vinci позволяет хирургу удобнее оперировать на надпочечнике, однако травматичность такой операции на надпочечнике нисколько не ниже травматичности лапароскопического удаления надпочечника. Использование робота крайне дорого и трудоемко. Только установка робота и введение инструментов в брюшную полость занимает 30-40 минут! Именно поэтому в настоящее время роботизированные операции на надпочечниках не имеют серьезных преимуществ для пациентов по сравнению с традиционными лапароскопическими операциями.
Наиболее прогрессивным и наименее травматичным доступом к надпочечнику является внебрюшинный (ретроперитонеальный) поясничный доступ, разработанный профессором Мартином Вальцем в Германии в конце XX века. Существует две модификации этого доступа:
— CORA (conventionalretroperitoneoscopicadrenalectomy, традиционная ретроперитонеоскопическая адреналэктомия);
— SARA (singleaccessretroperitoneoscopicadrenalectomy, однопортовая ретроперитонеоскопическая адреналэктомия).
При проведении традиционной ретроперитонеоскопической операции пациент располагается на операционном столе на животе. Используются три прокола на пояснице, через которые вводится эндоскоп с видеокамерой и два инструмента. Манипулируя инструментами, хирург в забрюшинной клетчатке (не рассекая брюшину и не проникая в брюшную полость!) выделяет надпочечник, клипирует сосуды надпочечника и удаляет его. При неосложненных случаях и не очень больших размерах опухоли операция по удалению надпочечника забрюшинным доступом может длиться 30-40 минут! При этом отсутствует нагнетание углекислого газа в брюшную полость, отсутствует косметический дефект на передней брюшной стенке. Травматичность такой операции на надпочечнике настолько мала, что вечером большинство пациентов уже может ужинать, а выписка возможна через 2-3 дня. Через ретроперитонеальный доступ возможно удаление опухолей надпочечника размером до 8 см, т.е. практически всех опухолей, встречающихся в надпочечнике. При этом после удаления крупная опухоль надпочечника измельчается в специальном контейнере и удаляется через минимальные разрезы на пояснице длиной 1,5-2 см. Всего после операции на пояснице остается три небольших шва.
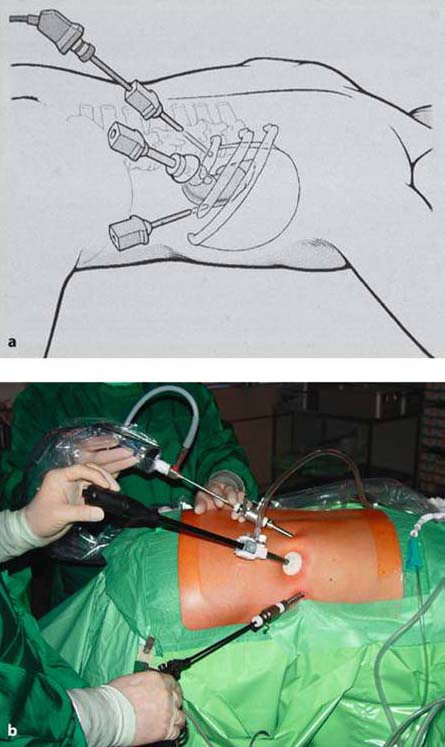
Традиционная ретроперитонеоскопическая операция по удалению надпочечника (CORA):
а. положение пациента на операционном столе;
b. постановка троакаров для инструментов
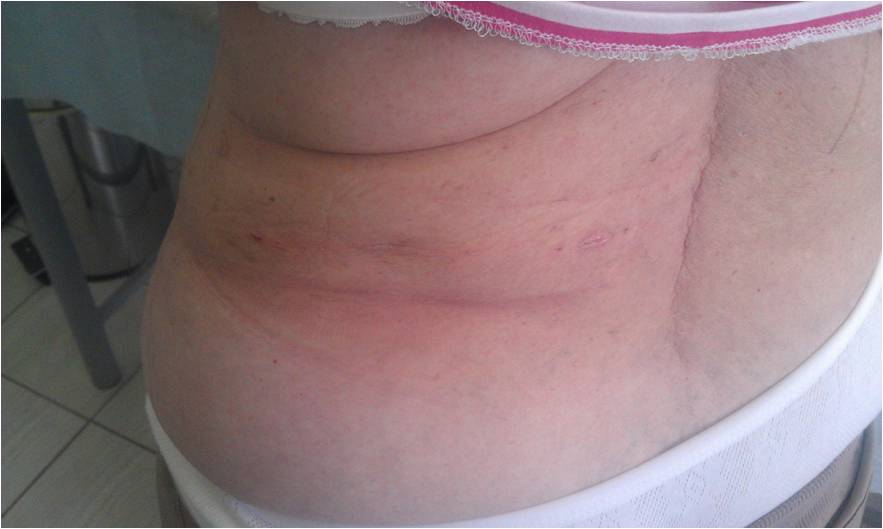
Косметический результат традиционной ретроперитонеоскопической операции на надпочечнике (CORA)
Наименее травматичным является самый прогрессивный доступ – SARA, доступ к надпочечнику с использованием одного разреза. При таком доступе операция на надпочечнике проводится через один разрез на пояснице длиной 3 см. Через такой разрез хирург вводит эндоскоп с камерой и один (!) инструмент, с помощью которых выделяет надпочечник и полностью его удаляет. Операция заканчивается формированием всего одного шва на пояснице, практически незаметного невооруженным глазом. Пациент зачастую даже не понимает, какой сложности и какого класса операция была ему проведена.
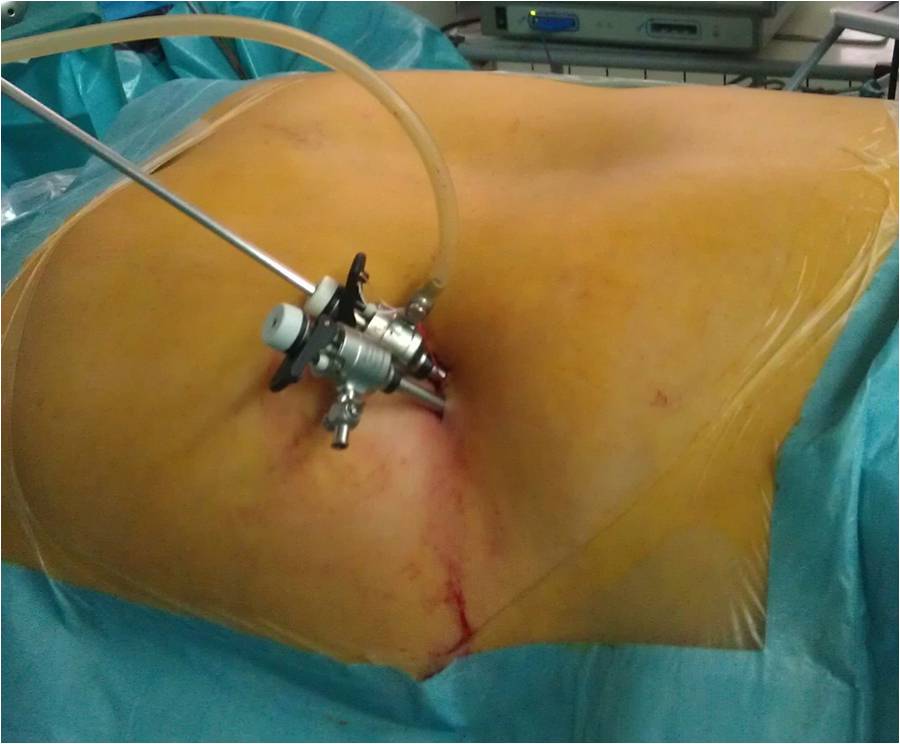
Установка инструментов для проведения ретроперитонеоскопической операции по удалению надпочечника одним доступом (SARA)
Специалисты Северо-Западного центра эндокринологии обладают наибольшим опытом в России по проведению операций на надпочечниках с применением всех доступов. В настоящее время практически все операции по удалению надпочечника проводятся поясничным ретроперитонеоскопическим доступом по Вальцу. Широко используются операции с одним разрезом (SARA), также широко применяются традиционные поясничные ретроперитонеоскопические адреналэктомии (CORA). Подавляющее большинство наших пациентов находится в стационаре всего 3-4 дня. Ежегодно в центре проводятся операции 120 пациентам с опухолями надпочечников.
Северо-Западный центр эндокринологии располагает всеми возможностями для проведения обследования пациентов с опухолями надпочечников:
— компьютерной томографией с болюсным контрастным усилением;
— селективной катетеризацией вен надпочечников с целью взятия проб крови прямо из вен надпочечников;
— выполняется более 1000 видов гормональных исследований.
В центре проводятся следующие виды хирургических вмешательств на надпочечниках:
— операция по удалению аденомы надпочечника;
— операция при феохромоцитоме;
— операция по удалению кисты надпочечника;
— операция при альдостероме (синдроме Конна);
— операция при раке надпочечников.
В подавляющем большинстве случаев операция по удалению опухоли надпочечника может быть проведена бесплатно — по федеральной квоте или в рамках специализированной медицинской помощи (СМП), т.е. бесплатно. В редких случаях (если больной не является гражданином Российской Федерации, либо если больной не может оформить документы для получения бесплатной медицинской помощи) операция на надпочечниках может быть проведена платно – в этом случае ее стоимость составит 80-100 тысяч рублей.
Для записи на операцию по удалению надпочечника Вам необходимо обратиться на консультацию к специалисту Северо-Западного центра эндокринологии со всеми имеющимися у Вас обследованиями. Специалист центра изучит имеющуюся медицинскую документацию, при необходимости проведет дополнительные исследования. При подтверждении диагноза и наличии показаний к операции, Вы будете госпитализированы в центр для удаления надпочечника с использованием наиболее современных технологий. Операции на надпочечниках в центре проводятся бесплатно.
Консультации пациентов с заболеваниями надпочечников проводят:
Слепцов Илья Валерьевич,
хирург-эндокринолог, доктор медицинских наук, профессор кафедры хирургии с курсом хирургической эндокринологии, член Европейской ассоциации эндокринных хирургов

Реброва Дина Владимировна,
Врач-эндокринолог, кандидат медицинских наук.
Ассистент кафедры эндокринологии имени академика В.Г.Баранова Северо-Западного государственного медицинского университета имени И.И.Мечникова.
Член Европейского общества эндокринологов, Международного эндокринологического сообщества, Санкт-Петербургской ассоциации эндокринологов.
Федоров Елисей Александрович,
Хирург-эндокринолог высшей квалификационной категории, кандидат медицинских наук, специалист Северо-Западного центра эндокринологии. Один из наиболее опытных хирургов России, проводящих операции на надпочечниках. Операции проводятся минимально травматичным ретроперитонеоскопическим доступом через поясничные проколы, без разрезов.
— Петроградский филиал (Санкт-Петербург, Кронверкский пр., д. 31, 200 метров от станции метро «Горьковская», телефон для записи (812) 498-10-30, с 7.30 до 20.00, ежедневно);
— Приморский филиал (Санкт-Петербург, ул. Савушкина, д. 124, корп. 1, 250 метров направо от станции метро «Беговая», телефон для записи (812) 344-0-344 с 7.00 до 21.00 в будни и с 7.00 до 19.00 в выходные).
Для консультации просим привозить все имеющиеся у Вас результаты обследований.
В настоящее время в Северо-Западном центре эндокринологии проводится бесплатное обследование пациентов с новообразованиями надпочечников в стационарных условиях. Обследование проводится в рамках программы ОМС (обязательного медицинского страхования) или программы СМП (специализированная медицинская помощь). Пациент проводит 3-4 суток в стационаре, расположенном по адресу: г. Санкт-Петербург, набережная реки Фонтанки, д. 154. В рамках обследования производится уточнение диагноза и принимается решение о наличии или отсутствии показаний к хирургическому лечению по поводу опухоли надпочечника. Обследование проводится под контролем эндокринологов и эндокринных хирургов центра.
Для оформления бесплатной госпитализации иногородним пациентам необходимо отправить копии документов (паспорт: страница с фото и основными данными, страница с пропиской; полис обязательного медицинского страхования, СНИЛС, результаты имеющихся обследований — подробный перечень представлен ниже) на адрес: adren@endoinfo.ru.
Вопросы по госпитализации можно задать ответственному администратору Клешниной Валентине Петровне по телефону +7 900 6291427 (в будни, с 9 до 17 часов).
Пакет необходимых обследований должен в себя включать следующий перечень (в случае отсутствия результатов перечисленных исследований их требуется выполнить в любом случае):
- КТ или МРТ брюшной полости, если имеется только заключение УЗИ, то необходимо выполнение КТ брюшной полости без контрастирования с указанием нативной плотности новообразования надпочечника (данный пункт, при необходимости, распечатать и показать врачу КТ перед исследованием).
Должны быть определены следующие лабораторные показатели:
- Альдостерон, ренин, калий крови, в случае приема мочегонных препаратов требуется их предварительная отмена на три недели (анализы сдаются утром с 8 до 9 утра, перед сдачей анализов сидеть 15 мин.), после сдачи этих анализов крови возобновление приема своих прежних препаратов;
- Анализ суточной мочи или крови на общие метанефрины;
- Выполнение пробы с 1 мг Дексаметазона (вечером, в 23 часа прием 2 таб. Дексаметазона, утром следующего дня — с 8 до 9 утра определение уровня кортизола в крови), анализ сдается отдельно от других, в последнюю очередь.
Также необходимо указать сведения о нормальном уровне артериального давления у пациента (рабочее артериальное давление), при повышении давления — указать максимальные цифры артериального давления, как давно происходит повышение и как часто возникают подъёмы артериального давления.
Для проведения перечисленных обследований нет необходимости ложиться в стационар, их можно выполнить по месту жительства или в ближайшей лаборатории.
Пациентам из Санкт-Петербурга желательно до поступления в клинику обратиться для очной консультации (запись по телефону (812) 344-0-344, Приморский филиал центра, адрес: ул. Савушкина, д. 124, к.1, запись по телефону (812) 498-1030, Петроградский филиал центра, адрес: Кронверкский пр., д.31).
Вирильный синдром (вирилизм) — симптомокомплекс, характеризующийся появлением у представительниц женского пола вторичных половых признаков, характерных для мужского организма
Андростерома — опухоль, происходящая из сетчатой зоны коры надпочечников и характеризующаяся избыточной выработкой андрогенов
Кортикостерома — гормонально активное новообразование коры надпочечников, которое проявляется симптомами гиперкортицизма (синдрома Иценко-Кушинга)
Болезнь Иценко — Кушинга или гиперкортицизм — тяжелое заболевание нейроэндокринного характера, возникающее в результате увеличения выработки адренокортикотропного гормона (АКТГ) гипофизом, вследствие чего отмечается усиление выработки гормонов надпочечников — кортикостероидов, влияние на организм которых и обусловливает клинические проявления заболевания
Феохромоцитома — опасная опухоль надпочечника, приводящая к тяжелым осложнениям. Лечение феохромоцитомы должно проводиться только в специализированных центрах эндокринологии и эндокринной хирургии, имеющих значительный опыт в этой области. Северо-Западный центр эндокринологии проводит консервативное лечение и операции при феохромоцитоме наиболее современным способом: ретроперитонеоскопическим доступом
Аденома надпочечника: диагностика (лабораторная, лучевая) и лечение (эндоскопические операции малотравматичным поясничным доступом) в Северо-Западном центре эндокринологии
Опухоли надпочечников в настоящее время выявляются у 2-5% жителей нашей планеты. Решение вопроса о необходимости лечения при опухоли надпочечника основывается на данных обследования, проведение которого должно быть зоной ответственности специалистов — эндокринологов или хирургов-эндокринологов
Удаление надпочечника — операция, проведение которой должно быть доверено только опытным специалистам в области эндокринной хирургии, обладающим мощной материальной базой, современными знаниями и опытом в области хирургии надпочечников
В статье приведены наиболее актуальные и современные данные о раке надпочечников, принципах его диагностики и лечения, сформулированные на основании международных и российских клинических рекомендаций
Альдостерома — опухоль коры надпочечников, секретирующая один из гормонов надпочечников — минералокортикоид альдостерон
Острая надпочечниковая недостаточность – это клинический синдром, возникающий при внезапном и резком снижении выработки гормонов корой надпочечников
Одним из важнейших этапов диагностического процесса является выполнение лабораторных анализов. Чаще всего пациентам приходится выполнять анализ крови и анализ мочи, однако нередко объектом лабораторного исследования являются и другие биологические материалы.
Информация для пациентов, нуждающихся в проведении операции на надпочечниках (удаление надпочечника, резекция надпочечника)
Хирург-эндокринолог – врач, специализирующийся на лечении заболеваний органов эндокринной системы, требующих использования хирургических методик (оперативного лечения, малоинвазивных вмешательств)
Анализ на АКТГ применяется для диагностики заболеваний, связанных с нарушением работы коры надпочечников, а также в ходе наблюдения после оперативного удаления опухолей
Информация для пациентов с опухолями надпочечников, желающих пройти бесплатное лечение в Центре эндокринологии
УЗИ брюшной полости – самый информативный и доступный метод диагностики заболеваний органов брюшной полости (печени, селезенки, поджелудочной железы), а также расположенных в брюшной полости протоков и сосудов
Альдостерон – гормон, вырабатываемый корой надпочечников. Его основная функция – регуляция содержания солей натрия и калия в крови
УЗИ надпочечников — исследование, направленное на описание размеров и внутренней структуры надпочечников. Проводится одновременно с УЗИ почек
