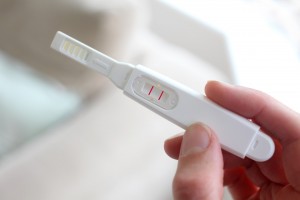
Практически 90% женщин во время беременности сталкиваются с таким заболеванием, как молочница. Практически каждая будущая мама, обнаружив у себя неприятные симптомы, задается вопросом, как заболевание может отразиться на состоянии ее будущего ребенка.
Для того чтобы лечение было эффективным и безопасным, не стоит самостоятельно назначать себе лекарства. Предварительно необходимо проконсультироваться с врачом.
Молочница, или кандидоз – это заболевание, вызванное дрожжевыми грибками из рода кандида. Они относятся к условно патогенной микрофлоре и проживают на слизистых оболочках большинства людей, не вызывая неприятных симптомов.
Беременность является одним из провоцирующих факторов размножения грибка. Все дело в состоянии иммунной системы. Плод является наполовину чужеродным организмом, поэтому иммунитет начинает работать по-другому, для того чтобы создать оптимальные условия для вынашивания ребенка. В этот момент грибок начинает себя чувствовать более уверенно и быстрее размножается.
Также кандида может попасть в организм беременной женщины от полового партнера. Ускорить появление молочницы может прием различных лекарственных препаратов, в частности антибиотиков.
Определить у себя молочницу беременная женщина может по следующим симптомам:
- Зуд во влагалище и в области наружных половых органов. Он может быть разной выраженности и усиливаться в вечерние часы или после полового акта;
- Ощущение жжения при мочеиспускании;
- Наличие творожистых выделений с кисломолочным запахом;
- Покраснение слизистой оболочки;
- Сухость и жжение во время полового акта;
- Отечность слизистой оболочки влагалища;
Болезнь развивается постепенно, а при отсутствии адекватного и своевременного лечения ее проявления усиливаются. Молочница может протекать практически бессимптомно, и выявить ее удается только после анализа.
Основным методом диагностирования молочницы при беременности является бактериоскопия. В процессе гинекологического осмотра врач берет мазок отделяемого из шейки матки и влагалища. Затем материал передается в лабораторию и рассматривается под микроскопом.
Если в этом случае молочница не выявлена, а симптомы ее присутствуют, то полученный материал высаживают в благоприятную для грибков среду. Если они присутствуют в мазке, то в оптимальных условиях происходит размножение. Это дает возможность определить вид грибка и его чувствительность к лекарственным препаратам.
Часто кандидоз активируется именно тогда, когда происходит долгожданное зачатие. Речь идет о молочнице на первых неделях беременности. Женщина еще не знает о том, что она скоро станет мамой, но уже наблюдает у себя неприятные симптомы. Причиной этого становится изменение гормонального фона.
Молочница, в это время, не представляет опасности для эмбриона, но она может существенно ухудшить качество жизни будущей мамы, сделать ее нервной и раздражительной. Стресс в этот период может негативно повлиять на плод.
Лекарственные препараты, особенно системного действия, могут нанести будущему ребенку существенный вред. Поэтому если симптомы молочницы не беспокоят, многие врачи рекомендуют на время отказаться от лечения заболевания и подождать, пока плод сформируется.
Если зуд и жжение нестерпимы, могут быть назначены свечи Пимафуцин или Натамицин. Действующее вещество препарата практически не всасывается через слизистые оболочки, поэтому не может нанести вред эмбриону.
Для облегчения симптомов также используют содовый раствор. Щелочь негативно влияет на грибок, разрушая его клетки. Для приготовления средства столовую ложку соды растворяют в литре теплой кипяченой воды. Готовый раствор используют для подмывания. Но необходимо отказаться от спринцеваний, поскольку эта процедура может спровоцировать прерывание беременности.
В 1 триместре беременности происходит закладка всех органов плода, поэтому прием лекарств может негативно отразиться на будущем ребенке и вызвать патологии. Но лечить молочницу в первом триместре беременности все-таки необходимо, поскольку на фоне молочницы могут развиваться и другие заболевания, поскольку организм ослаблен. На любом сроке беременности существует риск внутриутробного инфицирования плода.
При необходимости врач может назначить следующие препараты:
- Бетадин. 1 свечу вводят во влагалище перед сном. Курс лечения составляет 6 дней;
- Пимафуцин. Применяют по 1 свече перед сном. Лечение длится на протяжении 3 – 6 дней.
В 1 триместре, во время лечения заболевания необходимо соблюдать половой покой, уменьшить физические и эмоциональные нагрузки. Также необходимо лечение полового партнера. Несмотря на то, что симптомы молочницы у мужчин проявляются достаточно редко, они могут быть носителями заболевания.
В дополнение к основному лечению можно применять для подмывания содовый раствор или отвар дубовой коры. Для его приготовления 3 столовых ложки сырья заливают литром воды и кипятят на медленном огне в течение 10 минут. Затем процеживают и применяют для мытья наружных половых органов. Используют средство дважды в сутки.
Во 2 триместре беременности необходимо лечение кандидоза. Опасность молочницы на этом сроке в следующем:
- Кандидоз вызывает размягчение шейки матки, что может спровоцировать ее раскрытие и преждевременное отхождение вод. Это чревато преждевременными родами на 5 – 6 месяце беременности;
- Возможно внутриутробное инфицирование плода, в результате чего у него могут возникнуть серьезные патологии;
- Кандида может спровоцировать гибель плода, в том числе и на поздних сроках.
Для лечения молочницы во втором триместре беременности используют следующие лекарства:
- Клотримазол таблетки 100 мг 1 раз в сутки на протяжении 7 дней;
- Гино-Певарил 150 мг – 1 свеча в сутки на протяжении 3 дней;
- Пимафуцин – 1 свеча в сутки в течение 3 – 9 дней;
- Нистатин 250 тыс. Ед один раз в сутки на протяжении 2 недель;
- Гинофорт – 1 аппликатор.
Дополнительно используется содовый раствор для туалета наружных половых органов. Также, если беременность протекает без осложнений, можно использовать ледяные свечки из отвара дубовой коры.
Для приготовления средства чайную ложку сырья заливают стаканом воды и кипятят на небольшом огне в течение 10 минут. Процеживают, а готовый отвар заливают в небольшие формочки в форме свечей и замораживают. Вводят во влагалище по 1 свече трижды в сутки.
Лечить молочницу в 3 триместре беременности необходимо, даже если она не вызывает неприятные симптомы. Опасность ее в следующем:
- Грибок негативно влияет на слизистые оболочки, они становятся рыхлыми и неэластичными. Это грозит тем, что во время родов могут возникать множественные разрывы промежности;
- Во время прохождения по родовым путям ребенок может заразиться грибками. Доношенному малышу это грозит проявлением кандидоза на слизистых оболочках и коже в первые дни жизни. Из-за появления молочницы во рту ребенок может плохо кушать и набирать вес. Молочница может также распространяться на внутренние органы, в результате чего появляются серьезные проблемы со здоровьем.
- Если недоношенный ребенок заразится молочницей, это может вызвать у него серьезные патологии и даже стать причиной гибели;
- После родов у женщины на фоне молочницы могут возникнуть воспалительные заболевания матки.
В третьем триместре беременности, для лечения молочницы врач может назначить следующие препараты: Пимафуцин; Гино-Певарил; Клотримазол.
Свечи применяют 1 раз в сутки перед сном, вводят их глубоко во влагалище. Курс лечения составляет 3 – 6 дней. Женщинам, у которых обнаружена молочница на поздних сроках беременности, перед родами проводят санацию родовых путей.
Самым безопасным препаратом для лечения молочницы во время беременности является Пимафуцин (Натамицин). Он практически не всасывается в кровь, поэтому не оказывает системного действия на организм и не может навредить будущему ребенку.
Пимафуцин хорошо справляется с симптомами заболевания, облегчение симптомов наступает уже после однократного применения. Но не стоит на этом прекращать курс лечения, его нужно пройти до конца, иначе есть риск получить хроническую форму заболевания.
Бетадин – свечи от молочницы на основе йода. Его можно использовать для лечения заболевания в 1 триместре. Препарат справляется не только с молочницей, но и с другими инфекциями. Но не рекомендуется применять его во 2 и 3 триместре, поскольку он может нарушать формирование и деятельность щитовидной железы у ребенка.
Клотримазол – достаточно известный и недорогой противогрибковый препарат широкого спектра действия. Его назначают для лечения заболевания во 2 и 3 триместре беременности.
Для того чтобы избежать молочницы во время беременности, необходимо:
- Носить нижнее белье из натуральных тканей, которые хорошо пропускают воздух. Белье не должно быть слишком тесным;
- Соблюдать диету. Рацион должен состоять из овощей, фруктов, нежирного мяса и молочных продуктов. Нужно избегать переедания, особенно употребления большого количества углеводов;
- Соблюдать интимную гигиену, мыть наружные половые органы не менее 2 раз в сутки.
- При использовании лубрикантов обращать внимание на их состав, лучше всего применять водорастворимые смазки;
- Отказаться от применения ароматизированных прокладок;
- Для интимной гигиены использовать средства с нейтральным уровнем рН без ароматизаторов и красителей.
- Вовремя сдавать все анализы и выполнять рекомендации врача.
По материалам gribkostop.ru
Самым достоверным способом определения беременности является поход к врачу. Однако существует немало признаков, которые могут указать на наступление беременности еще до официального заключения.
- Отсутствие очередной менструации. Самый важным признак. Но о нем следует говорить только тем женщинам, у которых регулярный менструальный цикл;
- Болезненные ощущения в груди и ее увеличение. Такие ощущения возникают вследствие гормональных изменений в молочной железе. С самых первых дней беременности грудь матери готовится к кормлению малыша;
- Частое мочеиспускание. Связано такое явление с увеличением матки, которая в свою очередь, сдавливает мочевой пузырь. В результате женщина испытывает частые позывы к мочеиспусканию;
- Изменение вкусовых пристрастий. Зачастую, в связи с нехваткой каких-либо веществ в организме, у беременной появляется тяга к какому-либо виду продуктов или совсем несъедобным вещам (например, мел, земля);
- Быстрое утомление. С наступлением беременности женщина испытывает сонливость, быстрое утомление, отмечает снижение внимания, память и так далее. Все эти признаки также связаны с гормональным изменением в организме будущей матери.
Первые признаки беременности каждая женщина ощущает по-своему. То есть одна почувствует изменения в своем организме спустя несколько дней после оплодотворения, а другая может не знать о беременности вплоть до визита к врачу или задержке менструального цикла.
Точные признаки беременности можно выявить следующими путями:
- ощупывание плода врачом-гинекологом. С помощью данного метода исследования врач определяет положение малыша в полости матки;
- прослушивание сердцебиения крохи. После двадцати недель беременности на каждом приеме врач будет прослушивать сердечко малыша с помощью акушерского стетоскопа;
- ультразвуковое исследование. Именно с помощью этого исследования можно посмотреть состояние плода, развитие органов, систем и многое другое. Данный вид исследования является самым достоверным;
- исследование кровь на уровень ХГЧ. Уровень гормона в крови может указать не только на наличие беременности, но и помочь определить примерный срок беременности.
На самых ранних сроках беременности женщина может чувствовать значительные изменения. Так, например, на первой и второй неделе беременности могут отмечаться головокружения, быстрая утомляемость, тошнота и даже рвота. В таком случае, женщина может сделать тест на беременность или же обратиться к врачу за консультацией.
Овуляцией называют период выхода зрелой яйцеклетки, которая готова к оплодотворению. Именно в эти дни вероятность забеременеть увеличивается в разы.
Возможна ли беременность после овуляции?
Вероятность забеременеть после овуляции практически нулевая. Врачи называют такой период «абсолютным бесплодием». Именно овуляция делит цикл на две части: период овуляции и период образования желтого тела. В фазу желтого тела беременность наступить не может. Жизнедеятельность зрелой яйцеклетки продолжается не больше 24 часов.
Признаки цветной беременности. Что это?
Бывает и такое, что женщина вынашивает малыша и даже не подозревает о своем положении потому, что менструации идут по графику несколько месяцев беременности. Затем они постепенно прекращаются, и только тогда женщина узнает о том, что под сердцем у нее уже не маленький эмбриончик, а развивающийся плод. Однако такие месячные могут указывать и на угрозу прерывания беременности и на других гинекологические нарушения.
Причиной выделений при беременности могут быть различные факторы. Одни выделения считаются нормальным явлениям, а при появлении других стоит незамедлительно обратиться к врачу.
Стоит помнить, что в организме женщины выделяется большое количество гормона прогестерона, который в свою очередь может быть предпосылкой появления непрозрачных, густых выделений без запаха.
Белые выделения могут появиться при каких-либо заболеваниях (венерических, инфекционных, грибковых).
При обнаружении коричневых выделений во время беременности женщине незамедлительно следует обратиться к врачу. С одной стороны такие выделения могут появиться в связи с гормональной перестройкой в организме, а с другой стороны могут сигнализировать об угрозе самопроизвольного аборта. Во втором случае женщине требуется госпитализация для пролонгирования беременности, медикаментозный курс лечения и постельный режим.
Случается и такое, что женщина узнает о беременности по необычным признакам. К таким относятся:
- появление вен в форме паука на груди;
- заложенность носа с дальнейшим кровотечением;
- скопление газов;
Спутать болезнь с другими крайне сложно, потому как женщину беспокоят зуд и жжение в области половых органов. Главный же признак молочницы – творожистые выделения, имеющие кислый запах. Лечение молочницы при беременности обязательно ввиду того, что она осложняет протекание беременности и повышает вероятность инфицирования плода во время прохождения по родовым путям. Если заражение произойдет, то новорожденный будет страдать кандидозным стоматитом.
Лечение хронической молочницы у женщин не беременных осуществляется системными препаратами (таблетками или капсулами), которые проникают в кровь и воздействуют и на грибки в кишечнике, на другие ткани в организме. Однако назначать такие препараты в период беременности гинеколог не может ввиду их высокой токсичности – даже краткосрочный их прием негативно отражается на развитии плода.
Как выбрать препарат? Какие ограничения по срокам?
Какие же средства против молочницы разрешены беременным? Каким препаратам отдать предпочтение: местным или системным, или может вообще «народным»? В перечне современных фармакологических средств от молочницы есть около десятка препаратов, воздействующих только на инфицированную область, то есть являющихся абсолютно безвредными для плода.
Многие гинекологи признают этот препарат самым безопасным и эффективным для лечения молочницы во время беременности. Основное действующее вещество Пимафуцина – натамицин – практически не поступает в кровь из ЖКТ, не всасывается со слизистых оболочек и не проникает через маточно-плацентарный барьер. Соответственно, навредить плоду прием Пимафуцина (даже длительный) не может.
Инструкция по применеию, цены и отзывы на Пимафуцин
Лечение молочницы у женщин Пимафуцином может проводиться с момента зачатия до родов. Одним, чтобы избавиться от симптомов молочницы, достаточно принимать лекарство три дня, другим необходим полный курс лечения (9 дней). Обычно беременным назначают Пимафуцин в свечах – по 1 суппозиторию на ночь. При упорном течении вагинального кандидоза назначается Пимафуцин в таблетках (4 р. в день по 1 таб. на протяжении недели).
Самостоятельно назначать себе Пимафуцин не стоит, особенно если до беременности молочница не беспокоила. Дело в том, что у препарата имеется одно противопоказание: повышенная чувствительность к веществам, входящим в состав Пимафуцина. Кроме натамицина, суппозитории содержат цетиловый спирт, полисорбат, твердый жир, адипиновая кислота, сорбитный триолит, натрия гидрогена карбонат. В первые дни и часы после введения свечи могут беспокоить жжение и раздражение, но эти побочные эффекты не требуют отмены препарата и проходят сами по себе.
Клотримазол. Во время беременности препарат назначают в виде вагинальных таблеток или крема. Прочитать инструкцию и узнать цену можно здесь. Разрешен Клотримазол во всех триместрах, за исключением первого. Отрицательного влияния препарата на плод в ходе клинических испытаний выявлено не было, но окончательное решение о целесообразности применения клотримазола должен выносить врач. Лечение молочницы у женщин Клотримазолом продолжается 6-7 дней, на протяжении которых перед ночным сном глубоко во влагалище, не прибегая к использованию аппликатора, вводится одна таблетка. Крем применяют только как дополнение к свечам или вагинальным таблеткам. При использовании вагинальных таблеток могут усилиться жжение и зуд. Если они не проходят в течение 1-2 дней, то препарат отменяют из-за высокой вероятности аллергической реакции. В редких случаях беременные жалуются на учащенное мочеиспускание.
Тержинан (инструкция и цена здесь). Вагинальные таблетки Тержинан включены в список препаратов, рекомендованных для лечения вагинального кандидоза в России. Их назначают со второго триместра беременности и в редких случаях в первом (если потенциальная польза для женщины превышает риск для плода). Французская лаборатория Бушара-Рекордати (производитель Тержинана) также говорит об эффективности препарата и ратует за его безопасность. В это же время американское агентство FDA предупреждает: преднизолон, входящий в состав препарата, снижает местный иммунитет. Курс лечения — 10-14 дней по одной вагинальной таблетке перед сном (перед введением таблетку опускают в воду на 30 сек.). После первых введений жжение и зуд могут усилиться, но затем они исчезнут.
Бетадин (подробнее, обзор цен, отзывы). Это один из немногих препаратов, разрешенный в первые 12 недель беременности. Если у будущей мамы нет противопоказаний к применению Бетадина (главные – нарушение функций щитовидной железы и аллергия на йод), то она может ставить по одной свечке на протяжении недели. Во 2-3 триместре препарат заменяют на другой, потому что он становится опасным для малыша: действующие вещества проникают через плацентарный барьер и могут спровоцировать нарушения щитовидной железы.
Эпиген интим. Этот лечебно-профилактический спрей разрешено применять на протяжении всей беременности для профилактики инфицирования плода и обострения хронической молочницы. Препарат наносится либо на вульву путем орошения, либо впрыскиванием во влагалище при помощи специальной насадки. Курс лечения – 1-2 недели.
Ливарол (инструкция, цены). Препарат можно приобрести в любой аптеке, но знайте: против молочницы его можно применять лишь во втором и третьем триместре, причем только под контролем гинеколога. Кетоконазол – активное вещества вагинальных суппозиторий Ливарол, действует только на слизистые – влагалище и вульву, не всасывается в кровоток и посему является безвредным для женщины и плода. Исследования показывают, что этот препарат действует на беременных лучше, чем Пимафуцин. Согласно некоторым данным (страница с исследованием к сожалению более недоступна), выздоровление после приема Ливарола наблюдалось у 96.9% испытуемых; из тех, кто принимал Пимафуцин, излечились лишь 33.3%. Курс лечения – по одной свече перед сном 3-5 дней.
Средние цены на лечение молочницы у женщин зависят от предписанного доктором препарата и длительности его приема:
Пимафуцин (6 свечей) – 503 руб.
Эпиген интим (спрей, 60 мл.) – 1370 руб.
Тержинан (вагинальные таблетки, 6 шт.) – 354 руб.
Клотримазол (вагинальные таблетки, 6 шт.) – 30 руб.
Флуконазол относится к той категории препаратов, которые опасны при беременности, особенно в первом ее триместре. Как показывают зарубежные медицинские исследования, прием Флуконазола в первые недели гестации (закладки органов) вел к риску формирования у плода врожденного сложного порока сердца – тетрады Фалло. Если же беременная женщина принимала Флуконазол в третьем триместре в дозе 400-800 мг/сутки, то в редких случаях у рожденного малыша диагностировались аномальный фации, брахицефалия, пороки развития свода черепа, артрогрипоз, волчья пасть и т.д.
Безопасным считается однократный прием Флуконазола в дозе 150 мг, но назначают препарат только в случаях крайней необходимости. Таким образом, лечение молочницы у женщин Флуконазолом возможно лишь после родоразрешения и окончания лактации.
Лечение Флюкостатом молочницы у женщин также не желательно. Его основной действующий компонент все тот же флуконазол, и существуют публикации, где сказано, что этот препарат способен вызывать уродства и отравляюще действовать на плод. Гинекологи назначают его только в случае распространения заболевания на все жизнененнонеобходимые системы женщины.
В гомеопатии отсутствует как таковой диагноз «молочница», есть только симптом «бели». Главное отличие гомеопатии от традиционной медицины – подбор лекарства на основе симптомов, перечисляемых пациентов, без оглядки на название диагноза. Лекарства для каждого подбирается строго индивидуально, причем врач-гомеопат обязательно разузнает, почему у женщины возникли симптомы молочницы.
Лечение молочницы гомеопатией осуществляется лишь препаратами, принимаемыми внутрь. Перечислим основные препараты и симптомы, при которых они назначаются.
Alumina Бели едкие, обильные, прозрачные, тягучие. Ухудшение самочувствия днем. Лучше становится лишь после подмывания холодной водой.
Borax Подобие ожога во влагалище, раздражающие слизистые прозрачные, похожие на белок, выделения.
Capsicum, Graphites, Kreosotum, Sulphur. При жгучих болях.
Kalium muriaticum. При творожистых выделения, подходит для девочек.
Mercurius solubilis. При красноватых пятнах.
Эхинацея. При сухости влагалища и воспалении вследствие генитальной молочницы.
Продолжительность лечения гомеопатическими препаратами может составить от 4 до 6 недель, однако улучшение самочувствия некоторые чувствуют уже после 1-2 дней лечения. Традиционно врач-гомеопат назначает только одно лекарство, но если для восстановления баланса жизненных сил и устранения симптомов требуется большее число лекарств, то принимают 2-3 наименования.
«Лечим молочницу сами!». Такую фразу можно часто услышать от беременных женщин, которые не хотят приемом медицинских препаратов навредить плоду. Повторимся, что если применять только разрешенные во время беременности лекарства, вреда малышу они не принесут.
Народные же варианты лечения можно использовать только в качестве дополнения, ведь лекарства устраняют грибки, но не всегда устраняют жжение и зуд. И конечно не стоит рисковать здоровьем будущего ребенка, отказываясь от традиционной медицины.
Лечение содой молочницы у женщин – самый популярный альтернативный метод борьбы с болезнью. Соду используют для спринцевания и подмывания. Раствор готовят из 1 ст.л. соды, 1 литра кипятка, ждут остывания и спринцуются, после чего вводят свечи или влагалищные таблетки, прописанные доктором. Оптимальная длительность спринцевания – 5-7 дней. Эффективны и сидячие содовые ванночки: на 1 л. воды берется 1 ч.л. йода и 1 ст.л. соды. Длительность нахождения в сидячей ванночке – 15 минут.
Растворы для спринцевания готовят не только из соды, но и из природных антисептиков. Вот некоторые из них:
- лук и чеснок (5 минут в литре воды варят головку чеснока со столовой ложкой ромашки).
- масло чайного дерева (маленькую спринцовку заполняют маслом календулы – 1 ч.л. и маслом чайного дерева – 1-2 капли).
Но нужно понимать, что, затягивая обращение к врачу, будущая мама рискует своим здоровьем.
Понравилась статья? Поделитесь с друзьями:
Девушки, подскажите, многие наверно сталкивались с молочницей при беременности до 12 недель. Что делать? Лечить или подождать пока будет 12 и более недель? Сейчас нам только 3 недели. Кто-то за лечение, кто-то против. Мне посоветовали свечи ГЕКСИКОН. Я очень переживаю, т.к. ждала эту беременность много лет.
Для начала нужно убедится, что это молочница, ведь при Б нормальным есть некоторое количество кремообразных выделений белого или кремового цвета (это говорит о хорошей выработке прогика), если они без резкого запаха и не творожистые, то это не молочница. Прежде чем пичкатся лекарствами, советую сдать мазок на кандиды.
Из своего опыта могу сказать, что мне Гексикон вообще никак не помог с молочницей. Свечи Пимафуцин применяла курсом по 1 св. на ночь 6 дней, а потом для восстановления микрофлоры свечи Ацилакт — 5 шт, тоже на ночь. Все это было до 12 нед. Моллочница прошла и до сих пор не беспокоит (т-т-т). Пимафуцин можно применять во время беременности.
Не знаю, где посмотреть есть ли такая тема уже, но наткнулась на полезную информацию.
Один из признаков беременности: молочница
К сожалению, во многих случаях беременность и молочница неразрывно связаны между собой. Часто появляясь уже в первые недели после зачатия, эта инфекция не отступает вплоть до родов. Из-за возможного раннего ее наступления, молочницу считают одним из первых признаков беременности. Однако все же не следует ее относить к этой группе, поскольку причина обострения инфекции — никак не зачатие и развитие плода. Почему же молочница часто появляется именно с первых дней беременности — сейчас и выясним.
Одним из ранних признаков беременности являются влагалищные выделения. Их количество может заметно увеличиваться уже с первых дней — из-за возрастающего кровенаполнения органов малого таза. В этом секрете растет концентрация ионов водорода, направленных на защиту материнского организма от попадания в него вредных микроорганизмов. А еще с первых дней наступления беременности начинает расти уровень женского гормона эстрогена, что приводит к изменению влагалищной микрофлоры. Таким образом, создается благоприятная среда для развития во влагалищном секрете дрожжевых грибков кандиды. Выделения в таком случае приобретают творожистую консистенцию с резким неприятным запахом, что сопровождается зудом, покраснением и раздражением кожи.
Итак, молочница — это признак нарушения микрофлоры во влагалище, а не симптом беременности. Это заболевание часто обостряется на фоне снижения иммунитета, что закономерно с наступлением беременности.
Молочницу необходимо вылечить до наступления родов, чтобы избежать инфицирования плода. Кроме того, ткани родовых путей при этой инфекции легче рвутся, что очень нежелательно. Не следует заниматься самолечением молочницы. Гинеколог даст вам необходимые рекомендации и назначит лечение, соответствующее периоду беременности и стадии заболевания.
Справиться с неприятными ощущениями помогут подмывания раствором соды (на 1 л кипяченой воды 2 ч. Л. Соды — утром и вечером) или 3% перекиси водорода (перекись создает во влагалище кислую среду, в которой не размножаются дрожжеподобные грибки). Многим помогает кефир: просто обмокните в него тампон и вставьте на ночь во влагалище. Единственное условие — кефир должен быть очень свежим!
1 3 2 . согласно п.п. 2.1. Ксюньчик. (—30)
2. Модератор закрывает тему блога, то есть убирает возможность комментировать тему, если:
2. 1. Идентичные или очень похожие темы не раз обсуждались на форуме и находятся поиском «Яша» или поиском «Гоша»;
0 0 Автор: LadyInRed , Москва
Здесь много тем есть про молочницу. И в том числе про первые признаки беременности, где это описывается. В оранжевом поле есть поиск «яша» и «гоша»
Приходится признавать неразрывную связь беременности и молочницы. Подобная инфекция часто при наступлении в течение первых недель беременности не отступает до самих родов. Учитывая раннее наступление молочницы, она воспринимается как один из самых ранних сроков беременности. Но не стоит включать молочницу в категорию признаков беременности. Ведь причиной появления становится не зачатие плода, а обострение инфекции. Постараемся разобраться, почему появление молочницы возникает довольно часто в первые дни наступившей беременности.
Среди ранних признаков наступления беременности называется появление влагалищных выделений. Количество выделений может существенно возрастать с первых дней беременности — причиной становится большее кровенаполнение для органов малого таза. В этом секрете возрастает концентрация ионов водорода, которые необходимы для защиты организма женщины от вредных микроорганизмов. С первых дней беременности происходит рост женского гормона эстрогена – в результате изменяется влагалищная микрофлора. Соответственно, формируется благоприятная среда для развития дрожжевых грибков кандиды во влагалищном секрете. В таком случае выделения становятся творожистыми, сопровождаясь резким неприятным запахом, покраснением, зудом и кожным раздражением.
Молочница на ранних сроках беременности
Молочница становится явным признаком нарушений микрофлоры во влагалище, а вовсе не беременности. Происходит резкое обострение данной болезни в результате снижения иммунитета, которое становится неизбежным явлением в начале беременности. Лечение молочницы необходимо еще на стадии планирования беременности, чтобы исключить инфицирование для плода. Подобная инфекция приводит к большей вероятности разрыва тканей родовых путей – нежелательный процесс. При молочнице не следует прибегать к самолечению. Следует обратиться за помощью гинеколога, который сможет рекомендовать наиболее подходящее лечение, в зависимости от степени болезни и срока беременности.
Распространено ошибочное убеждение, что молочница либо кандидоз представляет собой признак наступления беременности, возникая в организме каждой женщины. Но такое мнение является ошибочным. Встречается молочница в 30% случаев, но не у каждой. Причиной молочницы становится дрожжеподобный гриб Candida, в небольшом количестве находящийся в кишечнике и влагалище здоровых женщин. Молочница во время беременности нередко может приводить к опасениям в результате больших выделений, напоминая подтекание околоплодных вод.
— Гормональные изменения. Становятся главным фактором при развитии кандидоза. За счет выработки гормона беременности прогестерона возрастает общий уровень гликогена, с переработкой которого не успевают справиться лактобактерии, хотя их количество тоже возрастает. В результате появления излишков гликогена возрастает благоприятная среда для образования грибов. Ситуация дополняется более кислой влагалищной средой во время беременности с рыхлыми кровоснабженными стенками, что приводит к более благоприятным условиям последующего роста мицелия грибов.
— Снижается иммунитет. В том числе барьерная функция влагалищной стенки снижается, поэтому грибы получают более благоприятные условия для прикрепления и размножения.
— Использование антибиотиков. При беременности довольно редкое, но возможное явление. Действие антибиотиков приводит к разрушению нормальной влагалищной молочной флоры, из-за чего формируются благоприятные условия для грибов.
— Большое потребление мучных, сладких либо острых продуктов.
— Местно-раздражающие средства – гигиеническое мыло с отдушкой, спринцевание и пр.
Можно ли забеременеть при молочнице
Проявление кандидоза происходит в виде сильного зуда, обычно ночью или вечером, с усилением после горячего или теплого душа, также после полового акта. Происходят обильные выделения из половых путей, творожистые, белые, имеющие кислый запах. При хронической молочнице, беспокоившей еще до беременности, подобные выделения могут принимать сероватый оттенок, принимая более однородную консистенцию.
Распространено убеждение, что молочница является естественным явлением, аналогично беременности, поэтому не нуждается в лечении. Но такое мнение является просто заблуждением. Ведь кандидоз приводит не только к обильным выделениям и неприятному зуду, но также определенные риски для ребенка и протекания беременности. Однако существует определенный нюанс – не нужно прибегать к лечению молочницы только из-за повышенного уровня кандиды в мазке, без клинических признаков (выделения, воспаление, зуд). Вполне вероятно, что такое количество кандиды является нормой. Остановим особенное внимание на возможных осложнениях молочницы:
`- Преждевременный разрыв плодных оболочек. Происходит действие продуктов жизнедеятельности грибов в отношении плодных оболочек пузыря, с появлением «слабого пятна». В результате малейшая физическая нагрузка на него может приводить к разрыву или трещине. Происходит нарушение целостности пузыря, с подтеканием либо одномоментным отходом вод, с появлением ворот для инфекции – представляют опасность для женщины и ребенка.
— Инфицирование плода. Кандида иногда может проникать даже через неповрежденные оболочки, приводя к инфицированию плода. В подобных ситуациях происходит поражение лишь пуповины, ротовой полости и легких ребенка. Но ослабленный иммунитет может стать причиной и более глубокого вовлечения. Самыми «безобидными» последствиями могут стать поражение полости рта, глаз, обсеменение кишечника кандидой во время прохождения ребенка по родовым путям.
По материалам iberemenna.ru
Среди женщин распространено мнение, что молочница как признак беременности проявляется с первых дней оплодотворения яйцеклетки и раньше любого теста оповещает о счастливом событии. Медицина этот факт не подтверждает и всему дает логическое объяснение.
Неприятные симптомы молочницы (кандидоза) вызваны чрезмерным количеством дрожжеподобного гриба рода Candida.
В первые недели беременности женщины сталкиваются с молочницей
Многие беременные женщины сталкиваются с этим заболеванием на первых неделях беременности и поэтому стали считать, что это один из первых «звоночков» удачного оплодотворения.
Молочницу можно определить по следующим признакам:
- Влагалищные обильные выделения белого цвета
- Творожистая консистенция белей
- Кисловатый запах выделений
- Зуд и покраснение половых органов
- Боль, жжение при сексуальном контакте
Появление кандидоза в первые месяцы интересного положения связано с увеличением женских половых гормонов. Это необходимо для нормального развития и роста плода.
Иммунная система ослабевает, чтобы не произошло отторжение эмбриона, ведь для организма женщины мужские клетки в нем чужеродны. Дрожжеподобные грибы, почувствовав благоприятные условия, развиваются намного быстрее.
Врачи придерживаются разных мнений по поводу влияния молочницы на вынашивание плода. Одни утверждают, что ребенку ничего не угрожает и лечение можно начинать после родов, а другие настаивают на обязательной медикаментозной терапии с момента обнаружения заболевания.
Диагностируют молочницу при исследовании мазка из влагалища.
Кандидоз может доставлять неприятные ощущения весь период беременности, а в процессе родов передаться малышу. При появлении симптомов заболевания нужно прийти на прием к гинекологу и сдать необходимые анализы.
Современные препараты для лечения молочницы можно использовать в любом триместре беременности без вреда для ребенка.
Наиболее эффективны свечи, таблетки и мази местного действия, так как системные препараты стараются не назначать. Курс лечения необходимо пройти обои партнерам, ведь кандидоз передается половым путем.
Читайте: Удаление кисты матки не страшно
В первом триместре обычно назначают свечи Пимафуцин или Бетадин. Если молочница беспокоит на поздних сроках, то препараты могут быть более сильного действия (Клотримазол. Миконазол, Гинофорт). Положительный результат лечения заметен при соблюдении диеты.
Молочница при беременности – довольно частое явление, которое связано с понижением иммунитета у женщины в положении.
Определить беременность после зачатия очень сложно
Определить беременность до задержки довольно тяжело, но если внимательнее прислушаться к своему организму, то можно заметить некоторые изменения, соответствующие раннему сроку оплодотворения.
Некоторые из них встречаются у женщин в период ПМС, поэтому доверять полностью народным приметам не стоит.
Изменения, которые происходят в организме женщины с первого дня беременности. внешне не заметны, но будущая мама может чувствовать:
- Беспричинную нервозность, раздражительность
- Усталость, сонливость в середине дня
- Повышенный аппетит
- Тянущую боль внизу живота
- Изменение чувствительности к ароматам
- Частую головную боль
- Новые вкусовые пристрастия
Более точный результат гарантирует измерение базальной температуры по утрам. О наступившей беременности свидетельствует повышение градусов (благодаря увеличенному уровню прогестерона) до 37 по Цельсию и так на протяжении нескольких дней. Возможно изменение веса, причем не только в большую сторону.
Токсикоз проявляется обычно ближе к середине первого триместра (5-7 недель) и только в редких случаях у женщин наблюдается утренняя тошнота до наступления задержки менструации.
Это один из наиболее достоверных признаков интересного положения, который сопровождает беременную первые 3 месяца. Повышенная выработка гормона прогестерона делает женщину несобранной, забывчивой, но с увеличением срока это проходит.
Следует обратить внимание на уровень артериального давления, которое снижается с наступлением беременности до уровня 90/60 мм рт. ст. Это вызывает головокружение и слабость. Ко второму триместру давление должно прийти к нормальным показателям.
Читайте: Какое лечение при ключевых клетках в мазке
Организм женщины говорит о наступлении беременности с помощью «сигналов», проявляющихся еще до задержки.
Дополнительную информацию о признаках беременности вы сможете получить из предложенного видео.
Главным признаком радостного события является отсутствие месячных в предполагаемый срок. При этом тест-полоска не всегда показывает положительный результат в первый день задержки.
Это зависит от уровня ХГЧ в крови, который растет с каждым днем от зачатия. Если овуляция запоздала на несколько дней, то вторая полоска может быть очень слабой или вообще не проявиться. Необходимо подождать 1-2 дня и повторить экспресс-анализ.
При беременности меняется характер выделений
Выделения из влагалища меняют характер, становятся обильными, густыми. Их задача состоит в защите плода от патогенных микроорганизмов, которые могут попасть через половые пути.
Иногда появляется молочница как признак беременности, но с ее симптомами нужно обращаться к врачу. Лечение кандидоза принесет облегчение будущей матери, но из-за сниженного иммунитета заболевание может периодически возникать в течение всей беременности.
Длительные тянущие боли внизу живота на ранних сроках беременности напоминают те, которые бывают за 2-3 дня до месячных. Опасность кроется в том, что это может быть угроза выкидыша или внематочное крепление эмбриона.
Необходимо проконсультировать с гинекологом и сделать УЗИ. При угрозе прерывания назначают препараты с прогестероном .
Грудь беременной женщины становится не только более чувствительной, но и увеличивается в размерах. Ощущения схожи с предменструальными, но дискомфорт, покалывание ощущается обычно по бокам.
В конце первого триместра выделятся капли молозива. В случае если задержки нет, молочная железа болит или найдены уплотнения, необходимо обратиться к врачу-маммологу, чтобы исключить онкологическое заболевание.
Существует немалое количество признаков беременности как до наступления задержки, так и после нее. Наиболее достоверный метод подтверждения или опровержения догадок – это посещение гинеколога.
Читайте: Маски для лица из сметаны в домашних условиях
Кандидоз влагалища, или по-народному — молочница, является нарушением естественной микрофлоры в этом органе. Если впервые обнаруженную молочницу не пролечить, как следует, то она очень быстро переходит в хроническую форму. Затем при каждом удобном случае заболевание будет проявляться, доставляя ужасный дискомфорт и неприятности женщине. Таким удобным случаем может быть даже малейшее снижение иммунной защиты. Это происходит вследствие эмоциональных потрясений, физических нагрузок, переутомления, вирусного заболевания, авитаминоза и несбалансированного питания и прочих факторов. Причиной снижения иммунитета является также и беременность. Иммунная защита женщины вынуждено ослабевает, не давая материнскому организму отторгать плодное яйцо, которое он воспринимает как «чужеродное тело». Именно поэтому молочница на ранних сроках беременности может рассматриваться как один из ее вероятных признаков.
Возможно, Ваш гинеколог Вам говорил, что у женщин с хронической молочницей грибок очень часто обостряется после наступления овуляции — спустя несколько дней. Возможно, Вы замечали подобную тенденцию и у себя, когда молочница наступает незадолго до задержки месячных.
Но также часто случается, что активизация кандидоза после овуляции происходит именно в том цикле, когда наступает беременность. В большинстве случаев женщина даже не подозревает еще о том, что произошло зачатие.
Существует очень высокая вероятность обострения молочницы уже на самых ранних сроках беременности, если кандидоз у женщины перешел в хроническую форму. Но даже если никогда прежде Вы не страдали от этого заболевания и не наблюдали у себя его симптомы, то после зачатия молочница на ранних сроках беременности все равно может себя проявить. Более того, если грибок впервые активизировался после овуляции, то исключить или подтвердить наличие беременности необходимо в первую очередь.
О том, что спустя несколько дней или недель после зачатия у них обостряется молочница, рассказывают очень многие беременные женщины. Следует отметить, что среди причин, способствующих развитию гриба Кандида, гинекологи выделяют изменение среды влагалища (в кислую сторону). Это происходит под воздействием гормонов, в частности — прогестерона, который начинает усиленно вырабатываться после наступления овуляции, и этот процесс продолжается на ранних сроках беременности.
Признаки молочницы известны практически любой женщине: белые творожистые влагалищные выделения, часто с характерным кислым запахом, вызывающие зуд, покраснение, отечность и жжение в области влагалища. Эти симптомы могут быть выражены в разной степени, но они всегда неприятны и нередко усиливаются после занятий сексом, принятий душа, а также в ночное время суток.
А потому с первыми их проявлениями женщина обычно начинает лечение кандидоза. Именно в этом кроется самая большая опасность молочницы на ранних сроках беременности: многие эффективные в данном случае препараты нельзя применять в период вынашивания ребенка. А из-за крайне маленького срока беременности женщина может еще не знать о своем особом положении.
Не спешите, если не знаете, как лечить молочницу на ранних сроках беременности. Что следует сделать сразу же при появлении первых признаков грибка, так это откорректировать свой ежедневный рацион и, возможно, изменить некоторые повседневные привычки:
- Исключите из рациона выпечку и сдобу, кулинарные изделия, сладости, а также крахмалистую, острую и соленую пищу, маринования. Вместо этого увеличьте количество свежих кисломолочных продуктов в меню, овощей и несладких фруктов.
- Носите только белье из хлопчатобумажной ткани, причем от стрингов сейчас лучше отказаться.
- Не применяйте в интимной гигиене косметические средства с отдушками и прочими синтетическими компонентами.
- Подмываться в этот период лучше кипяченой водой или в конце, после завершения гигиенической процедуры, обмыть наружные половые органы и очень аккуратно — вымыть влагалище — содовым раствором (2 чайные ложки соды на литр кипяченой воды).
- Лучше не использовать сейчас прокладок на клеенчатой основе и с ароматизаторами. Самодельные ежедневные прокладки из стерильной марли подойдут лучше всего. Не забывайте их вовремя сменять чистыми и сухими.
- Помните, что дрожжеподобные грибы очень быстро развиваются в условиях тепла и влаги, а потому всячески предотвращайте создание благоприятных для развития молочницы условий.
- О гигиене вообще нечего много говорить, но лишний раз напомнить не помешает: водные процедуры, как минимум, утром и вечером и регулярное мытье рук.
Безусловно, следует посетить гинеколога, даже если Вы еще не встали на учет. Он направит Вас на необходимые анализы и после подтверждения диагноза назначит подходящее лечение. Следует знать, что любое предпринятое самолечение может исказить результаты анализов и тестов, а потому вначале следует сдать мазок и дождаться врачебного заключения (похожие с молочницей симптомы имеют множественные другие заболевания мочеполовой системы).
Можно применять далеко не все свечи при молочнице на ранних сроках беременности. Чаще всего будущим мамам назначают Пимафуцин и Гексикон, причем лучше большинство беременных отзывается о втором препарате, но здесь все достаточно индивидуально. В любом случае начатое лечение следует довести до конца, даже если симптомы молочницы при беременности исчезли после нескольких применений свечей. Нужно закончить предписанный гинекологом курс, чтобы кандидоз не вернулся. Одновременное лечение должен пройти и половой партнер беременной.
Препараты от молочницы для перорального применения будущим матерям запрещены. Спринцевание при беременности также противопоказано, особенно на ранних сроках. А потому из народных средств могут подойти только подмывания настоями и отварами из лекарственных растений: цветков аптечной ромашки, листьев двудомной крапивы, можжевельника, тысячелистника, шалфея, чистотела, розмарина, спорыша, коры дуба, почек березы. Также, предварительно посоветовавшись с доктором, можно на ночь вставлять во влагалище тампоны, пропитанные свежим (!) кефиром.
Хорошим нейтрализатором дрожжеподобных грибов является перекись водорода (3%), которую необходимо разводить в воде (2 столовые ложки перекиси на 1 литр воды) и подмываться. Эффектна в лечении кандидоза и бура в глицерине (смоченным в ней марлевым тампоном очищаются стенки влагалища перед сном).
Будьте готовы к тому, что врач может Вам посоветовать не лечить молочницу в первые недели беременности, а только проводить симптоматическое лечение, направленное на облегчение состояния, если признаки кандидоза выражены несильно. Не стоит волноваться по этому поводу: на ранних сроках молочница не влияет на плод. Но при возникновении рецидивов на более поздних сроках и в особенности перед самыми родами необходимо вылечить молочницу, поскольку возможно заражение ребенка во время родов и развитие осложнений еще во время вынашивания.
Специально для nashidetki.net — Маргарита СОЛОВЬЕВА
30 мая 20143350654 Рубрика: Беременность
Самым достоверным способом определения беременности является поход к врачу. Однако существует немало признаков, которые могут указать на наступление беременности еще до официального заключения.
- Отсутствие очередной менструации. Самый важным признак. Но о нем следует говорить только тем женщинам, у которых регулярный менструальный цикл;
- Болезненные ощущения в груди и ее увеличение. Такие ощущения возникают вследствие гормональных изменений в молочной железе. С самых первых дней беременности грудь матери готовится к кормлению малыша;
- Частое мочеиспускание. Связано такое явление с увеличением матки, которая в свою очередь, сдавливает мочевой пузырь. В результате женщина испытывает частые позывы к мочеиспусканию;
- Изменение вкусовых пристрастий. Зачастую, в связи с нехваткой каких-либо веществ в организме, у беременной появляется тяга к какому-либо виду продуктов или совсем несъедобным вещам (например, мел, земля);
- Быстрое утомление. С наступлением беременности женщина испытывает сонливость, быстрое утомление, отмечает снижение внимания, память и так далее. Все эти признаки также связаны с гормональным изменением в организме будущей матери.
Первые признаки беременности каждая женщина ощущает по-своему. То есть одна почувствует изменения в своем организме спустя несколько дней после оплодотворения, а другая может не знать о беременности вплоть до визита к врачу или задержке менструального цикла.
Точные признаки беременности можно выявить следующими путями:
- ощупывание плода врачом-гинекологом. С помощью данного метода исследования врач определяет положение малыша в полости матки;
- прослушивание сердцебиения крохи. После двадцати недель беременности на каждом приеме врач будет прослушивать сердечко малыша с помощью акушерского стетоскопа;
- ультразвуковое исследование. Именно с помощью этого исследования можно посмотреть состояние плода, развитие органов, систем и многое другое. Данный вид исследования является самым достоверным;
- исследование кровь на уровень ХГЧ. Уровень гормона в крови может указать не только на наличие беременности, но и помочь определить примерный срок беременности.
На самых ранних сроках беременности женщина может чувствовать значительные изменения. Так, например, на первой и второй неделе беременности могут отмечаться головокружения, быстрая утомляемость, тошнота и даже рвота. В таком случае, женщина может сделать тест на беременность или же обратиться к врачу за консультацией.
Овуляцией называют период выхода зрелой яйцеклетки, которая готова к оплодотворению. Именно в эти дни вероятность забеременеть увеличивается в разы.
Возможна ли беременность после овуляции?
Вероятность забеременеть после овуляции практически нулевая. Врачи называют такой период «абсолютным бесплодием». Именно овуляция делит цикл на две части: период овуляции и период образования желтого тела. В фазу желтого тела беременность наступить не может. Жизнедеятельность зрелой яйцеклетки продолжается не больше 24 часов.
Признаки цветной беременности. Что это?
Бывает и такое, что женщина вынашивает малыша и даже не подозревает о своем положении потому, что менструации идут по графику несколько месяцев беременности. Затем они постепенно прекращаются, и только тогда женщина узнает о том, что под сердцем у нее уже не маленький эмбриончик, а развивающийся плод. Однако такие месячные могут указывать и на угрозу прерывания беременности и на других гинекологические нарушения.
Причиной выделений при беременности могут быть различные факторы. Одни выделения считаются нормальным явлениям, а при появлении других стоит незамедлительно обратиться к врачу.
Стоит помнить, что в организме женщины выделяется большое количество гормона прогестерона, который в свою очередь может быть предпосылкой появления непрозрачных, густых выделений без запаха.
Белые выделения могут появиться при каких-либо заболеваниях (венерических, инфекционных, грибковых).
При обнаружении коричневых выделений во время беременности женщине незамедлительно следует обратиться к врачу. С одной стороны такие выделения могут появиться в связи с гормональной перестройкой в организме, а с другой стороны могут сигнализировать об угрозе самопроизвольного аборта. Во втором случае женщине требуется госпитализация для пролонгирования беременности, медикаментозный курс лечения и постельный режим.
Случается и такое, что женщина узнает о беременности по необычным признакам. К таким относятся:
- появление вен в форме паука на груди;
- заложенность носа с дальнейшим кровотечением;
- скопление газов;
Спутать болезнь с другими крайне сложно, потому как женщину беспокоят зуд и жжение в области половых органов. Главный же признак молочницы – творожистые выделения, имеющие кислый запах. Лечение молочницы при беременности обязательно ввиду того, что она осложняет протекание беременности и повышает вероятность инфицирования плода во время прохождения по родовым путям. Если заражение произойдет, то новорожденный будет страдать кандидозным стоматитом.
Лечение хронической молочницы у женщин не беременных осуществляется системными препаратами (таблетками или капсулами), которые проникают в кровь и воздействуют и на грибки в кишечнике, на другие ткани в организме. Однако назначать такие препараты в период беременности гинеколог не может ввиду их высокой токсичности – даже краткосрочный их прием негативно отражается на развитии плода.
Как выбрать препарат? Какие ограничения по срокам?
Какие же средства против молочницы разрешены беременным? Каким препаратам отдать предпочтение: местным или системным, или может вообще «народным»? В перечне современных фармакологических средств от молочницы есть около десятка препаратов, воздействующих только на инфицированную область, то есть являющихся абсолютно безвредными для плода.
Многие гинекологи признают этот препарат самым безопасным и эффективным для лечения молочницы во время беременности. Основное действующее вещество Пимафуцина – натамицин – практически не поступает в кровь из ЖКТ, не всасывается со слизистых оболочек и не проникает через маточно-плацентарный барьер. Соответственно, навредить плоду прием Пимафуцина (даже длительный) не может.
Инструкция по применеию, цены и отзывы на Пимафуцин
Лечение молочницы у женщин Пимафуцином может проводиться с момента зачатия до родов. Одним, чтобы избавиться от симптомов молочницы, достаточно принимать лекарство три дня, другим необходим полный курс лечения (9 дней). Обычно беременным назначают Пимафуцин в свечах – по 1 суппозиторию на ночь. При упорном течении вагинального кандидоза назначается Пимафуцин в таблетках (4 р. в день по 1 таб. на протяжении недели).
Самостоятельно назначать себе Пимафуцин не стоит, особенно если до беременности молочница не беспокоила. Дело в том, что у препарата имеется одно противопоказание: повышенная чувствительность к веществам, входящим в состав Пимафуцина. Кроме натамицина, суппозитории содержат цетиловый спирт, полисорбат, твердый жир, адипиновая кислота, сорбитный триолит, натрия гидрогена карбонат. В первые дни и часы после введения свечи могут беспокоить жжение и раздражение, но эти побочные эффекты не требуют отмены препарата и проходят сами по себе.
Клотримазол. Во время беременности препарат назначают в виде вагинальных таблеток или крема. Прочитать инструкцию и узнать цену можно здесь. Разрешен Клотримазол во всех триместрах, за исключением первого. Отрицательного влияния препарата на плод в ходе клинических испытаний выявлено не было, но окончательное решение о целесообразности применения клотримазола должен выносить врач. Лечение молочницы у женщин Клотримазолом продолжается 6-7 дней, на протяжении которых перед ночным сном глубоко во влагалище, не прибегая к использованию аппликатора, вводится одна таблетка. Крем применяют только как дополнение к свечам или вагинальным таблеткам. При использовании вагинальных таблеток могут усилиться жжение и зуд. Если они не проходят в течение 1-2 дней, то препарат отменяют из-за высокой вероятности аллергической реакции. В редких случаях беременные жалуются на учащенное мочеиспускание.
Тержинан (инструкция и цена здесь). Вагинальные таблетки Тержинан включены в список препаратов, рекомендованных для лечения вагинального кандидоза в России. Их назначают со второго триместра беременности и в редких случаях в первом (если потенциальная польза для женщины превышает риск для плода). Французская лаборатория Бушара-Рекордати (производитель Тержинана) также говорит об эффективности препарата и ратует за его безопасность. В это же время американское агентство FDA предупреждает: преднизолон, входящий в состав препарата, снижает местный иммунитет. Курс лечения — 10-14 дней по одной вагинальной таблетке перед сном (перед введением таблетку опускают в воду на 30 сек.). После первых введений жжение и зуд могут усилиться, но затем они исчезнут.
Бетадин (подробнее, обзор цен, отзывы). Это один из немногих препаратов, разрешенный в первые 12 недель беременности. Если у будущей мамы нет противопоказаний к применению Бетадина (главные – нарушение функций щитовидной железы и аллергия на йод), то она может ставить по одной свечке на протяжении недели. Во 2-3 триместре препарат заменяют на другой, потому что он становится опасным для малыша: действующие вещества проникают через плацентарный барьер и могут спровоцировать нарушения щитовидной железы.
Эпиген интим. Этот лечебно-профилактический спрей разрешено применять на протяжении всей беременности для профилактики инфицирования плода и обострения хронической молочницы. Препарат наносится либо на вульву путем орошения, либо впрыскиванием во влагалище при помощи специальной насадки. Курс лечения – 1-2 недели.
Ливарол (инструкция, цены). Препарат можно приобрести в любой аптеке, но знайте: против молочницы его можно применять лишь во втором и третьем триместре, причем только под контролем гинеколога. Кетоконазол – активное вещества вагинальных суппозиторий Ливарол, действует только на слизистые – влагалище и вульву, не всасывается в кровоток и посему является безвредным для женщины и плода. Исследования показывают, что этот препарат действует на беременных лучше, чем Пимафуцин. Согласно некоторым данным (страница с исследованием к сожалению более недоступна), выздоровление после приема Ливарола наблюдалось у 96.9% испытуемых; из тех, кто принимал Пимафуцин, излечились лишь 33.3%. Курс лечения – по одной свече перед сном 3-5 дней.
Средние цены на лечение молочницы у женщин зависят от предписанного доктором препарата и длительности его приема:
Пимафуцин (6 свечей) – 503 руб.
Эпиген интим (спрей, 60 мл.) – 1370 руб.
Тержинан (вагинальные таблетки, 6 шт.) – 354 руб.
Клотримазол (вагинальные таблетки, 6 шт.) – 30 руб.
Флуконазол относится к той категории препаратов, которые опасны при беременности, особенно в первом ее триместре. Как показывают зарубежные медицинские исследования, прием Флуконазола в первые недели гестации (закладки органов) вел к риску формирования у плода врожденного сложного порока сердца – тетрады Фалло. Если же беременная женщина принимала Флуконазол в третьем триместре в дозе 400-800 мг/сутки, то в редких случаях у рожденного малыша диагностировались аномальный фации, брахицефалия, пороки развития свода черепа, артрогрипоз, волчья пасть и т.д.
Безопасным считается однократный прием Флуконазола в дозе 150 мг, но назначают препарат только в случаях крайней необходимости. Таким образом, лечение молочницы у женщин Флуконазолом возможно лишь после родоразрешения и окончания лактации.
Лечение Флюкостатом молочницы у женщин также не желательно. Его основной действующий компонент все тот же флуконазол, и существуют публикации, где сказано, что этот препарат способен вызывать уродства и отравляюще действовать на плод. Гинекологи назначают его только в случае распространения заболевания на все жизнененнонеобходимые системы женщины.
В гомеопатии отсутствует как таковой диагноз «молочница», есть только симптом «бели». Главное отличие гомеопатии от традиционной медицины – подбор лекарства на основе симптомов, перечисляемых пациентов, без оглядки на название диагноза. Лекарства для каждого подбирается строго индивидуально, причем врач-гомеопат обязательно разузнает, почему у женщины возникли симптомы молочницы.
Лечение молочницы гомеопатией осуществляется лишь препаратами, принимаемыми внутрь. Перечислим основные препараты и симптомы, при которых они назначаются.
Alumina Бели едкие, обильные, прозрачные, тягучие. Ухудшение самочувствия днем. Лучше становится лишь после подмывания холодной водой.
Borax Подобие ожога во влагалище, раздражающие слизистые прозрачные, похожие на белок, выделения.
Capsicum, Graphites, Kreosotum, Sulphur. При жгучих болях.
Kalium muriaticum. При творожистых выделения, подходит для девочек.
Mercurius solubilis. При красноватых пятнах.
Эхинацея. При сухости влагалища и воспалении вследствие генитальной молочницы.
Продолжительность лечения гомеопатическими препаратами может составить от 4 до 6 недель, однако улучшение самочувствия некоторые чувствуют уже после 1-2 дней лечения. Традиционно врач-гомеопат назначает только одно лекарство, но если для восстановления баланса жизненных сил и устранения симптомов требуется большее число лекарств, то принимают 2-3 наименования.
«Лечим молочницу сами!». Такую фразу можно часто услышать от беременных женщин, которые не хотят приемом медицинских препаратов навредить плоду. Повторимся, что если применять только разрешенные во время беременности лекарства. вреда малышу они не принесут.
Народные же варианты лечения можно использовать только в качестве дополнения. ведь лекарства устраняют грибки, но не всегда устраняют жжение и зуд. И конечно не стоит рисковать здоровьем будущего ребенка, отказываясь от традиционной медицины.
Лечение содой молочницы у женщин – самый популярный альтернативный метод борьбы с болезнью. Соду используют для спринцевания и подмывания. Раствор готовят из 1 ст.л. соды, 1 литра кипятка, ждут остывания и спринцуются, после чего вводят свечи или влагалищные таблетки, прописанные доктором. Оптимальная длительность спринцевания – 5-7 дней. Эффективны и сидячие содовые ванночки: на 1 л. воды берется 1 ч.л. йода и 1 ст.л. соды. Длительность нахождения в сидячей ванночке – 15 минут.
Растворы для спринцевания готовят не только из соды, но и из природных антисептиков. Вот некоторые из них:
- лук и чеснок (5 минут в литре воды варят головку чеснока со столовой ложкой ромашки).
- масло чайного дерева (маленькую спринцовку заполняют маслом календулы – 1 ч.л. и маслом чайного дерева – 1-2 капли).
Но нужно понимать, что, затягивая обращение к врачу, будущая мама рискует своим здоровьем.
Понравилась статья? Поделитесь с друзьями:
Отправил(а) Varenkin. в Мой дневник 5 апреля 2011 · 19 536 Просмотров
Девушки, подскажите, многие наверно сталкивались с молочницей при беременности до 12 недель. Что делать? Лечить или подождать пока будет 12 и более недель? Сейчас нам только 3 недели. Кто-то за лечение, кто-то против. Мне посоветовали свечи ГЕКСИКОН. Я очень переживаю, т.к. ждала эту беременность много лет.
Для начала нужно убедится, что это молочница, ведь при Б нормальным есть некоторое количество кремообразных выделений белого или кремового цвета (это говорит о хорошей выработке прогика), если они без резкого запаха и не творожистые, то это не молочница. Прежде чем пичкатся лекарствами, советую сдать мазок на кандиды.
Из своего опыта могу сказать, что мне Гексикон вообще никак не помог с молочницей. Свечи Пимафуцин применяла курсом по 1 св. на ночь 6 дней, а потом для восстановления микрофлоры свечи Ацилакт — 5 шт, тоже на ночь. Все это было до 12 нед. Моллочница прошла и до сих пор не беспокоит (т-т-т). Пимафуцин можно применять во время беременности.
Не знаю, где посмотреть есть ли такая тема уже, но наткнулась на полезную информацию.
Один из признаков беременности: молочница
К сожалению, во многих случаях беременность и молочница неразрывно связаны между собой. Часто появляясь уже в первые недели после зачатия, эта инфекция не отступает вплоть до родов. Из-за возможного раннего ее наступления, молочницу считают одним из первых признаков беременности. Однако все же не следует ее относить к этой группе, поскольку причина обострения инфекции — никак не зачатие и развитие плода. Почему же молочница часто появляется именно с первых дней беременности — сейчас и выясним.
Одним из ранних признаков беременности являются влагалищные выделения. Их количество может заметно увеличиваться уже с первых дней — из-за возрастающего кровенаполнения органов малого таза. В этом секрете растет концентрация ионов водорода, направленных на защиту материнского организма от попадания в него вредных микроорганизмов. А еще с первых дней наступления беременности начинает расти уровень женского гормона эстрогена, что приводит к изменению влагалищной микрофлоры. Таким образом, создается благоприятная среда для развития во влагалищном секрете дрожжевых грибков кандиды. Выделения в таком случае приобретают творожистую консистенцию с резким неприятным запахом, что сопровождается зудом, покраснением и раздражением кожи.
Итак, молочница — это признак нарушения микрофлоры во влагалище, а не симптом беременности. Это заболевание часто обостряется на фоне снижения иммунитета, что закономерно с наступлением беременности.
Молочницу необходимо вылечить до наступления родов, чтобы избежать инфицирования плода. Кроме того, ткани родовых путей при этой инфекции легче рвутся, что очень нежелательно. Не следует заниматься самолечением молочницы. Гинеколог даст вам необходимые рекомендации и назначит лечение, соответствующее периоду беременности и стадии заболевания.
Справиться с неприятными ощущениями помогут подмывания раствором соды (на 1 л кипяченой воды 2 ч. Л. Соды — утром и вечером) или 3% перекиси водорода (перекись создает во влагалище кислую среду, в которой не размножаются дрожжеподобные грибки). Многим помогает кефир: просто обмокните в него тампон и вставьте на ночь во влагалище. Единственное условие — кефир должен быть очень свежим!
1 3 2. согласно п.п. 2.1. Ксюньчик. (—30)
2. Модератор закрывает тему блога, то есть убирает возможность комментировать тему, если:
2. 1. Идентичные или очень похожие темы не раз обсуждались на форуме и находятся поиском «Яша» или поиском «Гоша»;
0 0 Автор: LadyInRed. Москва
Здесь много тем есть про молочницу. И в том числе про первые признаки беременности, где это описывается. В оранжевом поле есть поиск «яша» и «гоша»
Приходится признавать неразрывную связь беременности и молочницы. Подобная инфекция часто при наступлении в течение первых недель беременности не отступает до самих родов. Учитывая раннее наступление молочницы, она воспринимается как один из самых ранних сроков беременности. Но не стоит включать молочницу в категорию признаков беременности. Ведь причиной появления становится не зачатие плода, а обострение инфекции. Постараемся разобраться, почему появление молочницы возникает довольно часто в первые дни наступившей беременности.
Среди ранних признаков наступления беременности называется появление влагалищных выделений. Количество выделений может существенно возрастать с первых дней беременности — причиной становится большее кровенаполнение для органов малого таза. В этом секрете возрастает концентрация ионов водорода, которые необходимы для защиты организма женщины от вредных микроорганизмов. С первых дней беременности происходит рост женского гормона эстрогена – в результате изменяется влагалищная микрофлора. Соответственно, формируется благоприятная среда для развития дрожжевых грибков кандиды во влагалищном секрете. В таком случае выделения становятся творожистыми, сопровождаясь резким неприятным запахом, покраснением, зудом и кожным раздражением.
Молочница на ранних сроках беременности
Молочница становится явным признаком нарушений микрофлоры во влагалище, а вовсе не беременности. Происходит резкое обострение данной болезни в результате снижения иммунитета, которое становится неизбежным явлением в начале беременности. Лечение молочницы необходимо еще на стадии планирования беременности, чтобы исключить инфицирование для плода. Подобная инфекция приводит к большей вероятности разрыва тканей родовых путей – нежелательный процесс. При молочнице не следует прибегать к самолечению. Следует обратиться за помощью гинеколога, который сможет рекомендовать наиболее подходящее лечение, в зависимости от степени болезни и срока беременности.
Распространено ошибочное убеждение, что молочница либо кандидоз представляет собой признак наступления беременности, возникая в организме каждой женщины. Но такое мнение является ошибочным. Встречается молочница в 30% случаев, но не у каждой. Причиной молочницы становится дрожжеподобный гриб Candida, в небольшом количестве находящийся в кишечнике и влагалище здоровых женщин. Молочница во время беременности нередко может приводить к опасениям в результате больших выделений, напоминая подтекание околоплодных вод.
— Гормональные изменения. Становятся главным фактором при развитии кандидоза. За счет выработки гормона беременности прогестерона возрастает общий уровень гликогена, с переработкой которого не успевают справиться лактобактерии, хотя их количество тоже возрастает. В результате появления излишков гликогена возрастает благоприятная среда для образования грибов. Ситуация дополняется более кислой влагалищной средой во время беременности с рыхлыми кровоснабженными стенками, что приводит к более благоприятным условиям последующего роста мицелия грибов.
— Снижается иммунитет. В том числе барьерная функция влагалищной стенки снижается, поэтому грибы получают более благоприятные условия для прикрепления и размножения.
— Использование антибиотиков. При беременности довольно редкое, но возможное явление. Действие антибиотиков приводит к разрушению нормальной влагалищной молочной флоры, из-за чего формируются благоприятные условия для грибов.
— Большое потребление мучных, сладких либо острых продуктов.
— Местно-раздражающие средства – гигиеническое мыло с отдушкой, спринцевание и пр.
Можно ли забеременеть при молочнице
Проявление кандидоза происходит в виде сильного зуда, обычно ночью или вечером, с усилением после горячего или теплого душа, также после полового акта. Происходят обильные выделения из половых путей, творожистые, белые, имеющие кислый запах. При хронической молочнице, беспокоившей еще до беременности, подобные выделения могут принимать сероватый оттенок, принимая более однородную консистенцию.
Распространено убеждение, что молочница является естественным явлением, аналогично беременности, поэтому не нуждается в лечении. Но такое мнение является просто заблуждением. Ведь кандидоз приводит не только к обильным выделениям и неприятному зуду, но также определенные риски для ребенка и протекания беременности. Однако существует определенный нюанс – не нужно прибегать к лечению молочницы только из-за повышенного уровня кандиды в мазке, без клинических признаков (выделения, воспаление, зуд). Вполне вероятно, что такое количество кандиды является нормой. Остановим особенное внимание на возможных осложнениях молочницы:
`- Преждевременный разрыв плодных оболочек. Происходит действие продуктов жизнедеятельности грибов в отношении плодных оболочек пузыря, с появлением «слабого пятна». В результате малейшая физическая нагрузка на него может приводить к разрыву или трещине. Происходит нарушение целостности пузыря, с подтеканием либо одномоментным отходом вод, с появлением ворот для инфекции – представляют опасность для женщины и ребенка.
— Инфицирование плода. Кандида иногда может проникать даже через неповрежденные оболочки, приводя к инфицированию плода. В подобных ситуациях происходит поражение лишь пуповины, ротовой полости и легких ребенка. Но ослабленный иммунитет может стать причиной и более глубокого вовлечения. Самыми «безобидными» последствиями могут стать поражение полости рта, глаз, обсеменение кишечника кандидой во время прохождения ребенка по родовым путям.
По материалам bydy-mamoy.ru
Некоторые женщины еще до визита к врачу знают, что они носят под сердцем ребенка. Кто-то называет это интуицией, шестым чувством, материализацией желаний. На самом деле существуют самые ранние признаки беременности, которые подскажут о зарождении новой жизни еще до задержки менструации. При этом многих женщин интересует вопрос, является ли молочница признаком беременности.

- сильный зуд в интимной области, который усиливается вечером, ночью, после принятия горячих водных процедур или полового акта;
- жжение после мочеиспускания;
- покраснение половых органов, кожное раздражение;
- наличие сильных творожистых выделений белого цвета, имеющих резкий неприятный кисловатый запах.
Если молочница у женщины была до наступления беременности, выделения впоследствии могут приобрести сероватый оттенок и более однородную консистенцию. Признаки молочницы при беременности во втором, в третьем триместре похожи с теми, что наблюдаются на ранних сроках.
После зачатия весь организм женщины начинает перестраиваться, адаптироваться к предстоящему вынашиванию малыша.

С самого начала формирования эмбриона происходит увеличение уровня прогестерона. На этом фоне могут появиться густые непрозрачные выделения. Однако они не имеют неприятного запаха и творожистой структуры. Женщина при этом не испытывает дискомфорт. Иногда будущие мамы воспринимают эти выделения в качестве кандидоза. Отсюда и появилось мнение, что молочница в середине цикла – признак беременности.
Нередко женщины отмечают, что заболевание у них проявилось в первые недели после оплодотворения. Поэтому существует мнение, что именно молочница – признак беременности на ранних сроках. Однако данное заболевание не относится к категории предвестников наступления оплодотворения.
Признаком может служить фактор, который появляется непосредственно из-за зачатия (набухание молочной железы, задержка менструации, токсикоз и т.д.). Молочница возникает не в связи с наступлением беременности, а из-за обострения инфекции на фоне снижения иммунитета. Происходит это через резкое увеличение уровня гормона прогестерона и появления специфических белков, угнетающих иммунные клетки.
С наступлением беременности действительно возрастает количество влагалищных выделений, однако в норме они не вызывают у женщины дискомфорт. Происходит это на фоне активного кровенаполнения органов малого таза. В выделениях повышается концентрация ионов водорода. Они помогают защитить влагалище от вредоносных микроорганизмов. Чтобы понять, молочница после овуляции – признак беременности или нет, необходимо дождаться более точных сигналов (например, задержка менструации).
Буквально с первых дней после зачатия меняется микрофлора влагалища, увеличивается уровень гормона эстрогена, в слизистой накапливается гликоген. На этом фоне нередко активно развиваются дрожжевые грибки – кандида. При этом выделения приобретают творожистый вид и причиняют женщине дискомфорт. Поэтому кандидоз сигнализирует не о наступлении беременности, а о нарушениях микрофлоры влагалища. Цистит и молочница как признаки беременности врачами не рассматриваются.
Существует несколько факторов, которые провоцируют развитие дрожжеподобных грибов у будущей мамы:
- Изменение гормонального фона. Меняется микрофлора влагалища, среда становится более кислой, стенки более рыхлыми (грибам проще прикрепиться и успешно расти).
- Снижение иммунитета. Увеличение уровня гормона прогестерона ухудшает состояние иммунитета, защитная функция стенок влагалища снижается, поэтому грибам проще развиваться.
- Использование раздражающих средств (например, спринцевание, мыло с отдушками и пр.).
- Избыточное употребление сладостей, мучных и острых продуктов.
- Прием антибиотиков (женщина может не знать о своей беременности и употреблять лекарства).
Поэтому говорить, что молочница — ранний признак беременности, не стоит. Хотя она нередко появляется в первые недели после зачатия.

- Инфицирование плода. Грибок может проникать даже через целостные оболочки, поражая ротовую полость малыша, глаза, пуповину, легкие.
- Разрыв плодных оболочек раньше времени или появление в них трещин. При этом отмечается подтекание или отход вод, что может стать причиной проникновения инфекции.
- Развитие эндометрита (воспаление слизистой матки) и хориоамнионита (воспаление плодных оболочек).
- Повышение угрозы прерывания беременности.
Если вы хотите, чтобы процесс вынашивания ребенка не омрачался кандидозом, подготовьтесь к этому важному этапу в жизни заранее. Тогда молочница как первый признак беременности до задержки обойдет вас стороной.
Появление молочницы – признак беременности довольно сомнительный. Однако при возникновении данного заболевания в «интересном положении» будьте внимательны. Помните, что кандидоз – это не только неприятные ощущения у будущей мамы. Данное заболевание может привести к осложнению беременности и причинить вред ребенку.
Целесообразность лечения и препараты должен подбирать доктор с учетом индивидуальных особенностей и анализов пациентки. Если же в мазках обнаружена кандида, но женщину не тревожат симптомы (выделения, зуд), врач может принять решение не лечить, а наблюдать беременную. Доверьтесь своему гинекологу, прислушайтесь к его рекомендациям. А также не забудьте поделиться полезной информацией со своими друзьями, просто нажав на иконку одной из соцсетей!
Ощущения на ранних сроках беременности до задержки слабые, их легко перепутать с признаками простуды или переутомления.
Первые признаки беременности моча делает очевидными не только для врача, но и будущей мамочки.
Ранние признаки наступившей беременности. Ожидание прибавления в доме — состояние, которое трудно не заметить.
По материалам 7mam.ru