Диагностика аденомы надпочечника начинается с посещения эндокринолога. Он оценивает визуально состояние пациента, узнает историю болезни и жалобы. В зависимости от полученных данных врач определяет необходимость дальнейшего обследования – анализов крови, мочи и инструментальных методов. О том, какую диагностику аденомы надпочечника предстоит пройти, читайте далее в нашей статье.
К основным видам аденомы относятся альдостерома, кортикостерома, андростерома, кортикоэстрома и гормонально-неактивная. В зависимости от выявленных эндокринологом признаков будет выбрана тактика дальнейшей диагностики.
У пациентов при развитии опухоли, вырабатывающей альдостерон, выявляют такие жалобы:
- общая слабость;
- одышка;
- сжимание, давление в области сердца, не связанное с нагрузкой;
- перебои ритма;
- приступы нестерпимой головной и мышечной боли, с нарушением зрения, потерей способности к движению;
- покалывание в мышцах голени, судорожные подергивания;
- жажда, обильное выделение мочи, особенно по ночам.

При осмотре врач обнаруживает существенное повышение артериального давления, глухие сердечные тоны. Показана консультация окулиста, в ходе которой выявляют изменения сосудов глазного дна, характерные для тяжелой формы артериальной гипертензии – спазм, ретинопатия, очаговые кровоизлияния, отек диска глазного нерва.
А здесь подробнее об аденоме надпочечников у мужчин.
Обращают внимание на такие проявления:
- повышенная слабость, быстрая утомляемость;
- головные боли;
- быстрое повышение веса тела;
- редкие и скудные месячные у женщин;
- импотенция и сниженное половое влечение у мужчин.
Данные осмотра:
- ожирение с преимущественным отложением жира в области живота, тонкие конечности;
- лунообразное лицо;
- багровые, фиолетовые растяжки на животе, бедрах;
- точечные кровоизлияния, угревая сыпь на коже;
- обильный рост волос на лице, конечностях у женщин, грубый тембр голоса;
- увеличение грудных желез у мужчин со снижением объема яичек;
- повышенное артериальное давление.
При присоединении остеопороза отмечается деформация позвоночника, сутулость (поза просителя), боли в нижнегрудном отделе. Отложение солей в почках провоцирует приступы почечной колики (сильная боль в животе, появление крови в моче).
Вторичные половые признаки у девочек (увеличение половых органов и молочных желез, рост волос в промежности, менструации) появляются преждевременно, а у мальчиков они (волосы на лице, под мышками, грубый голос, рост размеров полового члена и яичек) запаздывают.
У взрослых мужчин увеличены грудные железы, а наружные половые органы уменьшены в размерах. Имеется отложение жира на бедрах, животе, голос имеет высокий тембр, есть жалобы на слабую потенцию. У женщин симптоматика стертая или полностью отсутствует.
У детей отмечается превышение роста по сравнению с возрастной нормой, хорошо развитая мускулатура, угревая сыпь на лице и теле. Половое созревание наступает раньше срока. У женщин обнаруживают:
- жалобы на прекращение менструаций, усиленное половое влечение;
- обильный рост волос на лице и теле;
- снижение подкожного жирового слоя;
- грубый голос.

Гинекологический осмотр выявляет уменьшение размеров молочных желез, матки, увеличенный клитор.
В большинстве случаев жалобы отсутствуют. Но «немые» аденомы могут также протекать на фоне ожирения, повышенного артериального давления, сахарного диабета. Крупная опухоль обнаруживается при глубокой пальпации (прощупывании) живота, реже отмечается увеличение его размеров.
Необходимыми видами лабораторной диагностики являются анализы крови:
- общий – повышены лейкоциты, эритроциты, низкий уровень лимфоцитов и эозинофилов при кортикостероме;
- электролиты – при альдостероме, кортикостероме снижен калий и повышен натрий;
азотистые основания – повышены при кортикостероме из-за распада белков;
- холестерин и триглицериды – возрастают при кортикостероме;
- глюкоза – повышена при кортикостероме, тест на толерантность к углеводам обнаруживает признаки преддиабета или диабета;
- кортизол – высокий при кортикостероме, после приема 1 мг Дексаметазона нет снижения уровня;
- эстрадиол – концентрация возрастает при кортикостероме;
- тестостерон и дегидроэпиандростерона сульфат – выше нормы при андростероме;
- ренин крови – низкий при альдостероме;
- альдостерон – резко увеличен при аденоме, продуцирующей этот гормон, бывает менее значимый рост при кортикостероме смешанного строения;
- соотношение альдостерон/ренин – преобладает альдостерон при альдостероме.
В анализах мочи могут быть такие изменения:
- общий – щелочная реакция при альдостероме, кортикостероме, глюкоза и лейкоциты при кортикостероме;
- суточный диурез – повышение до 10 л при альдостероме;
- тест по Зимницкому – преобладает ночное выделение мочи при альдостероме, низкая плотность во всех порциях;
- кортизол – выше нормы при кортикостероме.
При проведении анализов на гормональный фон нужно предварительно согласовать с врачом возможность применения медикаментов, так как многие из них искажают результаты. Исследование крови проводится натощак, за сутки важно избегать стрессов и физического перенапряжения, приема алкоголя.
Обнаружение типичной клинической картины аденомы надпочечников, подтверждение ее активности при помощи гормональных тестов, общеклинических анализов являются поводом для инструментальной диагностики.
Чаще всего рекомендуется на первом этапе. Если найдены отклонения, то больному может потребоваться более детальное обследование при помощи томографии. Критериями наличия аденомы являются:
- обнаружение образования с пониженной эхогенностью;
- четкий контур, тонкая оболочка, нет признаков выхода за границы капсулы;
- размер не превышает 3 см, более крупные подозрительны в отношении рака;
- у большинства пациентов аденома имеет однородное строение;
- в отличие от кисты, в аденоме есть кровоток (его выявить можно при дополнительной допплерографии);
- лимфоузлы не изменены.
Применяется чаще всего для исключения раковой опухоли, которая активно накапливает радиоизотоп. Обнаружение горячего узла, поглощающего радиофармпрепарат холестерина в одном надпочечнике при слабой функции второго, характерно для кортикостеромы.
Считается наиболее точным способом диагностики. Используют тонкие срезы до 3 мм для выявления мелких аденом. Характерный признак – снижение плотности менее 10 единиц, что отражает большое процентное содержание жира в опухоли. Более плотные образования могут быть при злокачественном процессе, феохромоцитоме, происходящей из мозгового слоя.
При обнаружении структуры с плотностью в интервале от 11 до 29 единиц необходимо уточнение ее свойств. Для этого вводится контрастное вещество. Доброкачественная опухоль (аденома) быстро освобождается от контраста, а злокачественная (карцинома) его длительно удерживает.
Не уступает по достоверности КТ, но ее стоимость выше. Помогает отличить аденому от рака, метастазов из других органов и феохромоцитомы, так как все эти опухоли не содержат жиры.
Аденома на МРТ выглядит как хорошо очерченное объемное образование с однородной структурой. По сравнению с тканью селезенки аденома дает на 20% менее интенсивный сигнал.
Помогает в сомнительных случаях исключить злокачественную опухоль надпочечника. Диагностика основана на том, что раковые клетки усиленно поглощают фтордезоксиглюкозу, а аденома не проявляет таких свойств.
Смотрите на видео о диагностике и выявлении заболеваний надпочечников:
Взятие ткани надпочечника на анализ обладает высокой информативностью, но сопровождается риском кровотечения, инфекции, повреждения ткани почек, поджелудочной железы, печени. Поэтому используется в исключительных случаях.
Из нижней полой вены и обоих надпочечников берутся раздельные пробы крови. При наличии гормонально активной опухоли обнаруживают существенное возрастание образуемого ее клетками гормона.
А здесь подробнее об операции аденомы надпочечников.
Предположить наличие гормонально-активной аденомы надпочечных желез можно после опроса и осмотра пациента. Врач учитывает признаки внешних изменений, появляющиеся под влиянием избытка гормонов. Следующим этапом является лабораторная диагностика. В крови определяют электролиты, уровень альдостерона, кортизола, ренина, эстрадиола, тестостерона.
При наличии альдостеромы необходимы и анализы мочи. Уточнить диагноз помогает УЗИ, томография, сцинтиграфия, биопсия, катетеризация вен надпочечников.
Если обнаружена аденома надпочечника, операция требуется не в каждом случае. Удаление может быть проведено двумя способами, восстановление после немного отличается. Последствия могут привести к временному дополнительному приему гормон. Можно ли вылечить аденому без операции?
При заболевании или после операции требуется тщательно выбирать продукты для надпочечников. Ведь влияние питания на выработку гормонов и, соответственно, на работу органов велико. Для больных при гиперплазии и аденоме после удаления полезна диета с исключением продуктов, вредных и для здорового человека.
В некоторых ситуациях обязательно проводится удаление надпочечника, последствия при этом будут для организме женщин и мужчин. Они могут появиться сразу или же в отдаленной перспективе, даже если была операция по удалению аденомы.
Может быть гиперплазия надпочечников как врожденная у детей, так и приобретенная у взрослых. Гиперплазия коры, ножки может быть нодулярная, узловая. Лечение подразумевает удаление или подавление продуцирования.
Нередко встречается аденома надпочечника у мужчин. Основные причины — наследственность, внешнее вредное воздействие на организм. Симптомы зависят от вида. Лечение правого и левого надпочечника преимущественно требует проведения операции.
На сегодняшний день аденома надпочечников является довольно распространённым заболеванием. Зачастую она становится случайной находкой, но порой сильно осложняет жизнь. Почему это происходит?
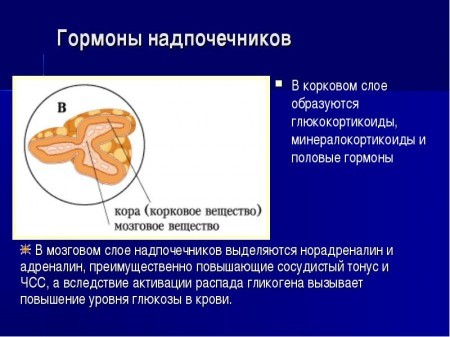
Надпочечники — это парные эндокринные железы, расположенные над верхними полюсами каждой почки. Анатомически состоят из двух слоёв — мозгового и коркового.
Основной функцией является продуцирование гормонов. В мозговом слое вырабатываются катехоламины — адреналин и норадреналин. Корковый слой сам по себе делится на три зоны:
- Клубочковая, выделяющая минералокортикоиды — альдостерон, кортикостерон, дезоксикортикостерон.
- Пучковая, выделяющая глюкокортикоиды — кортизол и кортизон.
- Сетчатая, выделяющая половые гормоны — андрогены.
Аденома надпочечников — это доброкачественное новообразование коры или мозгового вещества надпочечников. В норме железа имеет следующие размеры:
Превышение указанных значений должно насторожить специалиста и сподвигнуть его на более тщательный анализ надпочечников.
Классификации аденомы надпочечников в зависимости от локализации, гормональной активности, состава опухоли
В зависимости от вовлечения одного или двух надпочечников:
- односторонняя аденома, которая может быть право– или левосторонней;
- двусторонняя.
В зависимости от выработки гормонов выделяют:
- гормон-продуцирующую аденому;
- гормонально-неактивную аденому.
В зависимости от клеток, представляющих опухоль:
- светлоклеточная;
- тёмноклеточная;
- смешанная.
В зависимости от того, в какой зоне располагается образование и какие продуцируются гормоны:
- Аденома коры надпочечников:
- кортикостерома;
- кортикоэстрома;
- альдостерома;
- андростерома;
- кортикоандростерома.
- Аденома мозгового вещества надпочечников:
- феохромоцитома;
- ганглионеврома.
К сожалению, на сегодняшний день до конца не удаётся установить причину возникновения патологии. Некоторые считают, что различные стрессовые ситуации на протяжении продолжительного времени могут спровоцировать заболевание. Другие думают — причина кроется в том, что в какой-то момент у организма была нехватка гормонов надпочечников и компенсаторно произошло увеличение их продукции, что и привело к образованию опухоли впоследствии.
- наличие заболевания у родственников;
- повышенная масса тела;
- женский пол;
- пожилой возраст;
- сахарный диабет второго типа;
- повышенное артериальное давление;
- высокий уровень холестерина в крови.
Симптомы варьируются в зависимости от локализации аденомы. А гормонально-неактивные опухоли могут совершенно никак себя не выдавать и выявляются случайно при медицинских осмотрах.
Вырабатывает кортизол. Развивается синдром Иценко-Кушинга, который характеризуется следующими признаками:
- Характерное ожирение, которому подвергается только туловище. Лицо становится лунообразным.
- Атрофия мышц конечностей.
- Истончение кожи.
- Ломкость костей.
У женщин часто наблюдаются:
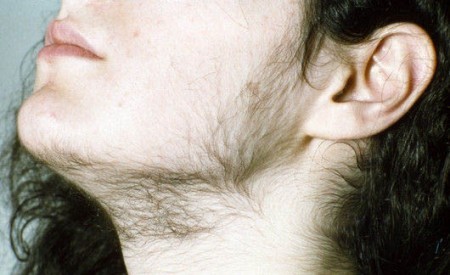
- Гирсутизм — рост волос по мужскому типу.
Гирсутизм — типичное проявление синдрома Иценко-Кушинга у женщин
- Проблемы с менструальным циклом (вплоть до аменореи — отсутствия месячных в течение нескольких циклов).
- Бесплодие.
У мужчин развивается импотенция.
Продуцирует женские половые гормоны — эстрогены. Имеет свои характерные симптомы:
- У мужчин:
- изменение голоса (тембр становится женским);
- ожирение по женскому типу;
- импотенция;
- увеличение молочных желёз.
- У мальчиков характеризуется отставанием в половом развитии.
- У женщин в большинстве случаев заболевание протекает бессимптомно.
- У девочек происходит ускорение полового созревания:
- увеличение груди;
- раннее наступление менструаций.
Как видно из симптомов, при кортикоэстероме происходит феминизация организма.
Вырабатывает альдостерон. Он отвечает за сохранение в организме натрия и выведение калия. Исходя из этого будут проявляться соответствующие симптомы:
- Повышенное артериальное давление из-за задержки в организме натрия, что, в свою очередь, способствует застою большого количества жидкости.
- Судороги, слабость в мышцах из-за большой потери организмом калия.
Увеличивается производство мужских половых гормонов — андрогенов. По сути, является противоположностью кортикоэстеромы. Также имеет свои особенности:
- У мужчин болезнь протекает латентно и в основном бессимптомно.
- У мальчиков наблюдается:
- ускорение физического развития;
- раннее половое созревание;
- понижение тембра голоса;
- кожные высыпания.
- У женщин проявляются все признаки вирилизации (появление мужских черт):
- гирсутизм;
- аменорея;
- бесплодие;
- уменьшение в размерах матки и молочных желёз;
- снижение подкожно-жировой клетчатки.
- У девочек наблюдается так называемый псевдогермафродитизм. Это состояние, при котором половые железы формируются по женскому типу, а внешне девочка больше похожа на мужчину:
- недоразвитие молочных желёз;
- аменорея;
- хорошо развитая мускулатура;
- вторичные половые признаки развиваются как у мужчин.
При этой опухоли происходит увеличение продукции катехоламинов. Симптомы следующие:
- Высокое артериальное давление.
- Постоянные головные боли.
- Быстрая утомляемость.
- Головокружение при изменении положения тела.
При диагностике новообразований надпочечников одним из главных аспектов является определение характера опухоли (доброкачественная она или злокачественная).
- Компьютерная томография с контрастированием. Контраст вводится больному внутривенно. При этом методе исследования вначале определяется размер, нативная плотность опухоли. Для доброкачественной опухоли характерна низкая нативная плотность с быстрым накоплением контрастного вещества и хорошим вымыванием его из опухоли.
Для выявления способности опухоли к активной выработке гормонов используются различные лабораторные исследования:
- Определение кортизола в суточной моче. Необходимо брать на анализ всю мочу, выделившуюся за день, так как кортизол вырабатывается в определённое время суток. Если же этого не сделать, то есть риск получения ложноотрицательных проб.
- Малая дексаметазоновая проба. Является методом диагностики синдрома Иценко-Кушинга. Вначале у больного производится забор крови утром, где определяется уровень кортизола. Затем в 12 часов ночи пациенту дают принять 1 мг Дексаметазона, который угнетает функцию надпочечников. На следующее утро повторно берётся кровь на анализ. При отсутствии заболевания уровень кортизола должен снизиться примерно в два раза по сравнению с прошлым анализом, если же этого не произошло, то возникают подозрения на гормон-продуцирующее новообразование надпочечника.
- Определение конечных продуктов распада катехоламинов (метанефринов) в плазме и моче. Является способом диагностики феохромоцитомы. При этом обнаруживается повышенный уровень конечных продуктов адреналина, норадреналина, дофамина.
Существуют такие понятия, как синдром и болезнь Иценко-Кушинга. Следует их разграничивать. При обоих этих состояниях наблюдаются типичные симптомы, однако причина возникновения разная. Вследствие этого и терапия этих заболеваний будет различаться.
При болезни Иценко-Кушинга источник патологии находится в гипофизе, который вырабатывает повышенное количество АКТГ (адренокортикотропный гормон). Фунцией АКТГ является стимуляция надпочечников к выработке кортизола.
При синдроме Иценко-Кушинга причиной является аденома надпочечника. С целью дифференциации используется большая дексаметазоновая проба. Больному дают принять 8 мг Дексаметазона. Если уровень кортизола не падает в последующем утреннем анализе крови, то это говорит об опухоли надпочечника, если же уровень снижается, то проблема в гипофизе.
Кроме того, необходимо дифференцировать доброкачественное образование от злокачественного.
Надпочечники, являясь частью эндокринной системы, производят такие важные для человека гормоны как альдостерон и кортизол. Как правило, анализ на гормоны надпочечников назначается врачом-терапевтом при имеющихся характерных жалобах.
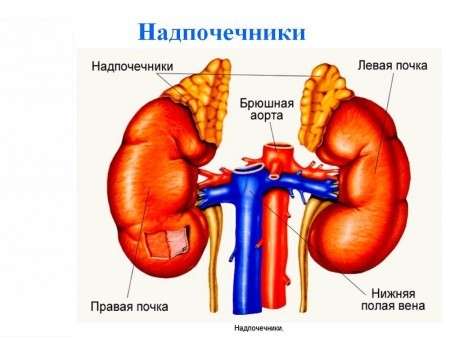
- кортизолом;
- альдостероном;
- дегидроэпиандростероном.
Дегидроэпиандростерон представляет собой андрогенный стероидный гормон, вырабатываемый клетками коры надпочечников. Именно он является прогормоном, который вследствие сложных процессов трансформируется в главный мужской гормон – тестостерон и женский – эстроген.
Показатели имеют довольно широкий диапазон и зависят от возраста. Некоторые погрешности могут давать используемые тест-системы и сами анализаторы крови. Нормой считаются:
- у женщин – 810-8991 нмоль/л;
- у мужчин – 3591-11907 нмоль/л.
Исследование крови на этот гормон гипофизарно-надпочечниковой системы назначается при:
- подозрении на имеющиеся нарушения производства надпочечниками собственных кортикостероидов;
- опухолях коры надпочечников;
- невынашивании ребенка;
- гипотрофии плода;
- имеющихся симптомах отставания в половом развитии;
- подозрении на избыточное содержание гормонов гипофизарно-надпочечниковой системы у беременной.
Перед тем как сдать кровь на гормоны коры надпочечников, необходимо прекратить прием следующих препаратов:
- «Дексаметазон»;
- «Гидрокортизон»;
- «Преднизолон»;
- «Дипроспан»;
- эстрогены;
- таблетированная контрацепция.
Совет! Чтобы результат был более точным, нужно поставить медицинскую сестру в известность о принимаемых медикаментах, способных оказывать влияние на биохимический состав крови.
В процессе производства гормона принимают участие клетки коры надпочечников. Он относится к категории глюкокортикоидов. Именно кортизол отвечает за контроль над производством АКТГ и кортиколиберина.
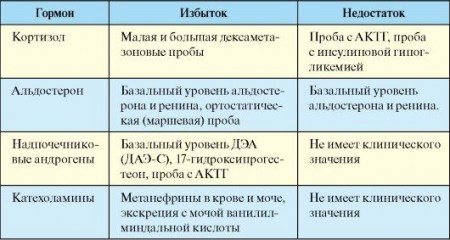
- максимум наблюдается с четырех часов и до восьми утра;
- минимум – с девяти вечера и трех часов ночи.
Сдача крови на кортизол назначается:
- при гирсутизме;
- для подтверждения синдрома Иценко-Кучинга и болезни Аддисона;
- при олигоменорее;
- при ускоренном половом созревании;
- при остеопорозе;
- при усиленной пигментации кожи;
- при необъяснимой слабости мышц.
Какие условия необходимо соблюсти? За сутки до сдачи надо прекратить (по возможности) прием следующих препаратов:
- эстрогенов;
- средств из категории опиатов;
- контрацептивных средств.

Совет! Именно измерение суточного количества кортизола в крови является обязательным исследованием крови при подозрении на синдром Кушинга. Увеличенный показатель этого гормона гипофизарно-надпочечниковой системы характерен именно для этой патологии.
Норма показателей зависит от возраста человека:
- младше 16 лет — 83…580 нмоль/л;
- старше 16 лет — 138…635 нмоль/л.
Повышенные цифры могут говорить о наличии:
- заболевания Иценко-Кушинга;
- карциномы коры надпочечников;
- понижение уровня сахара крови ниже допустимого;
- опухолей надпочечников;
- снижения функции почек;
- вирилизирующей гиперплазии коры надпочечников;
- гипертироидизме.
Повышенное значение кортизона наблюдается:
- при беременности;
- на фоне приема оральной контрацепции;
- при стрессе и депрессиях;
- при избыточном весе;
- при алкоголизме.
Снижение показателей может подтверждать:
- адреногенитальный синдром;
- нарушение синтеза кортикостероидов надпочечниками;
- недостаточную выработку гормонов надпочечниками (заболевание Аддисона);
- пангипопитуитаризм;
- гепатит;
- цирроз печени;
- гипотиреоидизм.
Сниженный показатель во время беременности может говорить о развитии раннего токсикоза.
Альдостерон – гормон, который синтезирует кора надпочечников. Он отвечает за регуляцию электролитного баланса, а также корректировку общего объема жидкости в организме и показатели артериального давления.
Оказывая влияние на почечные канальцы, гормон задерживает вывод из организма натрия и хлора. Это становится причиной того, что вместе со слюной, мочой и потом из организма выводится гораздо меньшее количество жидкости. Но одновременно с этим увеличивается выведение калия.

Исследование назначается для уточнения следующих патологий:
- недостаточности надпочечников;
- ортостатической гипотензии;
- ускоренного роста клеток коры надпочечников (гиперплазии);
- опухоли железистой ткани (аденомы) коры надпочечников;
- усиленной продукции гормона альдостерона.
Также проведение анализов крови на гормоны надпочечников необходимо и при неподдающемся контролю артериальной гипертонии.
В этом случае норма одинакова для мужчин и женщин: 35-350 пг/мл.
Повышенные показатели альдостерона могут указывать на:
- синдром Кона (при первичном альдостеронизме);
- гиперплазию надпочечников, протекающую двусторонне (при псевдопервичном альдостеронизме);
- сердечную недостаточность;
- нефротический синдром (сложная патология, сопровождающаяся появлением сильных отеков, а также изменение некоторых биохимических показателей);
- синдром Барттера;
- гиповолемию, спровоцированную кровотечением;
- цирроз печени, сопровождающийся формированием асцита;
- гемангиоперицитому почек.
Превышение нормы гормона гипофизарно-надпочечниковой системы может быть при следующих состояниях:
- при беременности;
- после длительного голодания;
- при термическом стрессе.
Снижение концентрации гормона ниже допустимого уровня:
- болезнь Аддисона (если нет диагностированной гипертензии);
- при имеющейся гипертонии – повышенная выработка кортикостерона, заболевание Тернера, сахарный диабет, отравление алкоголем;
- чрезмерное потребление поваренной соли;
- адреногенитальный синдром;
- артериальная гипертензия, возникшая при беременности.
Чтобы исследование на гормон гипофизарно-надпочечниковой системы дал верный результат, необходимо соблюдение следующих условий:
- поддержание привычного ритма употребления соли на протяжении двух недель;
- кровь нельзя сдавать во время болезни (показатели могут оказаться искусственно заниженными);
- перед посещением лаборатории надо избегать усиленных физических и психоэмоциональных перегрузок;
- выполнить отмену медикаментов, способных оказать влияние на результаты теста (необходимо обсудить это с лечащим доктором).
Для сдачи крови на гормоны гипофизарно-надпочечниковой системы рекомендуется выбирать специализированные лаборатории. Объясняется это наличием в таких заведениях всего необходимого оборудования, а также подготовленного персонала.
Надпочечники в организме человека выполняют важную роль — они отвечают за выработку гормонов, регулирующих правильную работу обмена веществ. При нарушении функции данного органа человек подвержен различным заболеваниям, в том числе и опасным для жизни.
Парные органы располагаются сверху почек, по форме они напоминают треугольники. Надпочечники отвечают за выработку жизненно важных гормонов, участвующих в жировом обмене, половой функции, а также в психоэмоциональном состоянии человека. Органы состоят из 2-х частей, каждая из которых отвечает за выработку конкретных гормонов:
- Внешняя часть или корковый слой надпочечников продуцирует кортизол (вещество, участвующее в жировом, белковом и углеводном обмене), альдостерон (гормон, регулирующий водно-солевой баланс). Кроме того, во внешней части надпочечников вырабатываются андрогены — гормоны, отвечающие за половые признаки человека и регулирующие его половую активность.
- Внутренняя часть, называемая также мозговым слоем, производит гормоны, не позволяющие организму получить истощение во время нервных перегрузок, стрессовых ситуаций. Эти вещества называются адреналин и норадреналин.
У мужского и женского пола надпочечники вырабатывают различные гормоны:
- Парный орган слабого пола продуцирует эстрогены — женские гормоны, способствующие правильному развитию половых органов и отвечающие за появление вторичных половых признаков у женщин. Ежемесячно, благодаря выработке эстрогена, женский организм готов к продолжению рода. Кроме эстрогена надпочечники женщин вырабатывают еще один половой гормон — прогестерон, который просто необходим слабому полу для нормального вынашивания беременности и подготовки молочных желез к грудному вскармливанию младенца.
- Половые гормоны мужчин — андрогены (дегидроэпиандростерон), участвуют в сперматогенезе, отвечают за качество вырабатываемой семенной жидкости. Помимо функции воспроизведения потомства, андрогены отвечают за развитие скелета, мышц, а также за рост волосяного покрова на теле и лице у мужчин.
При дисбалансе любого гормона, вырабатываемого надпочечниками, в организме человека происходит ряд нарушений, провоцирующих развитие заболеваний. По некоторым симптомам можно понять, дисфункция какого именно гормона наблюдается:
- Дефицит альдостерона сопровождается повышенным выведением натрия с мочой. В результате этого больной страдает гипотонией (низким кровяным давлением) и высоким уровнем калия в крови.
- Нарушение производства кортизола провоцирует острую надпочечниковую недостаточность, которая в большинстве случаев является опасной для жизни человека. К симптомам данного сбоя относят низкое артериальное давление, снижение работы внутренних органов, тахикардию.
- Нарушение выработки андрогенов приводит к задержке полового развития. Особенно опасным считается дефицит данных гормонов во время внутриутробного развития мальчиков, так как это приводит к дальнейшим аномалиям половых органов малыша. Для девочек выработка андрогенов не менее важна. При их дефиците отмечается нарушение полового созревания и задержка или полное отсутствие менструального цикла.
Основными первыми симптомами заболеваний надпочечников принято считать следующие проявления:
- постоянное низкое кровяное давление;
- нервная возбудимость;
- повышенная утомляемость;
- слабость в мышцах
- гиперпигментация кожи;
- частая тошнота и позывы к рвоте;
- отсутствие аппетита, вплоть до анорексии;
- потемнение слизистых оболочек;
- плохой сон.
В большинстве случаев больной не сразу подозревает на сбой в работе надпочечников, а списывает свое состояние на обычное переутомление. Если появились хоть какие-либо из перечисленных признаков, необходимо сразу же обращаться к врачу, в противном случае человек рискует приобрести более тяжелые заболевания, угрожающие его жизни.
При подозрении на заболевания надпочечников больному прежде всего следует обратиться к терапевту. Доктор выслушает жалобы и на основании этого направит пациента к более узкому специалисту — эндокринологу. Врач-эндокринолог проводит внешний осмотр больного, а затем назначает ему необходимые обследования (анализы и другие методы диагностики).
Только после проведения комплексного исследования, больному ставится тот или иной диагноз и назначается эффективное лечение. Если в процессе диагностики у пациента было выявлено новообразование доброкачественной или злокачественной природы, наряду с эндокринологом к лечению больного приступает врач-онколог или хирург.
Для того чтобы выявить причину дисфункции надпочечников, врач назначает пациенту ряд лабораторных анализов, таких как кровь из вены и исследование мочи на содержание гормонов:
- Анализ крови на дегидроэпиандростерона-сульфат
Назначается при гиперандрогенном состоянии, нарушении фертильности, подозрениях на новообразования в парном органе, задержке полового развития. Анализ сдается строго натощак, накануне исследования запрещается сильная физическая активность, употребление алкоголя и жирной пищи. Кроме того, рекомендуется полностью избегать стресса. Женщинам, принимающим противозачаточные таблетки, следует предупредить об этом врача, в противном случае результаты анализы могут быть недостоверными.
Превышение показателей дегидроэпиандростерона наблюдаются при болезни Кушинга, гирсутизме, опухолевых образованиях, поликистозе яичников. Пониженные показатели свидетельствуют о надпочечниковой недостаточности, задержке полового созревания.
- Анализ крови на показатели кортизола
Пациент с подозрением на болезнь Кушинга, андрогенитальный синдром, с постоянным высоким кровяным давлением направляется на исследование крови для определения в ней гормона — кортизола. Анализ проводится строго натощак, как правило в утренние часы. Для точной динамики кривой кортизола, пациент сдает повторную пробу крови в послеобеденное время. За 3 дня до анализа ограничивают употребление любых солесодержащих продуктов. За несколько часов до предполагаемого анализа крови запрещается прием пищи и совершать тяжелые физические нагрузки.
Повышенный уровень кортизола свидетельствует об акромегалии, болезни Кушинга, астме, гиперплазии надпочечников, ожирении, новообразованиях, гипокалиемии. Пониженный — при заболевании Аддисона, гипотиреозе, адреногенитальной болезни.
Болезнь Аддисона способна в значительной мере влиять на состояние больного ввиду того, что она связана с выработкой гормонов. Вы можете узнать об основных причинах, методов диагностики и лечении этой болезньи.
- Исследование мочи на кортизол
Определение уровня кортизола в моче позволяет выявить такие заболевания как:
- аденома надпочечников;
- сбой в работе гипофиза;
- задержка роста у детей;
- прогрессирование признаков синдрома Кушинга.
В течение суток в 3-х литровую банку собирается вся выводимая из организма моча, а затем замеряется ее объем. В стерильную емкость насыпается борная кислота, служащая консервантом, затем вся суточная моча тщательно перемешивается, и в емкость для сбора урины отливается около 100 мл собранной суточной жидкости. Готовый материал относят в лабораторию.
Накануне анализа нельзя употреблять соленую, острую, жареную и жирную пищу, алкогольные напитки. Категорически запрещается табакокурение.
Превышение кортизола в моче указывает на гипертиреоз, заболевание Кушинга, ожирение. Низкий уровень свидетельствует об гипотиреозе, болезни Аддисона, нарушениях работы гипофиза.
- Анализ крови на альдостерон
Для анализа берется кровь из вены строго натощак (забор проводят в лежащем положении пациента). Спустя 4 часа анализ повторяют, но уже в положении стоя, для того чтобы отследить уровень гормона во время движения больного. Исследование позволяет выявить такие заболевания как гиперплазию надпочечников, альдостеронизм (первичный или вторичный).
Высокий уровень альдостерона наблюдается при болезни Кона, синдроме Бартера, гиперплазических изменениях в парных органах.
Кроме лабораторных исследований для выявления заболеваний надпочечников применяются методы инструментальной диагностики:
- Ультразвуковое обследование — позволяет узнать расположение парного органа, его размер, различные новообразования.
- Магнитно-резонансная томография — считается самым точным методом инструментальной диагностики надпочечников. С помощью МРТ диагностируется даже самое небольшое новообразование в органе.
- Компьютерная томография — с ее помощью выявляют различные опухоли, определяют их характер. Данный метод позволяет рассмотреть размеры, консистенцию, форму и расположение надпочечников.
- Позитронно-эмиссионная томография — способствует выявлению стадии развития опухоли.
- Рентгенологическое обследование — помогает увидеть размер и форму опухолевого новообразования.
Каждый, даже здоровый человек, в целях профилактики должен регулярно проходить обследования надпочечников. Своевременно обнаруженные нарушения в работе парного органа гарантируют эффективное лечение выявленных в результате диагностики заболеваний.
Также вы можете ознакомиться с мнением специалиста, который объясняет природу заболеваний надпочечников и рассказывает о различных методов диагностики, посмотрев данный видеоролик.

 Гирсутизм — типичное проявление синдрома Иценко-Кушинга у женщин
Гирсутизм — типичное проявление синдрома Иценко-Кушинга у женщин