При развитии аденомы гипофиза оперативное лечение во многих случаях является единственным вариантом. После операции ухудшение общего состояния пациентов бывает связано с проведением наркоза и самого хирургического вмешательства. Степень риска операции возрастает у пожилых пациентов, часто возникают: резкие изменения уровня АД; реакция на медикаменты, отсутствие результата; нарушения частоты сердечных сокращений; развитие кардиомиопатии, сердечной недостаточности; закупорка глубоких вен конечностей, отрыв тромба; пневмонии; стрессовые язвы желудка и кишечника с массивным кровотечением.
К общемозговым осложнениям относятся: отек головного мозга; преходящие нарушения церебрального кровообращения; внутримозговые и субарахноидальные гематомы; ишемический инсульт. При остановке кровотечения из ветви сонной артерии возможна ее закупорка, сужение или формирование ложной аневризмы, потери крови при истечении через носовые ходы.
Нарушение работы надпочечников и гипоталамуса – достаточно частое осложнение. Состояние снижает способность пациента переносить операционный стресс. При отечности мозга в районе гипоталамуса, гематоме или кровотечении в этой зоне, сжимании артерий Виллизиева круга возникает гипоталамический криз. Тяжелая степень сердечно-сосудистой и легочной недостаточности приводит к летальному исходу.
Ликворея (истечение из носовых ходов прозрачной или розоватой жидкости) появляется после удаления опухоли из-за дефектов костей, через которые проходит операционный доступ. Послеоперационные менингиты возникают при инфицировании операционного поля.
Восстановление протекает в трех основных вариантах:
- стабильное (повышение температуры, ускорение пульса, нестабильное давление, психологические расстройства после наркоза, изменение сухожильных рефлексов; проходят на протяжении суток; после выписки рекомендуется ограничение физических, эмоциональных и умственных нагрузок на протяжении месяца, консультации врачей);
- с увеличением зоны поражения (признаки нарушения работы гипоталамуса прогрессируют, сочетаются с резкими колебаниями давления, у пациентов отмечается бессвязная речь, двигательное беспокойство, дрожание конечностей; изменения продолжаются не менее 7-10 дней; показана терапия препаратами и контрольное обследование перед выпиской);
- очаговое нарушение мозгового кровообращения (из-за повреждения сосудов в месте операции возникают отдаленные нарушения гемодинамики, обнаруживают неустойчивые показатели пульса, давления, температуры, судорожные припадки, речевые и неврологические расстройства. Пациентов переводят в неврологическое отделение до восстановления мозгового кровообращения. При стойких признаках поражения мозга нарушается сознание, отсутствует самостоятельное дыхание, отмечаются грубые расстройства движений и речи, страдает водно-солевой обмен. В таких случаях показано пребывание в реанимационном отделении до стабилизации жизненно-важных функций).

Осложнения после удаления опухоли гипофиза: утрата обоняния, пангипопитуитаризм, несахарный диабет (несахарное мочеизнурение), головная боль.
После операции МРТ применяется для оценки степени удаления опухоли, необходимости подключения лучевой терапии, а также при признаках осложнений хирургического лечения. Проводится на мощном аппарате с силой магнитного поля не менее 1 Тл.
Лечение осложнений по результатам диагностики назначается заместительная терапия – тиреоидные гормоны (Эутирокс), синтетический гормон роста (детям), препараты мужских и женских половых гормонов. При недостаточности надпочечников показаны Преднизолон и Гидрокортизон. Несахарный диабет корректируется Десмопроессином. При нарушении мозгового кровообращения подключают сосудистые средства и нейропротекторы.
Читайте подробнее в нашей статье о возможных осложнениях, реабилитации и лечении после удаления аденомы гипофиза.
При развитии аденомы гипофиза оперативное лечение во многих случаях является единственным вариантом. Операция предупреждает потерю зрения из-за повреждения глазного нерва, неврологические нарушения из-за сдавления соседних тканей мозга, последствия гормональной стимуляции половых желез, щитовидной, надпочечников. Тем не менее осложнения в послеоперационном периоде возникают нередко. Они требуют своевременного выявления и терапии.
Ухудшение общего состояния пациентов бывает связано с проведением наркоза и самого хирургического вмешательства. Степень риска операции возрастает у пожилых пациентов. В этой группе больных часто возникают:
- резкие изменения уровня артериального давления – переход от сосудистого коллапса к гипертоническому кризу;
- неадекватная реакция на медикаменты, отсутствие результата;
- нарушения частоты сердечных сокращений (тахикардия, брадикардия, аритмия);
- развитие кардиомиопатии и сердечной недостаточности;
- закупорка глубоких вен конечностей, отрыв тромба с эмболией легочной артерии;
- послеоперационные пневмонии;
- стрессовые язвы желудка и кишечника с массивным кровотечением.
Поэтому до удаления аденомы хирург и анестезиолог определяют степень риска удаления аденомы, корректируют нарушения работы сердца. После операции таким пациентам показано мониторирование ЭКГ, УЗИ органов брюшной полости.
А здесь подробнее о диагностике заболеваний щитовидной железы.
К общемозговым осложнениям относятся:
- отек головного мозга;
- преходящие нарушения церебрального кровообращения;
- внутримозговые и субарахноидальные гематомы;
- ишемический инсульт.
При остановке кровотечения из ветви сонной артерии возможна ее закупорка, сужение или формирование ложной аневризмы, потери крови при истечении через носовые ходы.
Недостаточность образования катехоламинов (адреналина, норадреналина и дофамина) из-за удаления аденомы – это достаточно частое осложнение. Оно может быть связано с повреждением гипофиза во время операции, а также предшествующим сдавлением мозговой ткани, вырабатывающей адренокортикотропный гормон. Это состояние снижает способность пациента переносить операционный стресс.
При отечности мозга в районе гипоталамуса, гематоме или кровотечении в этой зоне, сжимании артерий Виллизиева круга возникает гипоталамический криз. Его основные проявления:
- высокая температура тела или ее неконтролируемое снижение;
- бред, галлюцинации, резкое возбуждение;
- патологическая сонливость с переходом в коматозное состояние;
- нарушения сердечного ритма – частота сокращений сердца в минуту может повыситься до 200 ударов при нормальной или низкой температуре тела, а при высокой она бывает и больше;
- учащение дыхания;
- изменение кислотности крови.
Тяжелая степень сердечно-сосудистой и легочной недостаточности приводит к летальному исходу.
Истечение из носовых ходов прозрачной или розоватой жидкости (ликворея) появляется после удаления опухоли из-за дефектов костей, через которые проходит операционный доступ. Она может появиться в первые дни или даже через несколько лет. Послеоперационные менингиты (воспаления сосудистых оболочек мозга) возникают при инфицировании операционного поля, их риск возрастает при продолжительных вмешательствах.
В зависимости от тяжести исходного состояния больного послеоперационный период протекает в трех основных вариантах, каждый из которых имеет разные подходы к восстановлению.
У пациента имеются только обычные проявления стресса – повышение температуры, ускорение пульса, нестабильное давление, психологические расстройства после наркоза (спутанное сознание, дезориентация), изменение сухожильных рефлексов. Как правило, такие нарушения проходят на протяжении суток. Пациенту показано наблюдение на протяжении 5-7 дней и выписка по месту жительства.
Признаки нарушения работы гипоталамуса прогрессируют – высокая температура, тахикардия. Они сочетаются с резкими колебаниями давления, у пациентов отмечается бессвязная речь, двигательное беспокойство, дрожание конечностей. Такие изменения продолжаются не менее 7-10 дней, в дальнейшем постепенно уменьшаются. Больные остаются в стационаре под наблюдением, им показана медикаментозная терапия и контрольное обследование перед выпиской.
Из-за повреждения сосудов в месте операции возникают отдаленные нарушения гемодинамики. Их провоцирует спазм или закупорка артерий Виллизиева круга. У больных обнаруживают неустойчивые показатели пульса, давления, температуры, судорожные припадки, речевые и неврологические расстройства. Пациентов переводят в неврологическое отделение до восстановления мозгового кровообращения.
Частота развития осложнений после операции связана размерами опухоли, степенью ее функциональной активности (образования гормонов), распространением. Тяжелее всего переносят удаление пациенты, у которых заболевание выявлено на поздней стадии.
У них аденома за длительный период времени существенно разрастается и сдавливает окружающие ткани, усиленно вырабатывает гормоны, проникает в соседние структуры.
В таких случаях увеличивается объем операции, что может вызывать повреждение близких и отдаленных мозговых структур. В этой группе вероятность осложнений и неблагоприятных исходов выше.
Утрата обоняния может быть вызвана повреждением обонятельных рецепторов в полости носа при эндоназальном удалении опухоли. Это состояние считается временным, обычно восстановление происходит по мере заживления слизистой оболочки на протяжении месяца.
Более серьезная ситуация возникает, если низкая чувствительность к запахам является частью синдрома гормональной недостаточности гипофиза – пангипопитуитаризма. Он возникает из-за сдавления растущей аденомой остальных частей органа.
Также подобная патология бывает реакцией на лучевую терапию, которая нужна при неполном удалении крупных опухолей. У таких пациентов период нормализации обоняния более длительный. Его успех зависит от проведения заместительной гормональной терапии.
При нарушении секреции гормона вазопрессина задней долей гипофиза у пациентов развивается состояние, названное несахарным мочеизнурением. При этом заболевании отмечается постоянная жажда, а объем выделяемой мочи может достигать 5-20 литров в сутки. Без жидкости пациент не может обойтись более 30 минут.
Из-за особенностей расположения гипофиза такое осложнение чаще встречается при эндоназальном удалении опухоли. Для его лечения имеется синтетический аналог вазопрессина в виде капель или назального спрея.
Головная боль считается одним из признаков увеличивающейся аденомы гипофиза. После удачной операции этот симптом постепенно исчезает. Скорость этот процесса во многом зависит от исходного размера опухоли и состояния мозгового кровообращения в целом.
Установлено, что на протяжении первого месяца существенное уменьшение головной боли отмечается менее, чем у половины прооперированных. Большинству пациентов необходимо от 3 до 5 месяцев. При постоянном болевом синдроме должно быть проведено дополнительное обследование.

Для обнаружения опухолей гипофиза метод МРТ считается наиболее достоверным. Он позволяет также исследовать влияние аденомы на окружающие ткани. Для повышения точности назначается вместе с введением контрастного вещества. Аденомы обладают способностью его накапливать, что отражается на томографии.
После операции диагностика применяется для оценки степени удаления опухоли, необходимости подключения лучевой терапии, а также при признаках осложнений хирургического лечения. Для того, чтобы обследование имело диагностическую ценность, оно должно быть проводиться на мощном аппарате с силой магнитного поля не менее 1 Тл.
Помимо МРТ, пациентам в обязательном порядке показано исследование гормонов гипофиза и функции тех органов, которые они регулирует:
- тиреотропин и тироксин;
- адренокортикотропный гормон и 17-оксикетостероиды, кортизол;
- фолликулостимулирующий и лютеинизирующий, пролактин;
- соматомедин (или инсулиноподобный фактор роста ИРФ1);
- тестостерон и эстроген.
По результатам такой диагностики назначается заместительная терапия – тиреоидные гормоны (Эутирокс), синтетический гормон роста (детям), препараты мужских и женских половых гормонов. При недостаточности надпочечников показаны Преднизолон и Гидрокортизон. Несахарный диабет корректируется Десмопроессином. При нарушении мозгового кровообращения к терапии подключают сосудистые средства и нейропротекторы.
А здесь подробнее об операции при диффузно-токсическом зобе.
Операция по удалению аденомы гипофиза может сопровождаться осложнениями в послеоперационном периоде. Их риск возрастает у пожилых пациентов и при больших размерах опухоли. Возникают нарушения мозгового кровообращения, повреждение соседнего гипоталамуса и органов, которые контролирует гипофиз.
Для обнаружения последствий операции назначают МРТ и анализы крови на гормоны. Лечение проводится путем замещения гормональной недостаточности синтетическими аналогами.
Смотрите на видео о лечении опухоли гипофиза:
Если обнаружен быстрорастущий диффузно-узловой зоб, то следует все же взвесить все за и против удаления, поскольку последствия довольно серьезные. Показаниями к хирургическому решению становится отсутствие реакции узла щитовидной железы на медикаменты. После может возникнуть рецидив.
Довольно сложно выявить гипотиреоз, симптомы и лечение определит только опытный врач. Он бывает субклиническим, периферическим, зачастую скрытый до определенного момента. Например, у женщин может быть обнаружен после родов, у мужчин — после операции, травмы.
Возникает субклинический токсикоз преимущественно в неблагоприятных по количеству йода районах. Симптомы у женщин, в том числе при беременности, смазаны. Лишь нерегулярные месячные могут указать на проблему узлового зоба.
Полная диагностика заболеваний щитовидной железы включает несколько методов — ультразвуковая, лабораторная, дифференциальная, морфологическая, цитологическая, лучевая. Есть особенности обследования у женщин и детей.
Если выявлен диффузный токсический зоб, операция становится шансом на спасение жизни. Может быть проведена эндоваскулярная операция на щитовидной железе, может быть более малоинвазивная. Но в любом случае требуется восстановление после.
Гипофиз – это орган эндокринной системы, который вырабатывает гормоны, попадающие в кровь. Он имеет овальную форму и располагается в области «турецкого седла» в центре головы.
Прямо над гипофизом находятся зрительные нервы. Он участвует в регулировании работы репродуктивной функции, надпочечников и щитовидной железы человека.
Последствия удаления аденомы зависят от ее прежнего размера. В целом же выздоравливают порядка 85% пациентов. Процесс восстановления зависит от хирургических офтальмологических результатов обследования в комплексе с эндокринологическими факторами. Стоит отметить, что при восстановлении доктор обязательно должен назначить курс гормонотерапии на основании анализов исследования работы щитовидной железы. Также может быть назначена специальная диета, которая также должна быть составлена с учетом анализов крови, мочи, сахара и т. д. того или иного пациента.
Аденома является самым распространенным заболеванием гипофиза. Во многих случаях это доброкачественная опухоль небольших размеров. Возникает в основании черепа и исходит от клеток передней части железы.
Существует множество видов аденом, но все они схожи своими симптомами. Это проблемы с мочеиспусканием, тиреотоксикоз, повышенный рост волос на теле и ожирение. Также проявляются сильные или тупые головные боли, ухудшение зрения, заложенность носа ликвором. Такие симптомы проявляются впоследствии кровоизлияния внутри доброкачественной опухоли. Стоит отметить тот факт, что сильный стресс, плохое кровообращение или инфекционное заболевание может привести к росту аденомы.
Если придерживаться всех рекомендаций врача, то восстановление всех функций наступает очень быстро. Как правило, от 1 до 3 месяцев. Все зависит от стадии развития опухоли, если она была запущена, то бывают случаи, что и после удаления аденомы гипофиза это заболевание возвращается. С помощью диагностического обследования можно выяснить стадию развития опухоли и то, какое лечение применять. В зависимости от болезни ее можно устранить с помощью медикаментов, лучевой терапии или операции.
Самым эффективным методом лечения является хирургическое вмешательство с целью удаления аденомы гипофиза. Такая процедура может быть двух видов. Первая — очень сложная, поскольку связана с прямым проникновением к головному мозгу, то есть трепанация. Второй способ более лояльный. Удаление аденомы происходит через нос, а операции длится около двух часов. Проведение операции является неизбежным в случае кровоизлияния внутрь опухоли. После хирургического вмешательства человек один день находится в реанимации. Затем его переводят в обычную палату и заставляют понемногу начинать ходить. Но нужно учесть и то, что после удаления аденомы гипофиза существует риск образования новой опухоли. Помимо этого, операция является травматической и может привести к неприятным последствиям для здоровья человека. А именно: слабость, сонливость, тошнота, анорексия, рвота и надпочечная недостаточность.
Наименее эффективным является медикаментозное лечение, которое просто замедляет процесс развития аденомы. Препараты всего лишь тормозят выделения избыточного гормона. Что касается лучевой терапии, то ее назначают только в случаях, когда невозможно провести операцию. Стоит отметить, что оно не очень эффективное, поскольку лечит гормонально неактивные железы. В основном лучевую терапию проводят после хирургического вмешательства для закрепления результата.
Существует небольшой вид аденом, которые не подлежат удалению. Связано это с их большими размерами и местом расположения. Особо опасны опухоли, которые находятся очень близко к венозному сплетению головного мозга. Поскольку во время операции хирурги могут повредить артерии, что приведет к кровоизлиянию, либо могут задеть нервы, отвечающие за зрение. Такие аденомы подлежат только частичному удалению и дальнейшему лучевому лечению.
Удаление опухоли сильно влияет на дальнейшую работу гипофиза и последствия удаления аденомы гипофиза бывают разнообразными. Большая часть пациентов переживает за полное восстановление зрения. Улучшение зрения наблюдается уже спустя несколько дней. Но это только в том случае, если проблема существовала не длительное время. Если же зрение ухудшилось год или полгода назад, то полное восстановление невозможно.
В послеоперационный период человек пребывает под тщательным осмотром врачей. При любых обстоятельствах удачное излечение от аденомы зависит от того, как быстро человек обратится за помощью к специалистам.
Одной из важнейших желез, расположенной в основании головного мозга, является гипофиз. Он регулирует деятельность надпочечников и щитовидной железы, а также отвечает за репродуктивную сферу. Часто встречающимся заболеванием этой железы считается аденома – доброкачественное новообразование, провоцирующее тяжелые гормональные нарушения. Хирургическое удаление аденомы гипофиза является единственным способом помочь пациенту.
Аденома гипофиза на томограмме
Аденома гипофиза встречается достаточно часто – до 20% от всех первичных новообразований головного мозга. Чаще она характеризуется медленным ростом и доброкачественным течением. Точные причины развития аденомы не установлены, равно как и точные данные об истинном количестве заболевших – аденома гипофиза часто имеет слишком малые размеры и может не вызывать каких-либо симптомов. Различные эндокринные нарушения играют определенную роль в развитии таких опухолей.
Аденома гипофиза может долгое время не давать о себе знать. Человек должен осознавать, что частым признаком этой патологии становится внезапное ухудшение зрения – для всех это должно быть поводом для незамедлительной консультации офтальмолога.
Оперативное вмешательство не всегда является единственно возможным способом лечения, и используется лишь в том случае, если консервативные способы не приносят желаемого результата. Показаниями к срочному хирургическому вмешательству служат следующие критерии:
- слишком активный рост опухоли;
- подозрения на малигнизацию новообразования (превращения ее в злокачественную опухоль);
- удаление аденомы гипофиза показано при выраженных изменениях гормонального фона.
Поскольку любая операция на головном мозге сопровождается последствиями, хирургическое вмешательство противопоказано некоторым пациентам:
- беременным женщинам;
- пожилым людям;
- детям.
Могут быть и другие медицинские противопоказания, к примеру, тяжелое соматическое заболевание, делающее невозможным применение наркоза.
Любая опухоль головного мозга требует лечения, и чем быстрее оно начато, тем больше шансов у пациента сохранить работоспособность и полностью избавиться от последствий патологии. Консервативное лечение аденомы гипофиза часто оказывается неэффективным, поскольку сама опухоль, как правило, гормонально-активная, и оказывает негативное влияние на всю эндокринную систему человека. В настоящее время используются три основных методики лечения:
- традиционное хирургическое вмешательство (или краниотомия), при котором ткани головного мозга могут быть случайно повреждены;
- радиохирургия стереотаксическая/лучевая терапия;
- эндоскопическая операция по удалению аденомы гипофиза – наименее травматический способ, который хорошо переносится пациентами.
Поскольку гипофиз расположен в т. н. турецком седле, к нему возможен доступ через клиновидную пазуху носа. Это трансфеноидальный доступ, который реализуется тремя способами:
- Прямой – через прокол в задней поверхности носовой полости.
- Назальный – через отверстие в носовой перегородки.
- Через разрез в ротовой полости (ориентировочно под верхней губой).
Для визуализации опухоли головного мозга используется бинокулярный микроскоп совместно с оптоволоконным эндоскопом. Во время операции аденома отделяется от тканей самого гипофиза головного мозга и соскабливается. При больших размерах аденомы, выходящих за границы турецкого седла, трансназальное лечение проводится в два этапа – первоначально опухоль иссекается, и после ее опущения в седло при повторном вмешательстве, она удаляется полностью. При всех плюсах такого метода лечения, нужно отметить и недостаток, заключающийся в достаточно высокой стоимости трансназальной операции – для Москвы эта сумма составляет около 70 тысяч рублей.
Эндоскопическое удаление аденомы гипофиза
Высокоэффективным способом лечения, при котором не страдают здоровые ткани головного мозга, а значит, отсутствуют тяжелые последствия, является радиохирургия. Суть метода сводится к облучению опухоли направленным пучком излучения – каждый раз с разных сторон. Таким образом достигается практически полное отсутствие негативного воздействия на окружающие опухоль ткани головного мозга. В зависимости от показаний, могут использоваться такие методы воздействия, как кибер-нож, гамма-нож, новалис. Процесс облучения проводится под контролем МРТ/КТ.
С проведением операции при аденоме гипофиза затягивать не стоит – она приводит не только к выраженному гормональному дисбалансу, но и полной слепоте. Чем больший срок проходит с момента образования опухоли, тем меньше шансов сохранить зрение даже после успешного ее удаления.
Даже эндоскопические манипуляции с тканями головного мозга часто сопровождаются осложнениями, связанными с их повреждением. Последствия оперативного вмешательства бывают следующими:
- почечная недостаточность;
- нарушенная функция коры надпочечников;
- ослабление зрения;
- гормональный сбой;
- нарушение кровообращения;
- потеря либидо и другие расстройства половой функции, вплоть до импотенции.
К более редким относятся такие последствия, как внутримозговое кровоизлияние, ликворея. Если проводилась краниотомия, последствия встречаются и посерьезнее – от легких расстройств речи и двигательной функции, до развития коматозного состояния.
Прогноз при аденоме гипофиза зависит от своевременной диагностики, размера опухоли и ее гормональной активности
Прогноз практически полностью зависит от размера новообразования, и своевременности начатого лечения. При ранней диагностике этой патологии, где главную роль играет МРТ, прогноз благоприятный. Более точно он определяется лечащим врачом, который может комплексно оценить хирургические, эндокринологические и офтальмологические факторы. По статистике, более 85% пациентов, после полного удаления опухоли полностью восстанавливаются.
Наибольшие трудности возникают с восстановлением зрения. Здесь основную роль играет время. Зрительная функция может полностью восстановиться лишь при сравнительно непродолжительном течении заболевания. Особенностью аденомы гипофиза можно считать то, что уже после года, вернуть былую остроту зрения становится крайне сложно и хирургам часто остается сохранить то, что осталось на текущий момент. Связано это с тем, что рост аденомы сопровождается компрессией зрительных нервов.
Доброкачественную опухоль, которая исходит из железистой ткани передней доли гипофиза, называется аденомой. Новообразование вызывает головную боль, сужение полей зрения, глазодвигательные нарушения. По статистике, аденома гипофиза составляет около 10% всех внутричерепных опухолей. Она характерна для лиц в возрасте 30–40 лет.
Лечение аденомы гипофиза головного мозга небольшого размера проводят антагонистами пролактина. Возможно применение лучевых методов воздействия: дистанционной или протонной терапии, гамма-терапии, радиохирургии. Показания к удалению:
- Гормональное образование, которое продуцирует значительное количество гормонов.
- Сдавливание соседних тканей и нервов, что вызывает ухудшение зрения.
- Ярко выраженная дисфункция гипофиза.
- Неприятные признаки заболевания: сильные головные боли, утомляемость, снижение концентрации внимания, нарушения сна, атрофия клеток мозга.
- Быстрое увеличение (рост) образования даже после лекарственной терапии.
- Подозрение на переход опухоли в злокачественную форму, т. е. рак.
Трансназальное удаление аденомы гипофиза проводится через нос. Суть операции – через ноздрю хирург вводит эндоскоп. Это гибкий трубкообразный инструмент диаметром 4 мм с камерой. В зависимости от размеров образования, его помещают в одну или две ноздри.
При помощи камеры врач видит изображение на экране. В турецком седле он делает отверстие, через которое последовательно удаляет опухоль, после чего останавливает кровотечение. Затем «дырку» герметизируют при помощи собственных тканей пациента и специального клея. Основные характеристики такого метода удаления опухоли гипофиза:
- Когда применяется: опухоль незначительно выходит за пределы турецкого седла.
- Длительность – не более 3 ч.
- Стоимость – 100 тыс. р.
- Преимущества: после удаления пациент проводит в стационаре всего 2–4 дня, малая инвазивность операции, быстрое получение доступа к опухоли гипофиза, легкая реабилитация.
- Недостатки: большая вероятность осложнений в виде запаха гнили из носа, постоянного насморка.
Удаление аденомы методами радиохирургии часто используется для устранения остатков опухоли после классического оперативного вмешательства. Радиотерапия считается самым щадящим способом, но она не всегда приносит нужный результат.
Радиохирургическая операция по удалению аденомы гипофиза происходит на специальном столе, куда укладывают пациента. Его голову фиксируют для исключения движений. Далее врач включает оборудование, и лазер воздействует на образование. Особенности радиохирургического лечения опухоли гипофиза:
- Когда применяется: опухоль не повредила органы зрения, ее размеры до 3 см и она находится в пределах турецкого седла, последнее начало увеличиваться в размерах, развитие нейроэндокринного синдрома.
- Длительность – 3–6 ч.
- Стоимость – 190 тыс. р.
- Преимущества: точечное воздействие на ткани размером всего 0,5 мм, невозможность повреждения здоровых тканей, высокая результативность, нет необходимости производить разрез кожных покровов или оболочек мозга.
- Недостатки: эффект от операции можно увидеть только спустя несколько месяцев или лет, а если его нет, то пациента отправляют на классическую операцию к хирургам.
В предполагаемого места операции сбривают волосы. В зависимости от локализации аденомы гипофиза, врач вскрывает череп под височной или лобной костью. Пациент при этом находится на боку. При помощи аспиратора и электрического пинцета хирург удаляет образование, затем возвращает на место костный лоскут и накладывает швы. Характеристики краниотомии:
- Когда применяется: асимметричный рост образования и его выход за пределы турецкого седла, наличие вторичных узлов опухоли.
- Длительность – 3–6 ч.
- Стоимость – 190–200 тыс. р.
- Преимущества: высокая эффективность при правильном проведении.
- Недостатки: необходимость сбривать волосы, есть риск летального исхода, особенно при неправильных действиях врачей или осложнениях в процессе увлажнения. Также после операции больной должен 7–10 дней находиться в стационаре, причем первые пару суток в реанимации.
При трансназальном удалении аденомы восстановление занимает около 1,5–2 месяцев, при радиохирургическом – около месяца, при краниотомии – 1–4 недели. Восстановление происходит следующим образом:
- В послеоперационный период пациент пребывает под присмотром врачей.
- Через день после операции его переводят в обычную палату.
- При повышении температуры назначают антибиотики.
- Первый месяц, судя по отзывам, у больного могут наблюдаться головокружение, тошнота, рвота, слабость. В этот период нужно ограничить физические нагрузки, придерживаться назначенной диеты, отказаться от вождения машины.
- На протяжении длительного времени после операции пациент проходит плановые осмотры, поскольку есть риск того, что аденома вырастет снова.
К редким осложнениям удаления аденомы относят внутримозговое кровоизлияние. Более серьезные последствия вызывает краниотомия: она может вызвать расстройства речи и двигательной функции. Другие возможные осложнения любой операции по резекции аденомы гипофиза:
- нарушение функции коры надпочечников;
- гормональный сбой;
- почечная недостаточность;
- нарушения кровообращения;
- расстройства половой функции;
- ослабление зрения.
На прогноз влияют размер опухоли и то, насколько своевременно была начата терапия. Если аденома гипофиза была обнаружена на раннем этапе, то, по статистике, около 85% пациентов после ее удаления полностью восстанавливаются. Сложности могут возникнуть только со зрением – оно восстанавливается только при непродолжительном течении заболевания. Если патология наблюдается уже более года, то полностью вернуть былую остроту зрения не удастся из-за компрессии зрительных нервов.
Наиболее демонстративно последствия выпадения функции передней доли гипофиза проявляются после оперативного удаления гипофиза, производимого с лечебной целью при некоторых заболеваниях. В настоящее время накоплено значительное количество наблюдений над такими больными.
Несмотря на то, что такая патология встречается все же редко, могут быть проанализированы основные проявления синдрома, связанного с выпадением функции передней доли гипофиза без повреждения центров гипоталамуса, и основные принципы лечения этих больных.
Наиболее существенным нарушением, представляющим опасность для жизни больного после удаления гипофиза, является понижение функции коры надпочечников. Недостаточность надпочечников может возникнуть уже через 36 ч после операции, но иногда развивается постепенно на протяжении 3-4 недель. Вторичный гипокортицизм после удаления гипофиза имеет некоторые особенности по сравнению с гипокортицизмом в связи с первичным поражением надпочечников. Выпадает преимущественно гликокортикоидная функция надпочечников, в то время как продукция альдостерона страдает относительно мало. Это явление вполне объяснимо в свете имеющихся данных об относительной независимости клубочковой зоны надпочечников, в которой вырабатывается альдостерон, от гипофизарной регуляции.
У больных после удаления гипофиза появляется анорексия, тошнота и рвота, резкая слабость, адинамия, сонливость; может иметь место гипертермия. Артериальное давление снижается, появляется ортостатическая гипотония, и может развиться сосудистый коллапс. Солевой обмен существенно не нарушается. Больные, получающие заместительную терапию кортизоном, нормально реагируют на ограничение в пище натрия уменьшением выделения натрия мочой.
Развитие гипотонии у больных после гипофизэктомии при преимущественном выпадении секреции гликокортикоидов и при относительно сохраненной продукции альдостерона, по-видимому, объясняется тем, что выпадает пермессивное действие гликокортикоидов, необходимое для проявления гипертензивных влияний.
Пигментация у больных с недостаточностью коры надпочечников вследствие удаления гипофиза отсутствует в связи с тем, что выделение у них не повышено. Однако у этих больных отсутствует и характерная бледность, свойственная больным с пангипопитуитаризмом.
У больных после удаления гипофиза закономерно снижается функция половых желез. У женщин прекращаются менструации, и через несколько недель развиваются глубокие атрофические изменения половых органов и молочных желез. У мужчин через 4-6 недель после операции наблюдается атрофия яичек и наружных половых органов, наступает импотенция. Половое чувство исчезает у лиц обоего пола. Прекращают расти и выпадают волосы в подмышечных областях и на лобке. Волосы на голове делаются более тонкими.
Понижение функции щитовидной железы наступает менее закономерно и более постепенно, чем понижение функции коры надпочечников и половых желез. У большинства больных гипотиреоз развивается через 1-6 месяцев после удаления гипофиза. Первыми признаками развивающегося гипотиреоза являются сухость кожи и прибавка веса. Позднее появляются зябкость, запоры, вялость, заторможенность, утолщение кожи. Существенного повышения уровня холестерина у больных со вторичным гипотиреозом вследствие удаления гипофиза в отличие от больных с первичным гипотиреозом в связи с поражением щитовидной железы обычно не наблюдается.
Наряду с этим, у некоторых больных после удаления гипофиза отсутствовали клинические и лабораторные признаки гипотиреоза на протяжении 6-24 месяцев наблюдения после операции. У некоторых из этих больных имелись гиперфункционирующие аденомы щитовидной железы, в отдельных случаях щитовидная железа была нормальной. В случае неполного удаления гипофиза наблюдается лишь преходящее понижение функции щитовидной железы.
Если удаление гипофиза произведено в пределах турецкого седла ниже его диафрагмы и гипоталамус остается неповрежденным, стойкий несахарный диабет не развивается. Такие больные вследствие понижения секреции гликокортикоидов корой надпочечников обладают пониженной толерантностью к водной нагрузке, подобно больным аддисоновой болезнью. Если же несахарный диабет развился в связи с повреждением проксимальных отделов нейрогипофиза или ядер гипоталамуса, диурез относительно невелик при отсутствии заместительной терапии кортизоном и значительно повышается после введения кортизона.
Углеводный обмен после удаления гипофиза изменяется мало. Отмечается лишь небольшое снижение сахара крови натощак, углубление гипогликемической фазы после углеводной нагрузки; чувствительность к инсулину немного повышается. У больных сахарным диабетом после удаления гипофиза существенно снижается потребность в инсулине. Это связано не с выпадением адренокортикотропной функции гипофиза, так как повышенная чувствительность к инсулину сохраняется у больных, получающих лечение кортизоном, а с прекращением секреции аденогипофизом гормона роста.
Введение больным сахарным диабетом с удаленным гипофизом гормона роста оказывает выраженное диабетогенное действие.
Способность к заживлению ран и переломов у больных послеудаления гипофиза сохраняется. Изменения в обмене кальция и фосфора отсутствуют. Вес тела существенно не меняется, хотя имеется некоторая тенденция к прибавлению веса.
Аденома – это опухоль доброкачественного характера, образованная из ткани особой железы – гипофиза, и расположенная в его передней доле. Гипофиз является важной железой внутренней секреции, расположенной в головном мозге и ответственной за состояние гормонального фона организма человека, поэтому рост опухоли может повлечь за собой множество негативных последствий.
Характер изменений в работе организма во многом зависит от типа опухоли – аденома гипофиза головного мозга может быть гормонально-активной и неактивной (клетки образования не участвуют в синтезе гормонов). Клиническая картина и последствия для организма могут отличаться при различных гормонально-активных опухолях:
Опухоль, секретирующая гормон роста – соматотропин.
Аденома, продуцирующая пролактин.
Опухоль, синтезирующая адренокортикотропный гормон, который регулирует функцию коры надпочечников.
Опухоль, вырабатывающая ТТГ (тиреотропный гормон), отвечающий за работу щитовидной железы.
Гонадотропная аденома, секретирующая гонадотропные гормоны.
Клинические симптомы и последствия опухоли гипофиза головного мозга можно разделить на несколько групп, состоящих их рентгенологических, эндокринно-обменных и офтальмоневрологических проявлений.
Офтальмоневрологические последствия при аденоме гипофиза
Негативные последствия для зрения больного с опухолью гипофиза головного мозга можно объяснить локализацией железы – она расположена вблизи хиазмы, или зрительного перекреста (место у основания головного мозга, в котором пересекаются зрительные нервы). По мере роста образования происходит сдавление нервных стволов, что отрицательно сказывается на зрительной функции. Прогрессирование заболевания влечет за собой множество различных патологических изменений:
Атрофия зрительного нерва.
Битемпоральная гемианопсия – частичная слепота, обусловленная выпадением височной части полей зрения.
Офтальмоплегия – паралич глазодвигательных мышц в результате поражения глазодвигательных нервов.
Диплопия, проявляющаяся в раздвоении видимых предметов.
Изменения в организме при пролактин-синтезирующей опухоли
Гормонально-активные опухоли в большинстве случаев несут более негативные последствия для организма за счет неконтролируемого выброса отдельных гормонов в кровеносную систему, что всегда влечет за собой серьезный гормональный сбой. При аденоме гипофиза, синтезирующей пролактин, клинические проявления у мужчин и женщин отличаются.
Избыток гормона в женском организме влечет за собой аменорею – отсутствие менструации и галакторею, характеризующуюся самопроизвольным выделением молока из молочных желез при отсутствии грудного вскармливания.
Подобные изменения впоследствии негативно сказываются на репродуктивной функции, приводя к бесплодию. У части женщин с аденомой гипофиза мозга можно отметить выраженное ожирение, гипертрихоз (повышенную волосатость), сниженное либидо, акне. Можно ли иметь детей с подобным заболеванием? Можно, при условии вовремя начатого лечения, подобранного квалифицированным специалистом. У мужчин аденома гипофиза головного мозга приводит к серьезным нарушениям половой функции вплоть до импотенции. Напомним, что мы уже писали сколько живут с астроцитомой головного мозга и что делать.
Типичным последствием аденомы гипофиза головного мозга, продуцирующей избыточное количество гормона роста, является акромегалия – заболевание, связанное с избыточным ростом кистей, стоп и костей черепа. Помимо этого, соматотропиномы провоцируют рост папиллом, пигментных пятен и бородавок, стимулируют излишнюю сальность кожи и потоотделение. Прогрессирование роста опухоли приводит к ощущению усталости и снижению работоспособности больного.
Последствия опухоли, усиливающей продукцию кортикостероидов
Аденома гипофиза мозга, которая способствует усилению синтеза кортикостероидов, встречается достаточно редко, при этом последствия могут быть весьма серьезными – эти опухоли чаще других приобретают злокачественный характер с образованием множества метастаз. Избыточная продукция стероидных гормонов со временем приводит к появлению синдрома Иценко-Кушинга, увеличению артериального давления, стойким изменениям личности – у больного меняются и извращаются вкусы, преобладает подавленное настроение вплоть до маниакального депрессивного состояния.
Прогноз при аденоме гипофиза
При составлении прогноза большое значение уделяют размерам образования, его эндокринной функции и возможности для полного удаления. В том случае, если расстройства зрительной функции проявились не так давно, можно предположить полное восстановление зрения, но если этот симптом долго игнорировался пациентом, то лечение будет направлено на предотвращение прогрессирования слепоты.
Даже принимая во внимание тот факт, что аденома гипофиза головного мозга является доброкачественным заболеванием, она может повлечь за собой множество негативных последствий, серьезно осложняющих дальнейшую жизнь больного. При появлении первых подозрительных симптомов следует пройти обследование у врача-невролога для выявления заболевания и составления индивидуальной схемы лечения – только в этом случае можно предотвратить нежелательные изменения в работе организма.
Операция по удалению аденомы гипофиза считается одним из самых эффективных способов избавиться от доброкачественного новообразования. Опухоль, расположенная в передней доле гипофиза, может влиять на весь организм пациента. Рассмотрим подробнее. Гипофиз — одна из наиболее важных желез, которая находится в основании головного мозга. Ее функции — регуляция деятельности надпочечников и щитовидной железы. Кроме того, гипофиз контролирует и репродуктивную сферу.
Аденома гипофиза — одна из самых распространенных гипофизарных патологий. Такой диагноз означает формирование новообразования, которое провоцирует гормональные нарушения. Точные причины образования аденомы на сегодняшний день остаются практически неизвестными, но можно отметить, что влияние на прогресс заболевания имеют эндокринные нарушения.
Операция считается единственно верным способом помочь пациенту. Впрочем, существуют и методы консервативной терапии, но они не всегда эффективны. А вот без хирургии аденомы гипофиза требуется в 3 случаях.
- Интенсивное развитие и рост новообразования
- Подозрения относительно злокачественного перерождения опухоли
- Серьезные изменения гормонального фона пациента
Важно отметить, что при любой операции на головном мозге сложно избежать осложнений, поэтому выделяют группы пациентов, которым может быть противопоказано подобное воздействие:
- Беременные женщины
- Пожилые пациенты
- Дети
При необходимости выполнить удаление опухоли гипофиза врач подбирает наиболее подходящие методики для этого. Рассмотрим каждую из них подробнее.
Это вмешательство предполагает удаление гипофиза через нос под местной анестезией. Доктор использует эндоскоп, который помещается внутрь носа. Этот инструмент представляет собой трубку с камерой и помещается в одну или обе ноздри — выбор зависит от размеров новообразования. Эндоскоп имеет диаметр около 4 мм и помогает хирургу видеть все происходящее на специальном экране.
Носовой доступ означает малую инвазивность операции — в ходе операции происходит сепарация слизистой и обнажение кости пазухи носа. После использования дрели, которая позволяет получить доступ к турецкому седлу, хирург перерезает перегородки в передней пазухе — так открывается доступ на дно седла. В нем требуется сформировать отверстие, через которое далее будет удалена аденома.
Следующий этап операции — остановка носового кровотечения с помощью ватных тампонов или применения электрокоагуляции для спаивания сосудов. После этого выполняется формирование части турецкого седла при помощи собственных тканей пациента и медицинского клея. Трансназальное удаление аденомы гипофиза требует последующего нахождения в клинике от 2 до 4 дней.
Этот метод подходит для удаления опухолей гипофиза и обеспечивает минимум повреждений. Точность воздействия составляет 0,5 мм — именно поэтому появляется возможность деликатного воздействия без травматизации соседних нервных тканей. Радионож выполняет удаление за 1 раз, но к процедуре нужно подготовиться — пациент несколько раз посещает клинику для создания специальной модели на основании МРТ и компьютерной томографии. 3D изображение опухоли используется в качестве задачи для аппарата для удаления аденомы.
Операция начинается с тщательной фиксации пациента — так исключаются случайные движения во время воздействия. Устройство для удаления действует на расстоянии, посылая волны к месту локализации аденомы. При этом исключены болезненные ощущения, а после процедуры не требуется нахождение в клинике. Таким образом исключаются неприятные последствия, которые могут возникнуть после терапии другими методами.
Этот способ предполагает вскрытие лобных костей или части под височной костью. Пациента, как правило, размещают на боку, чтоб избежать пережимания вен и артерий, которые транспортируют кровь к мозгу. Альтернативное положение — на спине. Голова пациента надежно фиксируется на время операции.
Подготовка предполагает несколько этапов — удаление волос на участке для воздействия, обеззараживание. Врач наносит на кожу разметку, показывающую нахождение сосудов и важных структур. Далее обеспечивается общий наркоз и начинается операция — разрез тканей и распил кости. Во время краниотомии хирург надевает специальные очки — так доктор тщательно рассматривает все нервные структуры и сосуды.
Если гипофиз залегает глубоко, выполняется разрез на твердой мозговой оболочке. Извлечение аденомы производится с помощью электрического пинцета или новообразование вытягивается при помощи аспиратора. В редких случаях опухоль прорастает внутрь гипофиза — соответственно, требуется удалить железу целиком. После этого костный лоскут возвращается на место, накладываются швы.
Такая операция требует нахождения в реанимации после окончания действия наркоза — во избежание осложнений врачи постоянно наблюдают за состоянием пациента в течение суток. Далее обеспечивается госпитализация на неделю или срок до 10 дней.
После удаления опухоли вряд ли получится избежать нарушения функциональности аденогипофиза — как правило, операция влияет на место нахождения новообразования в железе. Кроме того, существует риск нарушить работу коры надпочечников, из-за чего может возникнуть их недостаточность. Последствия оперативного вмешательства могут дать о себе знать в течение 36 часов, но развиваться осложнения не перестают иногда даже после четырех недель реабилитации.
Важно! Лечащий врач разъясняет пациенту примерную картину будущего — он обозначит возможность рецидивов, определит нормальное самочувствие. Также обеспечивается постоянный контроль за состоянием здоровья подопечного.
Другие последствия могут выражаться следующим образом:
- Нарушение кровообращения в гипофизе
- Снижение либидо вплоть до импотенции
- Нарушение функций щитовидной железы
Многие пациенты ждут восстановления зрения, которое было нарушено из-за аденомы. Точный срок назвать нельзя, но этот процесс зависит от развития аденомы и времени ухудшения зрительной функции. К примеру, если диагностика была не своевременной, а пациент долго «тянул» с терапией, нельзя назвать прогноз оптимистичным. Зрение может не восстановиться до первоначального.
А если обращение к врачу было незамедлительным, то можно дать благоприятный прогноз — в течение двух недель после операции острота зрения должна вернуться на прежний уровень.
Гипофиз находится в основании головного мозга и является одной из главных желез в организме человека. Его деятельность заключается в регулировании работы щитовидной железы и надпочечников, а также репродуктивной функции человека. Состоит из двух долей. Передняя (аденогипофиз) продуцирует шесть собственных гормонов: соматотропин, тиротропин, лютропин, фоллитропин, пролактин и адренокортикотропный гормон. Задняя (гипоталамус) синтезирует окситоцин и вазопрессин.
Самым распространенным заболеванием гипофиза является аденома. Это доброкачественное образование, исходящее из клеток передней части железы (аденогипофиза) и локализующееся в полости турецкого седла в основании черепа. Аденома гипофиза составляет до 18 % всех новообразований головного мозга как у мужчин так и у женщин в возрасте от 20 лет. Как правило, в 95% случаев опухоли доброкачественные и сравнительно медленно растущие.
Патогенез данной опухоли изучен недостаточно. Однако, по мнению медиков, несколько причин заболевания не поддающихся сомнению все же существует. Основная – механизм обратной связи, восполняющий недостаточность деятельности одной из желез внутренней секреции (щитовидной железы или надпочечников) возникновением и ростом аденомы гипофиза. Еще одной причиной возникновения аденомы может стать серьезная травма головы.
Современная классификация аденом подразумевает разделение опухолей на несколько видов:
- по размеру – микроаденомы, макроаденомы (небольшие, средние, большие);
- по гормональной активности (активные, неактивные и др.).
Аденома может проявлять себя по-разному в зависимости от гормональной функции. Так при гормонально – активных опухолях основными проявлениями являются специфические гормональные нарушения. Гормонально – неактивные аденомы проявляются в виде нарушения зрительной функции (снижение остроты зрения и уменьшение его границ), а также сильных головных болей.
В единичных случаях, при вовлечении в процесс болезни гипоталамуса, может наступать нарушение сознания.
В этом материале вы можете узнать, что такое анапластическая астроцитома.
Как лечить сотрясение мозга, можно узнать здесь: http://www.neuroplus.ru/bolezni/travmy/sotryasenie-mozga.html.
Диагностика аденомы подразумевает собой тщательное гормональное и офтальмологическое обследование, а также нейровизуализацию. Основным методом диагностики является магнитно-резонансная томография (МРТ). При помощи МРТ существует возможность выявления опухолей с размерами менее 5 мм, хотя даже с учетом таких результатов примерно у 25% пациентов визуализировать заболевание не удается. Компьютерная томография назначается лишь в крайних случаях, при невозможности проведения МРТ во избежание тяжелых последствий или осложнений.
В процессе лечения аденомы существует необходимость влияния не только на саму опухоль, но и на ее побочные эффекты, устранение негативной симптоматики. Медикаментозное лечение заключается в применении препаратов – аналогов соматотропина, блокаторов рецепторов к данному гормону и агонистов дофамина.
Кардинальными методами лечения являются нейрохирургическое вмешательство и радиохирургия. Последняя назначается при неэффективности хирургического лечения (частичной резекции опухоли или ее рецидива).
В наши дни нейрохирургическая операция осуществляется через нос и занимает до двух часов. Для ее проведения используется мощный микроскоп с сильным источником света и специальные инструменты, позволяющие хирургу проникнуть к гипофизу. Для определения точного расположения опухоли больной контролируется специальной аппаратурой.
После окончания операции пациент, как правило, сутки находится в реанимации, после чего его переводят в общую палату. По истечении первых суток можно давать больному воду небольшими глотками, а на следующий день понемногу вставать и ходить. Как правило, подобные операции характеризуются коротким восстановительным периодом и проходят без осложнений. В случае головокружения, тошноты и других неприятных ощущений назначается медикаментозное лечение.
Прогноз в основном зависит от размера аденомы (возможности ее радикального удаления) и ее эндокринного характера. Ситуацию обычно оценивают комплексно – хирургические и офтальмологические результаты объединяют с эндокринологическими факторами. Если рассматривать общую картину, то можно считать что выздоровление наступает более чем у 85 % пациентов.
Восстановление зрения зависит от величины периода его нарушения. Если продолжительность заболевания небольшая, вероятность полного восстановления зрительной функции довольно высока, если же наоборот (около года), задачей хирурга становится сохранение хотя бы того, что осталось. При кровоизлиянии в опухоль лишь немедленное вмешательство хирурга спасет ситуацию. В любом случае, чем быстрее последует помощь специалистов, тем больше вероятность удачного излечения.
Как мы экономим на добавках и витаминах: пробиотики, витамины, предназначенные при неврологических болезнях и пр. и мы заказываем на iHerb (по ссылке скидка 5$). Доставка в Москву всего 1-2 недели. Многое дешевле в несколько раз, нежели брать в российском магазине, а некоторые товары в принципе не найти в России.
Часто врачи, особенно в клиниках Израиля, проводят удаление аденомы гипофиза через нос как малоинвазивную операцию, если эндокринная система дает сбой, а гипофиз в головном мозге перестает нормально функционировать. Аденома – это доброкачественная опухоль с произрастанием из ткани желез, однако, в запущенных случаях может перейти в злокачественную форму и дать метастазы. Самое главное для пациентов – это не запустить процесс. При подозрении на онкологию уже не стоит откладывать обращение к врачам для проведения диагностики.
Трансназальное удаление аденомы гипофиза назначается в запущенных состояниях, когда медикаментозное лечение бессильно и не приводит к положительным результатам. Основной плюс проведения операции через нос — это полная визуализация опухолевидного тела со всех сторон и малоинвазивность методики.
К сожалению, несмотря на медленное прогрессирование патологии, зачастую пациенты обращаются уже на поздней стадии, когда:
- явно выражена дисфункция гипофиза;
- наблюдается гормональный дисбаланс;
- налицо неприятные признаки заболевания: атрофия клеток мозга, сильные боли головы, нарушение сна, утомляемость, ухудшение памяти, снижение концентрации внимания.
При подозрении на аденому гипофиза пациентам предлагается пройти полную диагностику, включающую следующие методы обследования:
По результатам консилиума специалистов и расшифровки инструментальных обследований будет назначена соответствующая операция приемлемой методики.
Если выявлена злокачественная опухоль, то эндоскопическое удаление аденомы становится неэффективным. Врачами будут подобраны альтернативные и более действенные методы хирургии — радиохимиотерапия.
Удаление аденомы гипофиза непосредственно через нос проводится следующими методами:
- транссфеноидальным путем введения эндоскопа в разрез под верхней губой;
- транссептальным — введение прибора через отверстие в носовой перегородке;
- трансназальным — погружение эндоскопа в полость носа за заднюю часть.
Каждая из операций мини-инвазивная, проводится под общей или местной анестезией. Продолжительность по времени занимает не более 3 часов. Методика подбирается с учетом места локализации и размеров опухоли. Процедура трансназально проводится при локализации аденомы непосредственно в турецком седле либо близ него, но с выходом за пределы не более чем на 25 мм.
В частности, при удалении аденомы применимы другие альтернативные методы:
- пластическая хирургия;
- радиоизлучение;
- криодеструкция.
Главное не допустить перехода аденомы в злокачественное новообразование и рост опухоли в размерах. Пространство достаточно ограничено в месте расположения гипофиза и увеличение опухоли в размерах может привести к серьезным осложнениям: травмированию зрительного нерва, сбою в работе многих систем и органов.
Многие современные клиники на сегодняшний день обладают мощным автоматизированным оборудованием с лампами для обеспечения увеличения опухолевидного тела и оперируемого участка почти в 20 раз. Благодаря инновационному методу, возможно проведение операции по удалению аденомы гипофиза через носовую полость, при этом без вскрытия области черепа. Но трансаназальная методика эффективна при наличии небольшого новообразования, не более 10 мм в диаметре. Именно маленькая опухоль подлежит быстрому удалению через нос. При сильном увеличении в размерах вряд ли уже можно обойтись без оперирования железы совместно с близлежащими тканями, поэтому зачастую операция приводит к нарушениям функций головного мозга.
С учетом размера опухоли возможно введение эндоскопа в одну либо сразу в обе ноздри, что значительно снижает инвазивность процедуры. Чтобы подступиться к турецкому седлу, специалисты используют в работе дрель: перерезают перегородку и делают отверстия в передней части пазухи. Когда дно турецкого седла будет хорошо видимым, то проводится трепанация опухоли, удаление ее по частям или сразу целиком.
Операция проводится под наркозом. Продолжительность — не более 3 часов. Гибкость эндоскопа позволяет проделать отверстие в верхних стенках клиновидных пазух носа, вскрыть тем самым твердую мозговую оболочку и удалить по частям опухоль. При сильном кровотечении дополнительно производится остановка методом электрокоагуляции.
Благодаря гибкости эндоскопа возможно введение трубки в полость носа под разным углом для более полного обозрения хрящевой перегородки и возможности для специалистов как можно ближе подступиться к месту локализации опухоли. Расположение аденомы непосредственно над турецким седлом предполагает сначала в ходе операции отделение опухоли от гипофиза, далее – манипуляции с целью опускания седла вниз и в последнюю очередь просверливание отверстий в костной ткани, выведение из организма опухолевидного тела, прикрытие места синтетическими материалами или фиксации на специальный биоклей.
Если опухоль в размерах не превышает 2 см, то удаление микроаденомы гипофиза не приводит к серьезным осложнениям после операции. В 90% случаев вполне возможно полное выздоровление пациентов и возвращение к нормальному образу жизни. В основном развитие аденомы на фоне гормонального сбоя неактивно. Но если запустить процесс, то опухоль начнет сдавливать мозговые структуры и может привести к тяжелым функциональным расстройствам:
- ухудшению зрения;
- нарушению кровообращения в головном мозге;
- травмированию близлежащих здоровых тканей гипофиза и желез внутренней секреции;
- признакам акромегалии;
- проблемам с репродуктивной системой у женщин;
- истончению нервных волокон;
- повреждению лицевого зрительного нерва;
- частичному параличу лицевой области;
- ликвореи при выходе спинномозговой жидкости из организма через нос по типу назальной, когда летальный исход вполне вероятен;
- ухудшению памяти вплоть до некроза тканей;
- надпочечниковой недостаточности при нарушенном водно-солевом балансе;
- инфицированию тканей, развитию менингита, энцефалита как заболеваний, несущих смертельную опасность;
- расстройству зрительного аппарата, когда пациентам уже приписывается инвалидность.
Эндоскопия путём введения препарата через нос минимизирует негативные последствия, но как и всякое любое хирургическое вмешательство не проходит бесследно. Для минимизации неприятных последствий возможно дополнительное назначение нейрохирургической, гормонозаместительной терапии. Обычно, после операции уже через сутки пациентам разрешено передвигаться самостоятельно. Тем не менее еще долго придётся пребывать в стационаре под чутким наблюдением врачей, пока состояние не станет удовлетворительным.
При локализации аденомы в нижнем мозговом придатке восстановительный период проходит быстрее, трудоспособность гипофиза быстро восстанавливается, но постоянное наблюдение со стороны лечащего врача крайне необходимо.
Важно после операции, когда удалили аденому гипофиза, соблюдать определенные правила, рекомендации врачей:
- не использовать женщинам оральные контрацептивы;
- не применять некоторые витамины и препараты, способные негативно повлиять на гормональный фон;
- отказаться от вскармливания ребенка грудью;
- осторожно относиться к гомеопатии и травяным сборам, которые могут сильно навредить организму, все методы домашней терапии стоит обговорить с врачом.
Вряд ли после удаления аденомы гипофиз головного мозга быстро восстановится, поэтому период реабилитации не обходится без дополнительного лечения. По отзывам многих пациентов приходится проводить операцию не единожды, так как опухоль зачастую через небольшой промежуток времени начинает прорастать вновь. Конечно, операция не проходит бесследно, часто рецидивирует и приводит к снижению зрения у пациентов, поскольку предполагает проведение хирургических манипуляций в области головы или удаление аденомы гипофиза. Последствия, рецидивы и осложнения случаются часто, среди них:
- сильные кровотечения;
- развитие менингита, когда восстановление после удаления гипофиза становится затруднительным.
Конечно, каждый случай после проведенной операции сугубо индивидуален. Сроки реабилитации могут быть разными. Эндоскопия сегодня практикуется среди многих врачей и имеет множество преимуществ: сокращает послеоперационный период и сроки реабилитации. На сегодняшний день удаление микроаденомы гипофиза у детей за счет эндоскопа считается золотым стандартом, в частности у специалистов современных клиник Израиля. Нередко сочетаются методики эндоскопии и лазерной терапии. Например, радиология и воздействие радиации приводит к уменьшению опухоли в размерах, приостановке ее роста и быстрому наступлению ремиссии. Лучевая же терапия проводится только при появлении злокачественной природы новообразования.

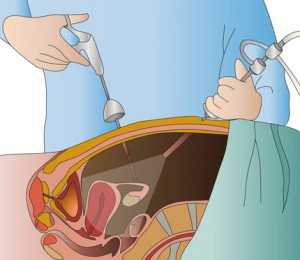
 Виды операций
Виды операций Ранний этап восстановления проводится в стационарных условиях под наблюдением врача
Ранний этап восстановления проводится в стационарных условиях под наблюдением врача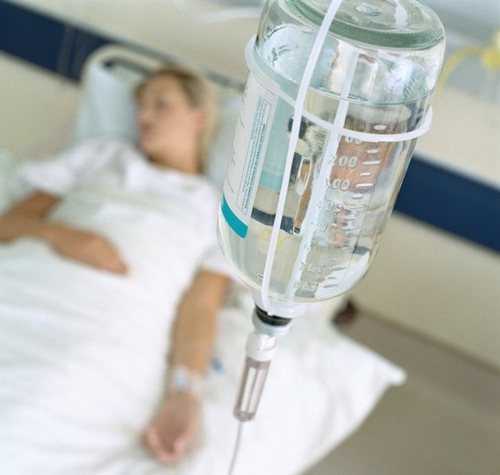 Инфузионное влияние путем внутривенных капельниц для нормализации кровеобращения
Инфузионное влияние путем внутривенных капельниц для нормализации кровеобращения Поддерживающий бандаж помогает ослабленному брюшному прессу в послеоперационный период
Поддерживающий бандаж помогает ослабленному брюшному прессу в послеоперационный период В питании должны применяться меры, предотвращающие запоры и метеоризм
В питании должны применяться меры, предотвращающие запоры и метеоризм